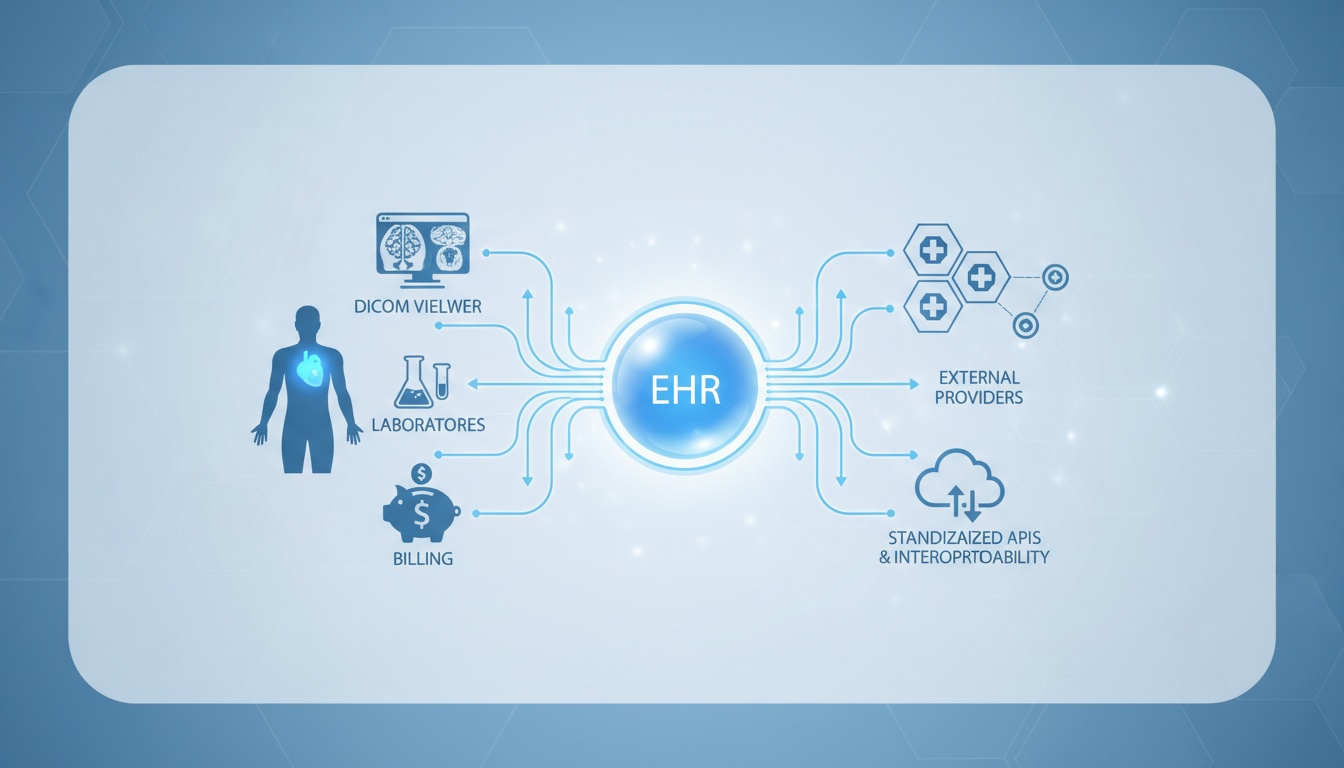
Sähköisten terveyskertomusjärjestelmien (Electronic Health Records, EHR) käyttö ei ole enää ylellisyys nykyaikaisessa terveydenhuollon tarjonnassa. Ne muodostavat kliinisen dokumentoinnin, potilaskoordinaation, laskutuksen, vaatimustenmukaisuuden ja yhä enenevässä määrin yhteentoimivuuden operatiivisen menestyksen selkärangan. Suurin osa EHR-keskusteluista keskittyy niiden hyötyihin ja haittoihin, mutta strategisempi analyysi koskee sitä, kuinka EHR voidaan integroida muihin kliinisiin teknologioihin standardoitujen rajapintojen ja yhteentoimivuusrakenteiden avulla.
EHR-järjestelmä ei ole vain dokumentoinnin tehostamistyökalu, vaan sillä on valtava potentiaali tulla jaetuksi, tulkituksi ja synkronoiduksi muiden kuvantamisjärjestelmien, laboratorioiden, laskutusyksiköiden ja ulkopuolisten palveluntarjoajien kanssa; tämä on yksi digitaalisen strategian todellisimmista arvoista terveydenhuollon ympäristössä pitkällä aikavälillä tarkasteltuna.
Tässä artikkelissa keskitytään EHR-järjestelmien operatiivisiin etuihin ja haittoihin – ja keskustellaan yhteentoimivuusstandardien, kuten HL7, FHIR ja DICOM, merkityksestä kestävän terveydenhuollon IT-arkkitehtuurin mahdollistajina.
• EHR-järjestelmät parantavat dokumentoinnin tehokkuutta, potilastietojen saatavuutta ja kliinistä koordinointia, mutta käyttöönoton kustannukset ja työnkulun häiriöt ovat merkittäviä ongelmia.
• Yhteentoimivuusvalmius on EHR:n pitkän aikavälin arvon kannalta tärkeämpää kuin pelkät dokumentointiominaisuudet.
• Integraatioiden epäonnistumiset johtuvat yleensä toimittajaloukusta ja rajoitetusta pääsystä rajapintaan.
• HL7, FHIR ja DICOM ovat standardeja, jotka määrittävät, voidaanko EHR:ää käyttää tehokkaasti rakenteisen kliinisen ja kuvantamisdatan vaihtamiseen.
• Nykyinen terveydenhuollon infrastruktuuri on siirtymässä kohti API-integraatiota perinteisten liittymämoottoreiden sijaan.
• EHR-alustojen arvioinnissa käytettävien käytäntöjen tulisi määrittää integrointivalmius ja käytettävyys sekä kustannukset.
EHR-järjestelmä on sähköinen alusta, joka on kehitetty potilastietojen tallentamiseen ja hallintaan hoitoympäristössä. Toisin kuin perinteiset EMR:t (Electronic Medical Records), jotka rajoittuvat yleensä yhden palveluntarjoajan tietueisiin, EHR-järjestelmät on suunniteltu auttamaan tietojen jakamisessa organisaatioiden välillä.
Toiminnalliset moduulit koostuvat yleensä seuraavista:
• Kliininen dokumentointi
• Määräysten kirjaaminen (CPOE)
• Laboratorio- ja kuvantamistulosten hallinta.
• Sähköinen resepti (ePrescribing)
• Laskutuksen ja tulokertymän integrointi.
• Potilasportaalit
• Raportointi ja analytiikka
Teknisesti edistyneet EHR-laitteet ovat keskitettyjä tietovarastoja, joihin pääsee käsiksi rajapintojen ja viestintästandardien kautta. Kysymys ei ole siitä, tallentaako EHR tietoja tehokkaasti vai ei – vaan siitä, voidaanko kyseistä dataa siirtää järjestelmien välillä saumattomasti, rakenteisesti ja standardoidusti.
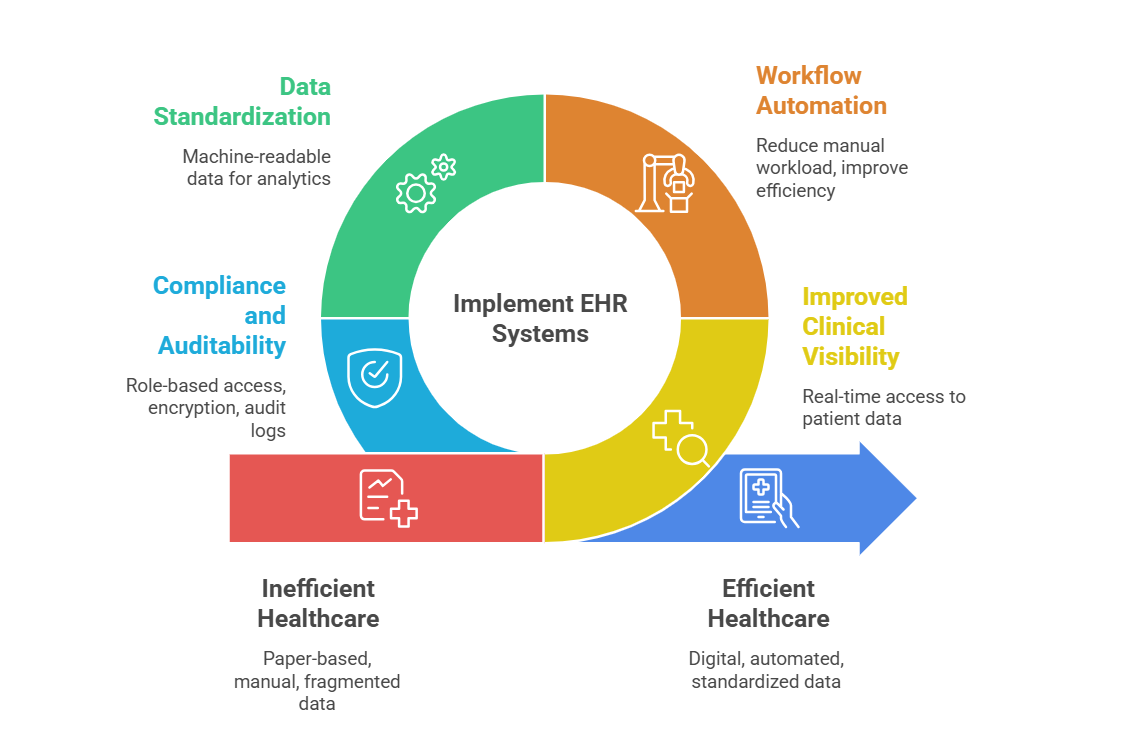
Sähköiset potilaskertomukset minimoivat paperijärjestelmien käytön ja mahdollistavat potilashistorian, diagnostisten tulosten ja aiempien käyntien saamisen palveluntarjoajien käyttöön välittömästi. Tämä auttaa poistamaan päällekkäisiä testejä ja helpottaa kliinistä päätöksentekoa.
Kirjaukset, sähköiset reseptit ja laskutus minimoivat työmäärän ja hallinnolliset yleiskulut. Dokumentoitu koodi parantaa myös tarkkuutta.
Nykyaikaiset EHR:t järjestävät potilastiedot koneluettaviin muotoihin. Tämä mahdollistaa:
• Laadun raportointi
• Kliininen analytiikka
• Kansanterveydellinen tiedonvaihto
• Tekoälyavusteinen diagnostiikka
Rakenteinen data olisi eksponentiaalisesti arvokasta yhteentoimivuudelle muiden järjestelmien kanssa.
Pääsynvalvonta, salaus ja auditointilokit mahdollistavat säännösten noudattamisen ja alentavat oikeudellista riskiä. Hyvin pystytetyt EHR-järjestelmät lisäävät vastuuvelvollisuutta ja jäljitettävyyttä.
EHR:n käyttöönottoon liittyy mitattavissa olevia haasteita, vaikka sen edut ovat ilmeiset.
Toteutuskustannukset koostuvat seuraavista:
• Lisenssimaksut
• Laitteistopäivitykset
• Koulutusohjelmat
• Työnkulun uudelleensuunnittelu
• Jatkuva IT-ylläpito
Integrointikustannukset – erityisesti kuvantamisjärjestelmiin tai kolmannen osapuolen ohjelmistoihin liittyen – voivat olla korkeammat kuin aluksi arvioitiin.
Käyttöönottovaiheissa tuottavuudella on tapana laskea. Työntekijöitä on myös koulutettava, ja muutosvastarinta voi vaikuttaa moraaliin ja tuottavuuteen.
Jotkut EHR-toimittajat ovat suljetun ekosysteemin toimittajia, jotka eivät salli joustavaa ulkoista integrointia. Pitkän aikavälin skaalautuvuutta voivat rajoittaa oma rajapinta tai yhteentoimivuuskehyksen puute.
Vanhoista järjestelmistä siirtyminen voi sisältää:
• Datan mappauksen haasteet
• Rakenteellinen johdonmukaisuus menetetään.
• Käyttökatkoksen riski
• Validointivaatimukset
Nämä vaikeudet korostavat yhteentoimivuusvalmiuden huomioon ottamisen tärkeyttä toimittajaa valittaessa.
Yhteentoimivuus määrittelee, kuinka EHR:ää voidaan käyttää verkkopohjaisena kokonaisuutena.
1. Perustason yhteentoimivuus: perusmuotoinen tiedonsiirto ilman tulkintaa.
2. Rakenteellinen yhteentoimivuus: tiedot standardoidussa muodossa rakenteen säilyttämiseksi (esim. HL7-viestintä).
3. Semanttinen yhteentoimivuus: järjestelmät ymmärtävät vaihdetun tiedon merkityksen (esim. standardoitu terminologia).
Todellinen tehokkuus terveydenhuollossa edellyttää kaikkia kolmea tasoa.
Viestintäprotokolla, jota käytetään laajalti kliinisen datan, kuten sisäänkirjaus-, kotiutus- ja tilausviestien, siirtoon järjestelmien välillä.
Avoimen lähdekoodin REST-pohjainen API-standardi, joka tähtää verkkoystävälliseen terveydenhuollon integraatioon. FHIR:n standardoitujen resurssien avulla (kuten):
• Patient (Potilas)
• Observation (Havainto)
• DiagnosticReport (Diagnostinen raportti)
• ImagingStudy (Kuvantamistutkimus)
FHIR tukee monimutkaista integraatiota huomattavasti paremmin kuin vanha HL7-viestintä.
DICOM hallitsee lääketieteellisen kuvantamistiedon vaihtoa. DICOMweb mahdollistaa verkkokäytön ja kuvantamisominaisuuksien integroinnin EHR-järjestelmiin laajentamalla DICOMia kohti RESTful-rajapintoja.
Kuvantamisintegraatio on yksi terveydenhuollon IT:n monimutkaisimmista yhteentoimivuustilanteista.
 - Created by PostDICOM.png)
1. Lääkäri tekee kuvantamistilauksen EHR:n sisällä.
2. Tilaus toimitetaan kuvantamisjärjestelmään HL7:n kautta.
3. PACS-kuvantamistutkimus suoritetaan ja tallennetaan.
4. Radiologian raportti lähetetään takaisin FHIR DiagnosticReport -resurssin kautta.
5. ImagingStudy-resurssi yhdistetään EHR:n sisäiseen DICOMweb-katselimeen.
Kliininen dokumentointi ja kuvantamistulkinta integroituvat tässä työnkulussa.
| Ominaisuus | Perinteinen HL7-liittymä | FHIR API -integraatio |
| Reaaliaikainen pääsy | Rajoitettu | Kyllä |
| Verkkopohjainen arkkitehtuuri | Ei | Kyllä |
| Skaalautuvuus | Kohtalainen | Korkea |
| Pilviyhteensopivuus | Rajoitettu | Korkea |
| Kolmannen osapuolen sovellusten upottaminen | Harvinaista | Tuettu |
Nykyaikaiset terveydenhuollon järjestelmät priorisoivat yhä enemmän API-pohjaisia arkkitehtuureja skaalautuvuuden ja joustavuuden vuoksi.
Yhteentoimivuus ei vähennä turvallisuutta – se mahdollistaa tehokkaamman hallinnan.
Uudet integrointimallit sisältävät:
• OAuth2-todennus
• SMART-on-FHIR -valtuutustasot.
• TLS-salaus
• Roolipohjainen pääsynhallinta
• Kattavat auditointilokit
Tietoturvakäsite on suunniteltava rinnakkain yhteentoimivuuden kanssa, eikä sitä pidä käsitellä toissijaisena asiana.
Terveydenhuollon organisaatioiden tulisi kysyä toimittajilta:
• Onko järjestelmässä täydellinen FHIR API?
• Tukeeko se kuvantamisintegraatiota DICOMwebin avulla?
• Turvallisten kolmannen osapuolen sovellusten upottaminen?
• Mitkä ovat API-nopeusrajoitukset?
• Miten potilaan henkilöllisyyden täsmäytys hoidetaan?
• Onko dokumentaatio julkisesti saatavilla?
Tällaiset kysymykset erottavat skaalautuvan rakenteen suljetusta rakenteesta.
PostDICOMin arkkitehtuurin odotetaan toimivan yhteentoimivissa ympäristöissä. Se helpottaa:
• Keskeytymätöntä pääsyä kuvantamistutkimuksiin EHR-järjestelmissä.
• Raporttien integrointia rakenteeseen.
• Yhteentoimivuutta työnkulun jatkuvuudessa.
• Joustavuutta toimittajaneutraalissa käyttöönotossa.
EHR-järjestelmien korvaamisen sijaan yhteentoimiva kuvantamisinfrastruktuuri parantaa EHR-järjestelmien kliinistä arvoa.
EHR-järjestelmät tarjoavat merkittäviä kliinisiä ja operatiivisia etuja. Mutta niiden pitkän aikavälin arvo ei perustu dokumentointiominaisuuksiin, vaan integrointikykyyn.
Terveydenhuollon organisaatioiden, jotka harkitsevat EHR-järjestelmiä, on keskityttävä yhteentoimivuuteen, API-mahdollisuuksiin ja standardien noudattamiseen saavuttaakseen kestävän laajentumisen, parannetun hoidon koordinoinnin ja infrastruktuurin, joka kykenee tukemaan asiantuntijatyön kasvua.
Digitaalinen siilo on EHR, jota ei voida integroida tiiviisti. Yhteentoimiva EHR on strateginen resurssi.
1) Mikä on EHR-järjestelmien suurin haitta?
Omistamisen kokonaiskustannukset (TCO) – ei välttämättä lisensointi, vaan käyttöönotto, koulutus, työnkulun häiriöt, päivitykset ja IT-fasiliteetin ylläpito – ovat usein suurin haitta. Vastaanotot aliarvioivat usein integroinnin ja tietojen siirron kustannukset, erityisesti kun EHR yhdistetään kuvantamis-, laboratorio- ja laskutusjärjestelmiin.
2) Miksi yhteentoimivuus on tärkeää EHR-järjestelmissä?
Yhteentoimivuuden ansiosta EHR ei muutu tietosiiloksi. Järjestelmillä, jotka voivat jakaa tietoja luotettavasti, kliinikoilla on parempi mahdollisuus saada täydellinen potilashistoria eri palveluntarjoajien, osastojen ja työkalujen (mukaan lukien kuvantaminen) välillä. Tämä parantaa koordinointia, minimoi turhat testit ja auttaa hoidon jatkuvuudessa.
3) Mikä aiheuttaa yhteentoimivuusongelmia EHR-järjestelmien välillä?
Tyypillisiä syitä ovat toimittajakohtainen tietomalli, API-kattavuuden puute, puutteellinen standardien kattavuus, epäjohdonmukainen terminologian koodaus ja heikko järjestelmien välinen henkilöllisyyden täsmäytys. Vaikka tietoa on mahdollista jakaa, sitä ei välttämättä ymmärretä luotettavasti, ellei se ole semanttisesti yhteentoimivaa.
4) Miten EHR-järjestelmät integroituvat PACS:n ja lääketieteellisten kuvantamisalustojen kanssa?
Tilaus- ja tulostyönkulkujen yhdistämistä kuvien saatavuuteen kutsutaan yleensä integraatioksi. Tilaukset voidaan välittää viestien (esim. HL7) kautta, ja muodollinen kliininen tieto voidaan jakaa rajapintojen (esim. FHIR) kautta. Pääsy kuviin voidaan tarjota upotetun katseluohjelman ja kuvantamisrajapintaprotokollan (esim. DICOM/DICOMweb) kautta alustasta riippuen.
5) Vaaditaanko FHIR EHR-integraatioon?
FHIR ei ole enää yleisesti pakollinen, mutta siitä on tullut erittäin suosittu standardi terveydenhuollon integraatiossa sen verkkopohjaisen, API-keskeisen luonteen vuoksi. Hyvät FHIR-integraatiotukijärjestelmät ovat yleensä helpompia rakentaa, ylläpitää ja skaalata kuin vanhemmat, raskaasti liittymiin nojaavat järjestelmät olivat.
6) Mitä vastaanoton tulisi tarkistaa ennen EHR:n valintaa integrointiongelmien välttämiseksi?
Tärkeät tarkistukset ovat, noudattaako toimittaja asiaankuuluvia yhteentoimivuusstandardeja, tarjoavatko he käyttökelpoista API-dokumentaatiota, tarjoavatko he vakaata versionhallintaa ja nopeusrajoituksia, tarjoavatko he turvallisen valtuutuksen (soveltuvin osin: OAuth2/SMART-mallit) ja kyvyn integroitua kuvantamistyönkulkuihin siten, että kliinikoiden ei tarvitse vaihtaa järjestelmää päästäkseen käsiksi tutkimuksiin ja raportteihin.


|
Cloud PACS ja Online DICOM-katseluohjelmaLataa DICOM-kuvat ja kliiniset asiakirjat PostDICOM-palvelimille. Tallenna, katsele, tee yhteistyötä ja jaa lääketieteelliset kuvatiedostosi. |