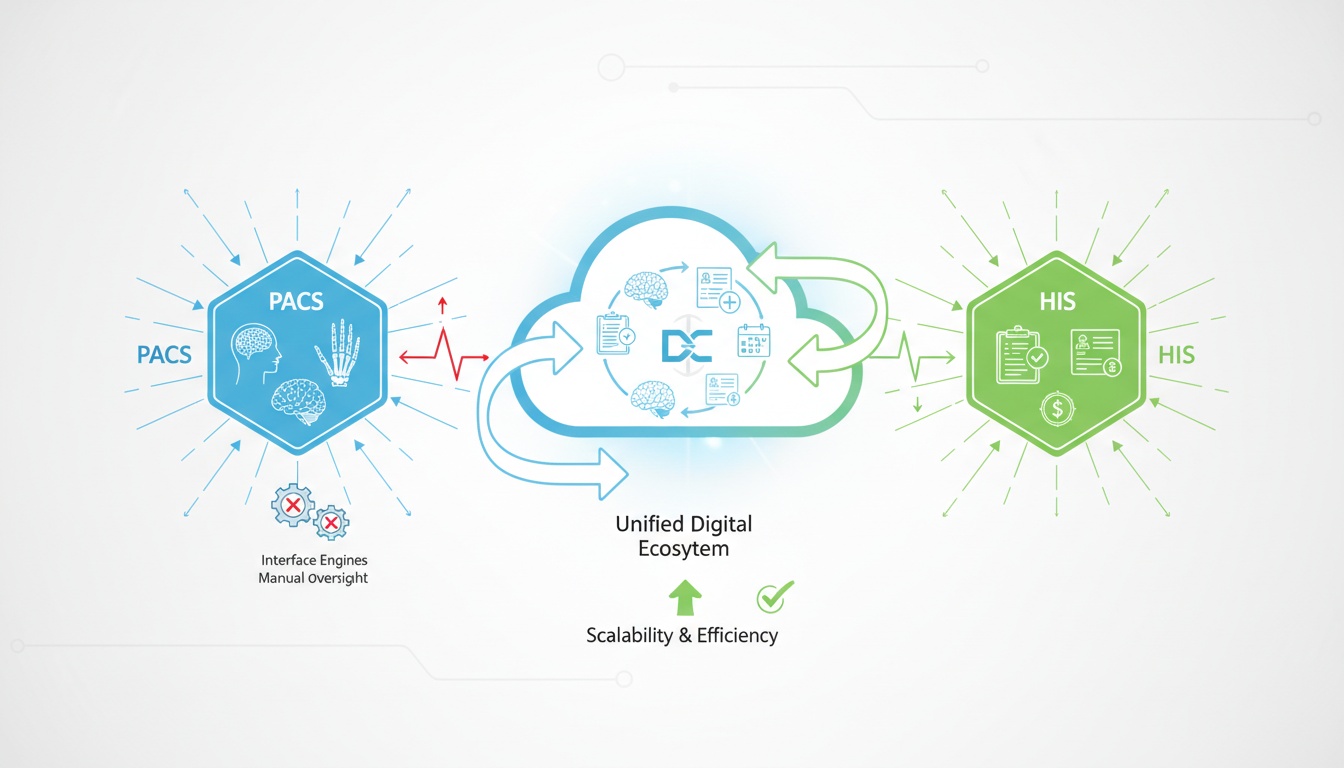
Moderne Gesundheitssysteme basieren nicht mehr auf isolierten Anwendungen. Bilddaten, Patientendemografien, diagnostische Befunde und administrative Aufzeichnungen müssen in einem einheitlichen digitalen Ökosystem zusammenarbeiten. In der Vergangenheit liefen Picture Archiving and Communication Systems (PACS) und Krankenhausinformationssysteme (KIS) jedoch oft parallel zueinander, anstatt zusammenzuarbeiten.
Diese Trennung führte zu Ineffizienzen im Arbeitsablauf, Problemen beim Datenabgleich und technischen Abhängigkeiten, die die Skalierbarkeit einschränkten. Radiologieabteilungen nutzten PACS zur Speicherung/zum Abruf von Bildern, während krankenhausweite Systeme Patientenakten, Aufnahmen und Abrechnungsprozesse verfolgten. Die Verbindung dieser Systeme musste von komplexen Schnittstellen-Engines überwacht werden und erforderte manuelle Aufsicht.
Da sich die Gesundheitsversorgung von Infrastrukturen an einem einzigen Standort ausweitete, wurden die Probleme unzusammenhängender Systeme immer offensichtlicher. Standortübergreifende Netzwerke, Remote-Befundungsumgebungen, die Ausweitung der Telemedizin und Anforderungen an die Daten-Governance erforderten eine stärkere Integration zwischen Bildgebungs- und Unternehmenssystemen.
Heute ist das integrierte PACS mit KIS kein technischer Luxus mehr – es ist eine strukturelle Notwendigkeit. Noch wichtiger ist, dass cloud-native Architekturen die Art und Weise, wie Interoperabilität erreicht, aufrechterhalten und skaliert wird, grundlegend neu definiert haben.
Das integrierte PACS mit KIS hat sich von anfälliger schnittstellenbasierter Konnektivität zu robuster und cloud-orchestrierter Interoperabilität entwickelt.
• Frühe Integrationen hingen stark von Schnittstellen-Engines ab, die HL7- und DICOM-Standards übersetzten.
• Wahre Interoperabilität erfordert die Synchronisierung der Patientenidentität, automatisierte Worklists und einheitliche Befund-Workflows.
• Ein cloud-natives PACS zentralisiert Integrationsschichten und verringert die Infrastrukturkomplexität in standortübergreifenden Netzwerken.
• Sicherheit, Überprüfbarkeit und Compliance müssen auf architektonischer Ebene integriert werden.
• Moderne Integration bereitet Sie auf KI, standortunabhängige Zusammenarbeit und skalierbares Unternehmenswachstum vor.
Strategisch konzipiert machen integrierte PACS- und KIS-Systeme die medizinische Bildgebung von einem abteilungsspezifischen Hilfsmittel zu einem grundlegenden Unternehmensdienst.
Mit der zunehmenden Modernisierung der Gesundheitsinfrastruktur wird die Integration zwischen Bildgebungs- und Krankenhausinformationsplattformen nicht nur optional, sondern grundlegend. Die Bewertung der Verbindung Ihrer PACS-Architektur mit bestehenden Systemen ist ein entscheidender Schritt hin zu skalierbaren, belastbaren medizinischen Bildgebungsprozessen.
Entdecken Sie, wie die Cloud PACS-Infrastruktur von PostDICOM eine sichere, standardbasierte KIS-Integration in verteilten Gesundheitsumgebungen unterstützt.
Frühe PACS-Implementierungen wurden primär als Bild-Repositories konzipiert. Ihr Hauptzweck bestand darin, Bilder in digitale Formate umzuwandeln und die alte Methode der Filmnutzung abzuschaffen. Sie wollten für ihre gesamte Arbeit mit radiologischen Bildern Bilder anstelle von Film verwenden. Diese Systeme wurden oft lokal (On-Premise) in Radiologieabteilungen bereitgestellt und waren eher für eine hochvolumige Bildspeicherung und diagnostische Betrachtung als für einen unternehmensweiten Datenaustausch optimiert.
Gleichzeitig entwickelten sich Krankenhausinformationssysteme (KIS) separat, um administrative und klinische Daten wie Aufnahmen, Entlassungsberichte, Abrechnungen und ärztliche Dokumentationen zu verwalten. KIS-Systeme wurden entwickelt, um mit Textdaten zu arbeiten, nicht mit hochauflösenden Bildern.
Die technischen Standards der Systeme bestimmen, wie sie für ihre jeweiligen Zwecke funktionieren.
PACS stützte sich auf den DICOM-Standard zur Verwaltung von Bilddaten, während KIS-Plattformen HL7-Nachrichtenprotokolle nutzten, um Patienten- und Workflow-Informationen auszutauschen. Obwohl beide Standards für die Gesundheits-IT von entscheidender Bedeutung waren, waren sie nicht von Natur aus interoperabel. DICOM verwaltete Bildobjekte; HL7 verwaltete Patientenereignisse und klinische Aufträge.
Um diese Systeme zu verbinden, setzten Krankenhäuser Schnittstellen-Engines oder Middleware-Brokers ein. Diese Engines übersetzten HL7-Nachrichten in Worklist-Updates für das PACS und stellten sicher, dass Patienten-IDs plattformübergreifend synchronisiert wurden. Diese Integrationen waren zwar funktional, aber anfällig. Änderungen an der Nachrichtenstruktur, Versionskonflikte oder Netzwerkunterbrechungen konnten die Workflows stören.
Als Krankenhausnetzwerke größer wurden, benötigten sie mehr Personal zur Überwachung der Computersysteme. Jedes Mal, wenn ein neues Gerät, eine neue Abteilung oder ein neues Gebäude hinzugefügt wurde, machte dies die Dinge für die Krankenhausnetzwerke komplizierter. Die Krankenhausnetzwerke mussten diese Komplexität bewältigen.
Das Verständnis des integrierten PACS mit KIS erfordert Kenntnisse über Kernstandards. Diese Standards helfen den Systemen, miteinander zu kommunizieren. PACS und KIS müssen diese Regeln befolgen, um Informationen reibungslos austauschen zu können.
Health Level Seven oder HL7 ist eine Reihe von Standards für das Senden von Nachrichten zwischen Gesundheitssystemen. Diese Standards helfen Gesundheitssystemen, administrative Daten miteinander auszutauschen. Wenn wir im Kontext der PACS-Integration über HL7 sprechen, gibt es Nachrichtenarten, die besonders wichtig sind:
• ADT-Nachrichten (Aufnahme, Entlassung, Verlegung) aktualisieren Patientendemografien und Statusinformationen.
• ORM (Auftragsnachricht) übermittelt Bildgebungsaufträge vom KIS/RIS an das PACS.
• ORU (Untersuchungsergebnis) übermittelt abgeschlossene Befunde zurück an das Krankenhaussystem.
Diese Nachrichten helfen dem PACS, Bildgebungs-Workflows mit Krankenhausabläufen abzustimmen. Wenn ADT nicht synchronisiert wird, können Fehler in der Patientenidentität die Diagnosegenauigkeit beeinträchtigen.
DICOM regelt die Speicherung, Übertragung und den Abruf medizinischer Bilddaten. Es definiert Dateiformate, Metadatenstrukturen und Kommunikationsprotokolle. Diese werden von Bildgebungsmodalitäten und PACS-Systemen verwendet.
Wenn Sie eine Bildgebungsstudie durchführen, stellt DICOM sicher, dass die Daten vom Gerät auf den Systemen gespeichert, gefunden und einfach abgerufen werden können. Aber DICOM kümmert sich nicht um die gesamte Arbeit, die in einem Krankenhaus erledigt werden muss. Aus diesem Grund bleibt HL7 für Krankenhaus-Workflows sehr wichtig. DICOM ist gut für die Daten der Bildgebungsstudie. HL7 wird benötigt, um alles andere zu verwalten, was im Krankenhaus passiert.
Als die Gesundheits-IT ausgereifter wurde, entstanden Schichten, die verschiedenen Systemen helfen sollten, zusammenzuarbeiten, um die Dinge flexibler zu gestalten.
Das DICOMweb-System führte eine Möglichkeit ein, über RESTful-Dienste auf Bilder im Web zuzugreifen. Dies ist sehr hilfreich für Personen, die mit Bildern arbeiten. FHIR (Fast Healthcare Interoperability Resources) erleichterte den Informationsaustausch mithilfe von APIs. Die DICOMweb- und FHIR-Standards helfen uns, uns von isolierten Systemen zu lösen, und ermöglichen eine skalierbarere Integration. Dies ist gut, für die DICOMweb und FHIR, da sie die Dinge flexibler und benutzerfreundlicher machen.
In cloud-nativen Umgebungen ersetzen API-First-Architekturen starre Punkt-zu-Punkt-Verbindungen durch servicebasierte Interoperabilität. Die Art und Weise, wie wir die Dinge jetzt aufbauen, lässt die PACS-KIS-Integration in großen Gesundheitsnetzwerken, die weit verteilt sind, gut funktionieren. Dies bedeutet, dass die PACS-KIS-Integration wachsen kann, ohne zu kompliziert zu werden.
Wenn PACS und KIS zwei isolierte Systeme sind, basieren klinische Workflows auf Synchronisierung und nicht auf Integration. Radiologen interpretieren möglicherweise Studien, die im PACS enthalten sind, während Patientendemografien und klinische Vorgeschichten im Krankenhaussystem enthalten sind. Jede Verzögerung oder Nichtübereinstimmung zwischen den beiden Umgebungen führt zu Ineffizienzen, die proportional zur Größe der Einrichtung sind.
Wahre Integration macht einen Unterschied in der Art und Weise, wie diese Bildgebungs-Workflows im Arbeitsalltag im gesamten Unternehmen funktionieren.
Wenn sich die ADT-Nachrichten aus dem Krankenhaussystem in Echtzeit mit dem PACS synchronisieren, erhöht sich sofort die Konsistenz der Patientenidentität. Bildgebungsstudien werden automatisch mit genauen demografischen Informationen verknüpft, um Abgleichfehler und doppelte Datensätze zu minimieren. Dies ist keine geringfügige administrative Bequemlichkeit – es hat direkte Auswirkungen auf die Sicherheit der Diagnostik und die Zuverlässigkeit der Befundung.
Auch die Auftragskommunikation wird optimiert. Wenn eine Bildgebungsanforderung im KIS oder RIS platziert wird, kann eine ORM-Nachricht automatisch einen Worklist-Eintrag im PACS erstellen. Technologen sind nicht mehr auf manuelle Dateneingabe oder Querverweissysteme angewiesen. Die Modalitäten-Worklist ist eine dynamische Liste – dies stellt sicher, dass Bildgebungsstudien im richtigen Patientenkontext durchgeführt werden.
Integrierte Umgebungen helfen auch bei einem besseren Lebenszyklusmanagement von Befunden. Sobald ein Radiologe eine diagnostische Interpretation abgeschlossen hat, können ORU-Nachrichten verwendet werden, um strukturierte Ergebnisse an das Krankenhaussystem zurückzusenden. Ärzte, die die Akte eines Patienten überprüfen, haben Zugriff auf Bildgebungsbefunde, ohne auf mehrere Plattformen zugreifen zu müssen. Diese einheitliche Sichtbarkeit trägt zur Beschleunigung von Behandlungsentscheidungen bei und fördert eine bessere interdisziplinäre Zusammenarbeit.
Zusätzlich zur Radiologie ermöglicht die Unternehmensintegration abteilungsübergreifenden Zugriff auf Bilddaten. Bildgebungsstudien können von Chirurgen, Onkologen und Notfallmedizinern über zentralisierte Authentifizierungs-Frameworks abgerufen werden. Dies reduziert Verzögerungen, die durch Abteilungssilos verursacht werden, und verbessert die Kontinuität der Versorgung.
Kurz gesagt, das integrierte PACS mit KIS bedeutet eine Verschiebung der Funktion der Bildgebung von einem abteilungszentrierten zu einem unternehmensweiten klinischen Mehrwert.
Während frühe Integrationsmodelle Schnittstellen-Engines und lokale Middleware verwendeten, gibt es in cloud-nativen Architekturen eine strukturelle Veränderung in der Art und Weise, wie PACS und KIS kommunizieren.
Herkömmliche On-Premise-PACS-Bereitstellungen erforderten Punkt-zu-Punkt-Integrationen. Jeder Krankenhausstandort hatte seine eigene Schnittstellen-Engine, seinen eigenen Hardware-Stack und seinen eigenen Wartungsaufwand. Die Skalierung der Umgebung erforderte die Duplizierung der Infrastruktur von Einrichtung zu Einrichtung, was zu höheren Kosten und technischer Komplexität führte.
Cloud PACS ändert dieses Modell grundlegend.
In einer cloud-nativen Umgebung laufen PACS-Dienste in einer elastischen Infrastruktur. Die Integration ist nicht von statischen HL7-Listenern oder starren Schnittstellen-Brokern abhängig. Stattdessen verwenden moderne Systeme API-First-Designprinzipien, Microservices-Architektur und ereignisgesteuerte Kommunikationsschichten.
Diese Veränderung hat eine Reihe von strukturellen Vorteilen.
Erstens wird die Interoperabilität zentralisiert anstatt verteilt. Eine einzige Integrationsschicht für die Cloud kann die Nachrichtenverarbeitung, das Patientenidentitätsmanagement und die Authentifizierung für mehrere Einrichtungen verwalten. Anstatt unterschiedliche Integrationen für jeden Standort zu haben, können Gesundheitsnetzwerke die Kommunikation standortübergreifend vereinheitlichen.
Zweitens wird die Skalierbarkeit verbessert, ohne dass die Infrastruktur proportional ansteigt. Wenn das Volumen der Bildgebung zunimmt, weisen cloudbasierte Systeme Rechen- und Speicherressourcen dynamisch zu. Integrationsendpunkte ändern sich nicht, selbst wenn der Durchsatz steigt.
Drittens bieten moderne Authentifizierungs-Frameworks zusätzliche Sicherheit und Rückverfolgbarkeit. OAuth2-basierte Token-Systeme, rollenbasierte Zugriffskontrollen und verschlüsselter Datenaustausch ersetzen alte vertrauensbasierte interne Netzwerke. Dies ist besonders wichtig in Multi-Standort- oder Remote-Access-Situationen, in denen VPN-Abhängigkeiten zuvor zu Engpässen führten.
Die cloud-native Integration ermöglicht auch den webbasierten Zugriff auf Bilder über DICOMweb und die Nutzung einer RESTful-API. Kliniker können sicher über browserbasierte Viewer auf Bildstudien zugreifen, ohne umständliche Client-Software installieren zu müssen. Dies verbessert die Zugänglichkeit für Remote-Radiologen, Telegesundheitsdienste und verteilte Versorgungsnetzwerke.
Wichtig ist, dass es die Cloud-Architektur ist, die Single Points of Failure verringert. Die redundante Speicherung über mehrere Regionen (Multi-Region Redundancy) gewährleistet, dass bei Ausfall eines Rechenzentrums die Integrationsdienste an anderen Orten nicht unterbrochen werden. In geschäftskritischen Gesundheitsumgebungen ist dies nicht optional – es ist grundlegend.
Durch die Änderung des Integrationsansatzes zwischen PACS und KIS von einer lokalen Schnittstellenübung zu einer Strategie auf Infrastrukturebene helfen Cloud-Umgebungen, die Rolle der Bildgebung als skalierbaren, unternehmensfähigen Dienst und nicht als abteilungsbezogenes Tool neu zu definieren.
 - Created by PostDICOM.jpg)
Integration erhöht die Leistungsfähigkeit – aber sie erhöht auch die Verantwortung.
Wenn PACS und KIS unabhängig voneinander arbeiten, ist das Risiko abgeschottet. Sobald Systeme interoperabel werden, wandern Patientendemografien, Bilddaten, diagnostische Befunde und administrative Workflows über miteinander verbundene Umgebungen hinweg. Ohne strukturierte Governance kann diese erhöhte Konnektivität die Angriffsfläche vergrößern.
Moderne integrierte PACS-KIS-Umgebungen müssen daher Sicherheit auf architektonischer Ebene beinhalten, anstatt sie als nachträglichen Gedanken zu implementieren.
In integrierten Systemen ist die Benutzeridentifikation entscheidend, und die Benutzeridentität muss konsistent sein. Radiologen, MTRAs, überweisende Ärzte und Verwaltungspersonal können Daten auf den PACS- und KIS-Plattformen nutzen. Frameworks für die rollenbasierte Zugriffskontrolle (RBAC) stellen sicher, dass Benutzer nur auf Informationen zugreifen können, die für ihre klinische oder operative Rolle angemessen sind.
Cloud-native Umgebungen verbessern dieses Modell mit zentralisierten Identitätsanbietern und tokenbasierten Authentifizierungsmechanismen wie OAuth2. Anstatt Anmeldeinformationen in isolierten Silos für Bildgebungs- und Krankenhaussysteme aufzubewahren, können Organisationen die Zugriffssteuerung über Bildgebungs- und Krankenhaussysteme hinweg konsolidieren. Dies ist vorteilhaft für die Überprüfbarkeit sowie zur Reduzierung der Zugangsdatenflut.
Integrierte Systeme senden und empfangen kontinuierlich strukturierte HL7-Nachrichten, Bildgebungs-Metadaten und diagnostische Inhalte. Alle Kommunikationskanäle sollten bei der Übertragung mithilfe von TLS-Protokollen verschlüsselt sein. Bildarchive, die in der Cloud-Infrastruktur gespeichert sind, müssen auch eine Verschlüsselung im Ruhezustand (Data at Rest) implementieren, um eine unbefugte Datenextraktion selbst bei einer Kompromittierung auf Speicherebene zu verhindern.
Die Verschlüsselung ist besonders wichtig für verteilte Gesundheitsnetzwerke, in denen Bilder aus der Ferne über geografische Grenzen hinweg abgerufen werden können.
Die Unternehmens-Governance erfordert eine vollständige Rückverfolgbarkeit darüber, wer zu welchem Zeitpunkt auf welche Datensätze zugegriffen hat. Integrierte PACS-KIS-Umgebungen müssen Folgendes aufzeichnen:
• Benutzerauthentifizierungsereignisse
• Studienzugriffsaktivitäten
• Befundänderungen
• Datenexporte oder -downloads
Zentralisierte Audit-Protokolle helfen, die Compliance-Überwachung zu verschärfen und das regulatorische Reporting zu erleichtern. In Netzwerken aus mehreren Krankenhäusern ermöglicht eine zentralisierte Audit-Infrastruktur auch eine einrichtungsübergreifende Überwachung.
Gesundheitsorganisationen bewegen sich in einem stark regulierten Umfeld, wie beispielsweise HIPAA in den USA und der DSGVO (GDPR) in der Europäischen Union. Integrierte Systeme müssen Folgendes gewährleisten:
• Prinzipien der Datenminimierung
• Kontrollierter grenzüberschreitender Datentransfer
• Dokumentierte Zugriffsrichtlinien
• Protokolle zur Erkennung und Meldung von Datenschutzverletzungen
Cloud-native PACS-Architekturen bieten in der Regel umfangreichere Compliance-Tools als herkömmliche On-Premise-Systeme, wie beispielsweise automatisierte Überwachung, Backup-Validierung und strukturierte Aufbewahrungsrichtlinien.
Integration sollte die Compliance-Haltung nicht untergraben. Im Gegenteil, bei richtiger Gestaltung sollte sie die Transparenz in der Governance zwischen den Bildgebungs- und Verwaltungssystemen stärken.
Über die technische Interoperabilität und die regulatorische Anpassung hinaus muss die Integration auch in betrieblicher und finanzieller Hinsicht sinnvoll sein.
IT-Entscheidungen im Gesundheitswesen erfordern zunehmend messbare Ergebnisse. Das integrierte PACS mit KIS bietet in mehreren Dimensionen einen unternehmensweiten Mehrwert.
Der manuelle Abgleich zwischen Bildgebungssystemen und Krankenhausakten ist zeitaufwändig und fehleranfällig. Die automatisierte Synchronisierung trägt dazu bei, Doppeluntersuchungen zu reduzieren, demografische Inkonsistenzen zu minimieren und das Auftragsmanagement zu vereinfachen. Im Laufe der Zeit steigert dies die Effizienz des Personals und senkt die Kosten für Nacharbeiten.
Veraltete Umgebungen verfügen häufig über mehrere Punkt-zu-Punkt-Integrationen, die ständig überwacht und aktualisiert werden müssen. Cloudbasierte Integrationsschichten zentralisieren und standardisieren diese Schnittstellen und verringern die betriebliche Belastung von IT-Abteilungen.
Anstatt für jede Einrichtung eine separate Middleware vorhalten zu müssen, können Gesundheitsnetzwerke die Integration über eine einheitliche Architekturschicht steuern.
Wenn Krankenhausnetzwerke wachsen oder neue Einrichtungen erwerben, nimmt die Komplexität der Integration traditionell zu. Eine cloud-native PACS-Infrastruktur ermöglicht es neuen Standorten, sich über standardisierte API-Endpunkte zu verbinden, anstatt ganze Hardware- und Schnittstellenstapel zu duplizieren.
Dies hat den Nebeneffekt, dass die Bereitstellungszeiten drastisch verkürzt und die Investitionsausgaben gesenkt werden.
Einheitliche Worklists, synchronisierte Patientendaten und optimierte Befundrückgabezyklen führen zu verkürzten Durchlaufzeiten. Eine schnellere diagnostische Befundung verbessert den Patientenfluss und stärkt die Gesamteffizienz der Patientenversorgung.
Integrierte Cloud-Umgebungen mit Redundanz über mehrere Regionen (Multi-Region Redundancy) bieten bessere Verfügbarkeitsgarantien. In Katastrophensituationen sind die Bildinformationen und Integrationsdienste weiterhin zugänglich. Die Planung der Betriebskontinuität (Business Continuity) wird infrastrukturunterstützt statt manuell durchgeführt.
Ganzheitlich betrachtet, wandeln sich integrierte PACS-KIS-Umgebungen von einem IT-Kostenfaktor zu einem Leistungsförderer in klinischen, betrieblichen und finanziellen Bereichen.
Das Verständnis moderner integrierter PACS-KIS-Umgebungen erfordert die Visualisierung eines architektonischen Wandels, der im letzten Jahrzehnt stattgefunden hat.
In veralteten Umgebungen sah die Integration oft so aus:
KIS → Schnittstellen-Engine → PACS
RIS → Schnittstellen-Engine → PACS
Modalität → PACS
Viewer → PACS
Alle Verbindungen waren Punkt-zu-Punkt-Verbindungen. Jeder Standort hatte seine eigene Infrastruktur. Jedes Update barg das Risiko einer Schnittstellenstörung.
Die cloud-native Integration bietet eine stärker zentralisierte und serviceorientierte Architektur.
Ein modernes Integrationsmodell besteht normalerweise aus Folgendem:
• KIS/RIS sendet HL7-Nachrichten (ADT, ORM, ORU)
• Eine cloudbasierte Integrationsschicht, die Nachrichten verarbeitet und validiert
• Identitätsmanagement-Dienste zur Synchronisierung des Patientenkontexts
• Cloud PACS-Speicherung und Bild-Orchestrierung
• Webbasiertem Zugriff zur Anzeige über DICOMweb-APIs
• Authentifizierung durch einen zentralisierten Identitätsanbieter (Identity Provider)
Anstelle von unflexiblen, standortspezifischen Pipelines wird die Integration zu einer kontrollierten Service-Schicht, die über Einrichtungen hinweg skalieren kann.
 - Created by PostDICOM.jpg)
Integration ist nicht mehr nur die Verbindung zweier Systeme. Es geht darum, eine flexible digitale Basis zu schaffen, die neue Gesundheitstechnologien unterstützen kann.
Mehrere strukturelle Trends beeinflussen die nächste Stufe der PACS-KIS-Integration.
Anbieter von Gesundheitssoftware bewegen sich in Richtung API-First. Anstatt monolithische Plattformen zu entwickeln, kommunizieren Systeme über standardisierte Service-Schnittstellen miteinander. Dieser Ansatz verringert die Abhängigkeit von einzelnen Anbietern (Vendor Lock-in) und verbessert die plattformübergreifende Interoperabilität.
Cloud-native PACS-Umgebungen passen gut zu diesem Modell und ermöglichen externen Anwendungen – wie Analyseplattformen und Patientenportalen – den sicheren Zugriff auf die Bilddaten.
Tools für künstliche Intelligenz basieren auf einem einheitlichen und strukturierten Zugriff auf Bilddatensätze und die entsprechenden Metadaten. Wenn PACS und KIS in Silos existieren, erfordert die KI-Implementierung komplizierte Datenextraktionspipelines.
Integrierte Architekturen für die Cloud machen diesen Prozess viel einfacher. Auf Bildgebungsstudien und Patientendaten kann über sichere APIs zugegriffen werden, was die Validierung und Bereitstellung von KI beschleunigt, ohne dass die Infrastruktur neu aufgebaut werden muss.
Telemedizin, radiologische Remote-Befundung und grenzüberschreitende Zusammenarbeit werden zunehmend zu akzeptierten Bestandteilen der Gesundheitsversorgung. Ein integriertes Cloud PACS stellt sicher, dass Bildgebungsstudien und Befunde verfügbar sind, unabhängig davon, wo sich der Arzt befindet.
Diese Flexibilität kann insbesondere für standortübergreifende Gesundheitsnetzwerke und internationale Diagnostikpartnerschaften wichtig sein.
Gesundheitseinrichtungen entwickeln zunehmend zentralisierte Ansätze zur Daten-Governance. Eine integrierte Bildgebungsinfrastruktur trägt zu Enterprise Data Lakes und Analyseumgebungen bei. Anstatt als isolierte Bildspeicher zu fungieren, wird das PACS zu einem Teil einer größeren strategischen Datenarchitektur.
Die Speicherung, der Abruf und die diagnostische Betrachtung medizinischer Bilder werden von PACS (Picture Archiving and Communication System) verwaltet. KIS (Krankenhausinformationssystem) verarbeitet Patienteninformationen aus der Verwaltung, klinische Daten und Patientenakten wie Aufnahme, Abrechnung und ärztliche Dokumentation. Die Integration stellt sicher, dass Bildgebungs-Workflows in krankenhausweite Patientenakten und betriebliche Prozesse integriert werden.
HL7 bietet strukturierte Nachrichtenstandards, damit Krankenhaussysteme Patientendemografien, Bildgebungsaufträge und Diagnoseergebnisse austauschen können. ADT-Nachrichten werden zur Synchronisierung der Patientenidentität verwendet, während ORM-Nachrichten Bildgebungsaufträge übertragen und ORU-Nachrichten abgeschlossene Befunde zurücksenden. Diese Arten von Nachrichten ermöglichen es dem PACS, innerhalb des größeren Krankenhaus-Workflow-Ökosystems zu existieren.
Ja. Moderne Cloud PACS-Plattformen basieren auf einer API-First-Architektur und standardisierten Interoperabilitätsprotokollen (HL7, DICOMweb, FHIR usw.). Dies bietet die Möglichkeit, sich in bestehende KIS-, RIS- und ePA-Systeme zu integrieren, ohne dass ein vollständiger Austausch der Infrastruktur erforderlich ist.
Ordnungsgemäß konzipierte integrierte Umgebungen bieten durch zentralisiertes Identitätsmanagement, Datenübertragungsverschlüsselung, Audit-Protokollierung und rollenbasierte Zugriffskontrollen erhöhte Sicherheit. Cloud-native Ansätze bieten häufig stärkere Governance-Frameworks als veraltete On-Premise-Integrationen.
Standortübergreifende Gesundheitsorganisationen benötigen ein standardisiertes Patientenidentitätsmanagement mit einheitlichen Workflows und zentraler Steuerung. Integrierte Cloud PACS-Umgebungen minimieren Infrastrukturduplizierungen und machen Bilddaten standortübergreifend verfügbar, ohne die Compliance oder Leistung zu beeinträchtigen.


|
Cloud PACS und Online DICOM ViewerLaden Sie DICOM-Bilder und klinische Dokumente auf die PostDICOM-Server hoch. Speichern, betrachten, bearbeiten und teilen Sie Ihre medizinischen Bilddateien. |