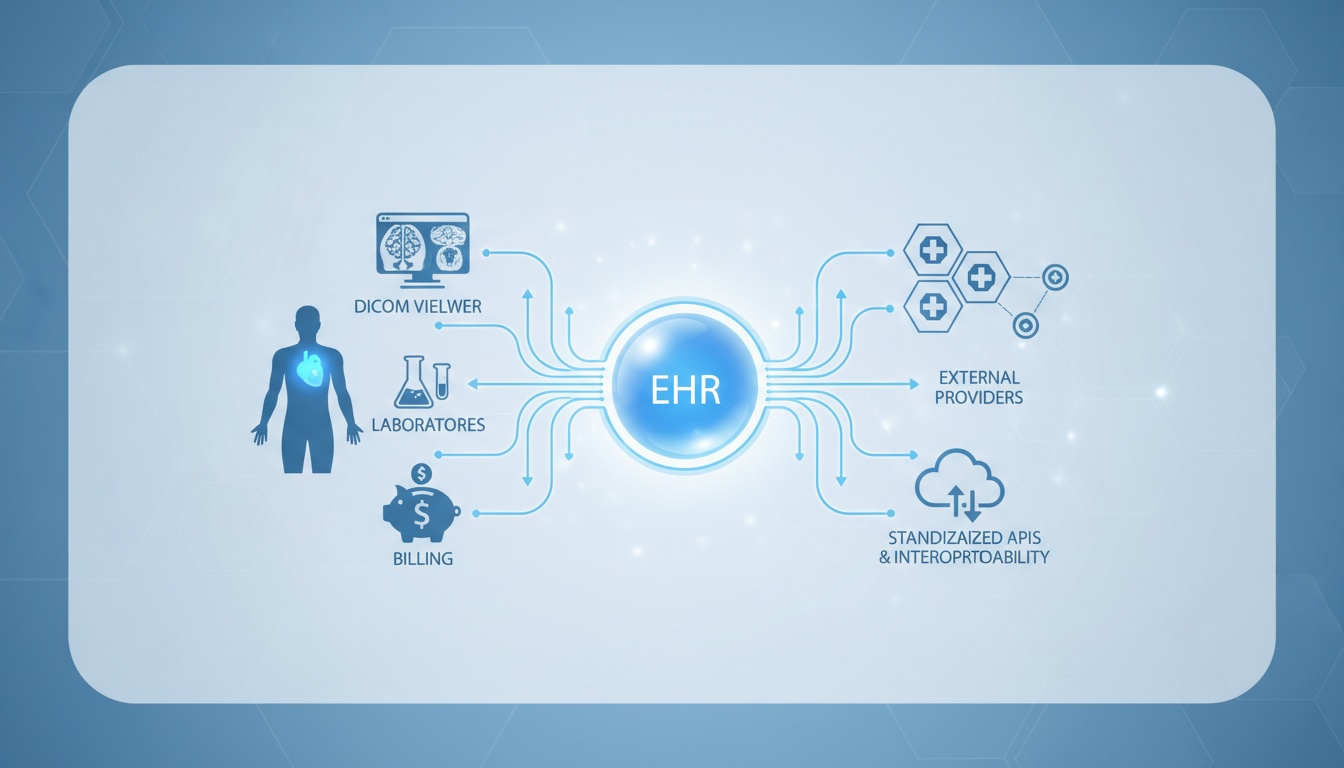
Het gebruik van Elektronisch Patiëntendossier (EPD)-systemen is geen luxe meer in de hedendaagse zorgverlening. Ze vormen de ruggengraat van het operationele succes van klinische documentatie, patiëntcoördinatie, facturering, naleving en steeds meer ook interoperabiliteit. De meeste discussies over EPD's gaan over de voor- en nadelen, maar er is een meer strategische analyse nodig over hoe een EPD kan worden geïntegreerd met andere klinische technologieën via gestandaardiseerde API's en interoperabiliteitsstructuren.
Het EPD-systeem is niet alleen een hulpmiddel voor documentatie-efficiëntie, maar heeft een enorm potentieel om gedeeld, geïnterpreteerd en gesynchroniseerd te worden met andere beeldvormingssystemen, laboratoria, facturatiesites en externe leveranciers; dit is een van de meest reële waarden van een digitale strategie binnen de gezondheidszorg, vooral op de lange termijn.
Dit artikel richt zich op de operationele voordelen en nadelen van EPD-systemen - en bespreekt het belang van interoperabiliteitsstandaarden, zoals HL7, FHIR en DICOM, bij het mogelijk maken van een duurzame IT-architectuur voor de gezondheidszorg.
• EPD-systemen verbeteren de efficiëntie van documentatie, beschikbaarheid van patiëntgegevens en klinische coördinatie, maar de implementatiekosten en verstoring van de workflow zijn aanzienlijke problemen.
• Interoperabiliteitscapaciteit is belangrijker voor de langetermijnwaarde van een EPD dan alleen documentatiefuncties.
• Integratiefouten worden meestal veroorzaakt door vendor lock-in en beperkte toegang tot de API.
• HL7, FHIR en DICOM behoren tot de standaarden die bepalen of een EPD effectief kan worden gebruikt om gestructureerde klinische en beeldgegevens uit te wisselen.
• De huidige infrastructuur in de gezondheidszorg beweegt zich richting API-integratie in plaats van traditionele interface-engines.
• De EPD-praktijken die worden uitgevoerd om EPD-platforms te evalueren, moeten naast de kosten ook de integratieve paraatheid en bruikbaarheid bepalen.
Een EPD-systeem is een elektronisch platform ontwikkeld om gezondheidsinformatie van patiënten binnen de zorginstelling op te slaan en te beheren. In tegenstelling tot traditionele EMD's (Elektronische Medische Dossiers), die meestal beperkt zijn tot de gegevens van één enkele aanbieder, zijn EPD-systemen ontworpen om gegevens te helpen delen tussen organisaties.
Functionele modules bestaan doorgaans uit:
• Klinische documentatie
• Orderinvoer (CPOE)
• Beheer van laboratorium- en beeldvormingsresultaten
• E-voorschrijven
• Integratie van facturering en inkomstencyclus
• Patiëntenportalen
• Rapportage en analyse
Technisch gezien zijn geavanceerde EPD-apparaten gecentraliseerde gegevensopslagplaatsen die toegankelijk zijn via API's en berichtenstandaarden. De vraag is niet of het EPD gegevens effectief opslaat - de architectuurvraag is of die gegevens naadloos, gestructureerd en gestandaardiseerd over systemen kunnen worden overgedragen.
Elektronische dossiers minimaliseren het gebruik van papieren systemen en stellen zorgverleners in staat om patiëntgeschiedenis, diagnostische resultaten en eerdere ontmoetingen direct te verkrijgen. Dit helpt overlapping van tests te elimineren en vergemakkelijkt klinische oordeelsvorming.
Geïntegreerde grafieken, elektronische voorschriften en facturering minimaliseren de werkbelasting en administratieve overhead. Gedocumenteerde code is ook beter in het verbeteren van de nauwkeurigheid.
Moderne EPD's organiseren patiëntgegevens in computerleesbare formaten. Dit maakt het volgende mogelijk:
• Kwaliteitsrapportage
• Klinische analyse
• Uitwisseling van volksgezondheidsgegevens
• AI-ondersteunde diagnostiek
Gestructureerde data zijn exponentieel waardevol voor interoperabiliteit met andere systemen.
Toegangscontroles, encryptie en auditrecords maken naleving van regelgeving mogelijk en verlagen juridische risico's. Goed opgezette EPD-systemen verhogen de verantwoording en traceerbaarheid.
EPD-adoptie gaat gepaard met meetbare uitdagingen, ook al zijn de voordelen duidelijk.
De implementatiekosten bestaan uit:
• Licentiekosten
• Hardware-upgrades
• Trainingsprogramma's
• Herontwerp van workflows
• Doorlopend IT-onderhoud
Integratiekosten - vooral met betrekking tot beeldvormingssystemen of software van derden - kunnen hoger zijn dan aanvankelijk geschat.
In de implementatiefasen neemt de productiviteit vaak af. Werknemers moeten ook worden getraind en weerstand tegen verandering kan het moreel en de productiviteit beïnvloeden.
Andere EPD-leveranciers zijn leveranciers van gesloten ecosystemen die geen flexibiliteit voor externe integratie toestaan. Schaalbaarheid op lange termijn kan worden beperkt door een propriëtaire API of een gebrek aan een interoperabiliteitskader.
Het proces van overschakelen van legacy-systemen kan het volgende omvatten:
• Uitdagingen bij het in kaart brengen van gegevens (data mapping)
• Verlies van gestructureerde consistentie
• Risico op downtime
• Validatie-eisen
Deze moeilijkheden benadrukken het belang van het overwegen van interoperabiliteitscapaciteit bij het selecteren van een leverancier.
Interoperabiliteit definieert hoe een EPD kan worden gebruikt als een netwerkgebaseerde entiteit.
1. Fundamentele interoperabiliteit: basisgegevensoverdracht, niet geïnterpreteerd.
2. Structurele interoperabiliteit: gegevens in een gestandaardiseerd formaat om de structuur te behouden (bijv. HL7-berichtenverkeer).
3. Semantische interoperabiliteit: systemen begrijpen de uitgewisselde gegevens (bijv. gestandaardiseerde terminologie).
Echte efficiëntie in de gezondheidszorg vereist alle drie de niveaus.
Berichtenprotocol dat veel wordt gebruikt voor de overdracht van klinische gegevens, zoals opname-, ontslag- en orderberichten, tussen systemen.
Een open-source, op REST gebaseerde API-standaard gericht op webvriendelijke integratie in de gezondheidszorg. Met behulp van FHIR-gestandaardiseerde bronnen (zoals):
• Patient (Patiënt)
• Observation (Observatie)
• DiagnosticReport (Diagnostisch Rapport)
• ImagingStudy (Beeldvormingsstudie)
FHIR ondersteunt complexe integratie veel beter dan verouderd HL7-berichtenverkeer.
DICOM beheert de uitwisseling van medische beeldvormingsinformatie. DICOMweb maakt webtoegang en integratie van beeldvormingsmogelijkheden in EPD's mogelijk door DICOM uit te breiden naar RESTful API's.
Integratie van beeldvorming is een van de meest complexe interoperabiliteitssituaties in de IT voor de gezondheidszorg.
 - Created by PostDICOM.png)
1. Binnen het EPD plaatst een arts een order voor beeldvorming.
2. Order wordt ingediend bij het beeldvormingssysteem via HL7.
3. PACS-beeldvormingsonderzoek wordt uitgevoerd en onderhouden.
4. Het radiologierapport wordt teruggestuurd via de FHIR DiagnosticReport-resource.
5. De ImagingStudy-resource wordt verbonden met de DICOMweb-viewer binnen het EPD.
Klinische documentatie en interpretatie van beelden worden in deze workflow geïntegreerd.
| Functie | Legacy HL7-interface | FHIR API-integratie |
| Real-time toegang | Beperkt | Ja |
| Web-native architectuur | Nee | Ja |
| Schaalbaarheid | Gemiddeld | Hoog |
| Cloud-compatibiliteit | Beperkt | Hoog |
| Inbedding van apps van derden | Zeldzaam | Ondersteund |
Moderne gezondheidszorgsystemen geven steeds meer prioriteit aan API-gestuurde architecturen voor schaalbaarheid en flexibiliteit.
Interoperabiliteit vermindert de veiligheid niet - het maakt krachtiger beheer mogelijk.
Nieuwe integratiemodellen omvatten:
• OAuth2-authenticatie
• SMART-on-FHIR autorisatielagen
• TLS-encryptie
• Rolgebaseerde toegangscontrole (RBAC)
• Uitgebreide auditlogs
Het concept van beveiliging moet samen met interoperabiliteit worden ontworpen, in plaats van als een secundair concept te worden behandeld.
Zorgorganisaties zouden leveranciers het volgende moeten vragen:
• Heeft het systeem een volledige FHIR API?
• Ondersteunt het beeldvormingsintegratie met DICOMweb?
• Inbedding van veilige applicaties van derden?
• Wat zijn de API-snelheidslimieten?
• Wat is de afstemming van patiëntidentiteit?
• Is er openbaar beschikbare documentatie?
Dergelijke vragen onderscheiden een schaalbare structuur van een gesloten structuur.
De architectuur van PostDICOM is ontworpen om te werken in interoperabele omgevingen. Het faciliteert:
• Ononderbroken toegang tot beeldvormingsstudies in EPD's.
• Integratie van rapporten in de structuur.
• Interoperabiliteit in workflow-continuïteit.
• Flexibiliteit in neutrale implementatie door leveranciers.
In plaats van EPD-systemen te vervangen, verbetert interoperabele beeldvormingsinfrastructuur de klinische waarde van EPD-systemen.
De EPD-systemen bieden aanzienlijke klinische en operationele voordelen. Maar hun waarde op lange termijn is niet gebaseerd op documentatiefuncties, maar op integratievermogen.
Zorgorganisaties die EPD-systemen overwegen, moeten zich richten op interoperabiliteit, API-mogelijkheden en naleving van standaarden om duurzame uitbreiding, verbeterde zorgcoördinatie en een infrastructuur te bereiken die in staat is om administratieve groei te ondersteunen.
Een digitale silo is een EPD dat niet nauw geïntegreerd kan worden. Een interoperabel EPD is een strategische hulpbron.
1) Wat is het grootste nadeel van EPD-systemen?
De totale eigendomskosten (TCO), niet noodzakelijkerwijs licenties, maar implementatie, training, verstoring van de workflow, upgrades en onderhoud van de IT-faciliteit, zijn vaak het grootste nadeel. Praktijken hebben de neiging om de kosten van integratie en datamigratie te onderschatten, met name bij het koppelen van het EPD aan beeldvormings-, laboratorium- en facturatiesystemen.
2) Waarom is interoperabiliteit belangrijk in EPD-systemen?
Het is dankzij interoperabiliteit dat een EPD niet verandert in een datasilo. Door systemen te hebben die betrouwbaar gegevens kunnen delen, hebben clinici een grotere beschikbaarheid van de volledige patiëntgeschiedenis over aanbieders, afdelingen en tools (inclusief beeldvorming) heen. Dit verbetert de coördinatie, minimaliseert overbodige tests en helpt bij de continuïteit van de zorg.
3) Wat veroorzaakt interoperabiliteitsproblemen tussen EPD-systemen?
De typische redenen zijn leveranciersspecifieke datamodellen, een gebrek aan API-dekking, onvolledige dekking van standaarden, inconsistente codering van terminologie en slechte systeem-tot-systeem identiteitskoppeling. Hoewel het mogelijk is om gegevens te delen, worden ze mogelijk niet betrouwbaar begrepen tenzij ze semantisch interoperabel zijn.
4) Hoe integreren EPD-systemen met PACS en medische beeldvormingsplatforms?
Het integreren van de combinatie van order- en resultaatworkflows met toegang tot beeldvorming wordt meestal integratie genoemd. Orders kunnen worden doorgegeven via berichten (bijv. HL7), en formele klinische informatie kan worden gedeeld via API's (bijv. FHIR). Toegang tot beeldvorming kan worden geboden als een ingebedde viewer en beeldinterfaceprotocol (bijv. DICOM/DICOMweb), afhankelijk van het platform.
5) Is FHIR vereist voor EPD-integratie?
FHIR is niet langer universeel verplicht, maar is wel een zeer populaire standaard geworden voor integratie in de gezondheidszorg vanwege de web-native, API-first aard. Goede FHIR-integratieondersteuningssystemen zijn doorgaans eenvoudiger te bouwen, te onderhouden en te schalen dan oudere, interface-zware systemen.
6) Wat moet een praktijk controleren voordat ze een EPD kiezen om integratieproblemen te voorkomen?
De belangrijke controles hier zijn of de leverancier zich houdt aan relevante interoperabiliteitsstandaarden, bruikbare API-documentatie aanbiedt, stabiele versiebeheer en snelheidslimieten biedt, veilige autorisatie biedt (waar van toepassing: OAuth2/SMART-patronen) en de mogelijkheid biedt om te integreren met beeldvormingsworkflows op een manier dat clinici niet van systeem hoeven te wisselen om toegang te krijgen tot onderzoeken en rapporten.


|
Cloud PACS en Online DICOM ViewerUpload DICOM-beelden en klinische documenten naar PostDICOM-servers. Opslaan, bekijken, samenwerken en delen van uw medische beeldbestanden. |