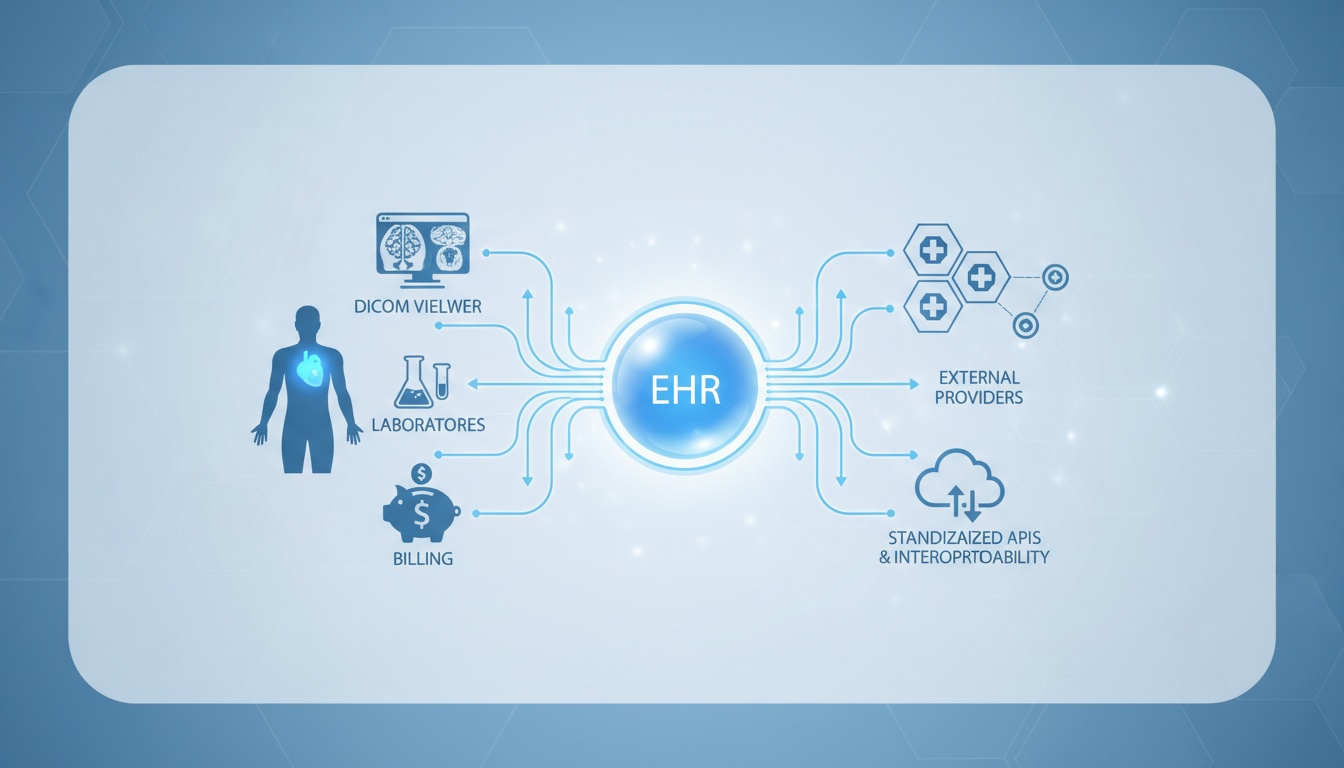
Bruken av elektroniske pasientjournalsystemer (EHR) er ikke lenger en luksus i moderne helsetjenester. De utgjør ryggraden i den operasjonelle suksessen for klinisk dokumentasjon, pasientkoordinering, fakturering, samsvar og i økende grad interoperabilitet. De fleste debatter om EHR dreier seg om fordeler og ulemper, men det finnes en mer strategisk analyse av hvordan et EHR kan integreres med andre kliniske teknologier ved hjelp av standardiserte API-er og interoperabilitetsstrukturer.
EHR-systemet er ikke bare et verktøy for effektiv dokumentasjon, men har et enormt potensial for å deles, tolkes og synkroniseres med andre bildesystemer, laboratorier, faktureringssteder og eksterne leverandører; dette er en av de mest reelle verdiene av en digital strategi innen helsevesenet når man tenker langsiktig.
Denne artikkelen fokuserer på de operasjonelle fordelene og ulempene ved EHR-systemer – og diskuterer viktigheten av interoperabilitetsstandarder, som HL7, FHIR og DICOM, for å muliggjøre en bærekraftig IT-arkitektur i helsevesenet.
• EHR-systemer forbedrer effektiviteten i dokumentasjon, tilgjengeligheten av pasientdata og klinisk koordinering, men kostnadene ved implementering og desorientering i arbeidsflyten er betydelige problemer.
• Evnen til interoperabilitet er viktigere for den langsiktige verdien av et EHR enn dokumentasjonsfunksjoner alene.
• Integrasjonsfeil skyldes vanligvis leverandørlåsing og begrenset tilgang til API.
• HL7, FHIR og DICOM er blant standardene som avgjør om et EHR kan brukes effektivt til å utveksle strukturerte kliniske data og bildedata.
• Den nåværende infrastrukturen i helsevesenet beveger seg mot API-integrasjon snarere enn tradisjonelle grensesnittmotorer.
• Praksisen som gjennomføres for å evaluere EHR-plattformer bør avgjøre beredskap for integrasjon og brukervennlighet, samt kostnader.
Et EHR-system er en elektronisk plattform utviklet for å lagre og håndtere pasienthelseinformasjon innenfor omsorgsmiljøet. I motsetning til tradisjonelle EMR-er (Electronic Medical Records), som vanligvis er begrenset til journalene til en enkelt leverandør, er EHR-systemer designet for å hjelpe med å dele data på tvers av organisasjoner.
Funksjonelle moduler består vanligvis av:
• Klinisk dokumentasjon
• Ordreoppføring (CPOE)
• Håndtering av laboratorie- og bilderesultater.
• E-resept
• Integrasjon av fakturering og inntektssyklus.
• Pasientportaler
• Rapportering og analyse
Teknisk sett er avanserte EHR-enheter sentraliserte datalagre som er tilgjengelige via API-er og meldingsstandarder. Om EHR-et lagrer data effektivt eller ikke er ikke et spørsmål om arkitektur – det er om dataene kan overføres på tvers av systemene på en sømløs, strukturert og standardisert måte.
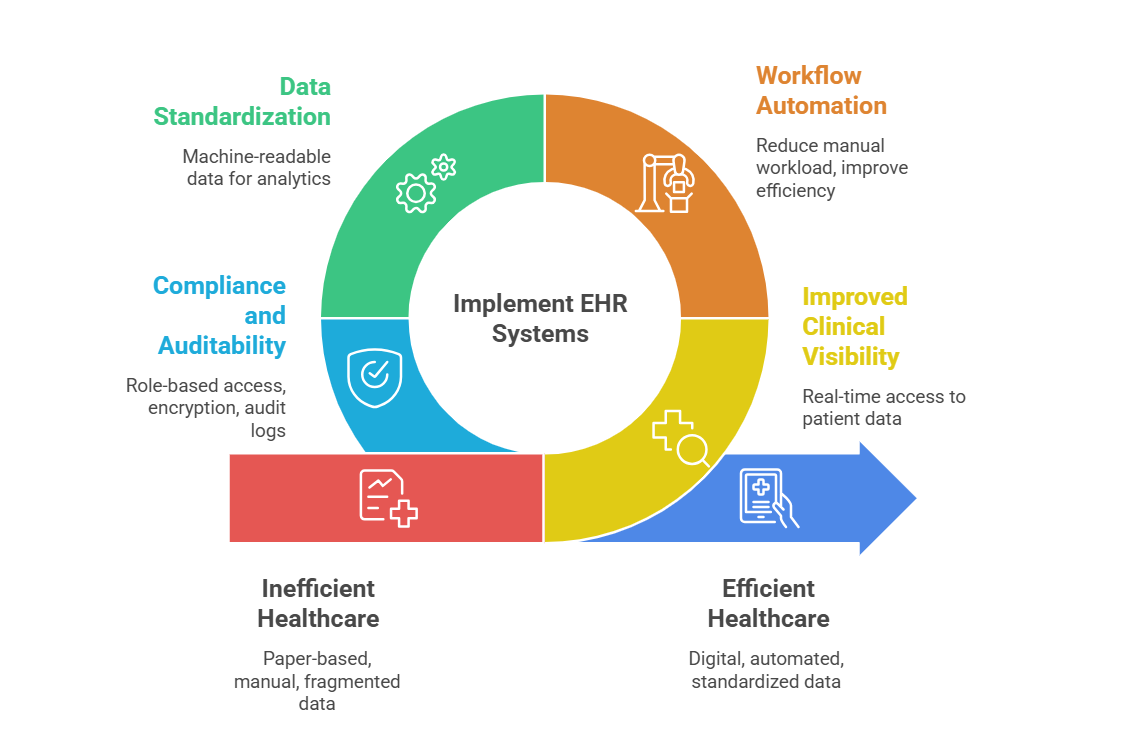
Elektroniske journaler minimerer bruken av papirsystemer og gjør det mulig for leverandører å få pasienthistorikk, diagnostiske resultater og tidligere møter umiddelbart. Dette bidrar til å eliminere overlapping av tester og forenkler kliniske vurderinger.
Innebygde diagrammer, elektroniske resepter og fakturering vil minimere arbeidsmengden og administrative omkostninger. Dokumentert kode er også bedre for å øke nøyaktigheten.
Moderne EHR-er organiserer pasientdata i datamaskinlesbare formater. Dette muliggjør:
• Kvalitetsrapportering
• Klinisk analyse
• Utveksling av folkehelsedata
• AI-assistert diagnostikk
Strukturerte data vil være eksponentielt verdifulle for interoperabilitet med andre systemer.
Tilgangskontroller, kryptering og revisjonslogger muliggjør overholdelse av forskrifter og reduserer juridisk risiko. Godt oppsett av EHR-systemer øker ansvarlighet og sporbarhet.
EHR-adopsjon er forbundet med målbare utfordringer, selv om fordelene er åpenbare.
Kostnaden for implementering vil bestå av:
• Lisensavgifter
• Maskinvareoppgraderinger
• Opplæringsprogrammer
• Redesign av arbeidsflyt
• Løpende IT-vedlikehold
Integrasjonskostnader – spesielt når det gjelder bildesystemer eller tredjeparts programvare – kan bli høyere enn opprinnelig estimert.
I implementeringsfasen har produktiviteten en tendens til å reduseres. Ansatte må også læres opp, og motstand mot endring kan påvirke moral og produktivitet.
Andre EHR-leverandører er leverandører av lukkede økosystemer som ikke tillater fleksibiliteten ved ekstern integrasjon. Langsiktig skalerbarhet kan begrenses av et proprietært API eller mangel på rammeverk for interoperabilitet.
Prosessen med å bytte fra eldre systemer kan omfatte:
• Utfordringer med datakartlegging
• Strukturert konsistens går tapt.
• Risiko for nedetid
• Valideringskrav
Disse vanskelighetene understreker viktigheten av at evnen til interoperabilitet vurderes når det gjelder valg av leverandør.
Interoperabilitet definerer hvordan et EHR kan brukes som en nettverksbasert enhet.
1. Grunnleggende interoperabilitet – grunnleggende dataoverføring ikke tolket.
2. Strukturell interoperabilitet – data i et standardisert format for å opprettholde struktur (f.eks. HL7-meldinger).
3. Semantisk interoperabilitet – systemer skaper mening ut av utvekslede data (f.eks. standardisert terminologi).
Den virkelige effektiviteten i helsevesenet innebærer alle tre nivåene.
Meldingsprotokoll som er mye brukt for overføring av kliniske data, som innleggelse, utskriving og ordremeldinger, mellom systemer.
En åpen kildekode, REST-basert API-standard rettet mot nettvennlig helseintegrasjon. Ved hjelp av FHIR-standardiserte ressurser (slik som):
• Pasient
• Observasjon
• Diagnostisk rapport
• Bildeundersøkelse
FHIR støtter kompleks integrasjon langt bedre enn eldre HL7-meldinger.
DICOM kontrollerer utvekslingen av informasjon om medisinsk bildediagnostikk. DICOMweb muliggjør nettilgang og integrasjon av bildefunksjoner til EHR-er ved å utvide DICOM mot RESTful API-er.
Integrasjon av bildediagnostikk er en av de mest kompliserte situasjonene for interoperabilitet innen helse-IT.
 - Created by PostDICOM.png)
1. I EHR oppretter en lege en bildebestilling.
2. Ordren sendes til bildesystemet via HL7.
3. PACS-bildeundersøkelse utføres og vedlikeholdes.
4. Radiologirapporten ble sendt tilbake via FHIR DiagnosticReport-ressursen.
5. ImagingStudy-ressursen vil bli koblet til DICOMweb-fremviseren inne i EHR.
Klinisk dokumentasjon og bildetolkning er integrert i denne arbeidsflyten.
| Funksjon | Eldre HL7-grensesnitt | FHIR API-integrasjon |
| Sanntidstilgang | Begrenset | Ja |
| Nettbasert arkitektur | Nei | Ja |
| Skalerbarhet | Moderat | Høy |
| Skykompatibilitet | Begrenset | Høy |
| Innbygging av tredjepartsapper | Sjelden | Støttet |
Moderne helsesystemer prioriterer i økende grad API-drevne arkitekturer for skalerbarhet og fleksibilitet.
Interoperabilitet reduserer ikke sikkerheten – det muliggjør kraftigere administrasjon.
Nye integrasjonsmodeller inkluderer:
• OAuth2-autentisering
• SMART-on-FHIR autorisasjonslag.
• TLS-kryptering
• Rollebasert tilgangskontroll
• Omfattende revisjonslogger
Konseptet sikkerhet må utformes sammen med interoperabilitet, i stedet for å behandles som et sekundært konsept.
Helseorganisasjoner bør spørre leverandører:
• Har systemet et komplett FHIR API?
• Støtter det integrasjon av bildediagnostikk med DICOMweb?
• Innbygging av trygge tredjepartsapplikasjoner?
• Hva er API-hastighetsbegrensningene?
• Hvordan foregår avstemming av pasientidentitet?
• Har det offentlig tilgjengelig dokumentasjon?
Slike spørsmål skiller mellom en skalerbar struktur og en lukket struktur.
Arkitekturen til PostDICOM forventes å fungere i interoperable miljøer. Den forenkler:
• Uavbrutt tilgang til bildeundersøkelser i EHR-er.
• Integrasjon av rapporter i strukturen.
• Interoperabilitet i kontinuitet i arbeidsflyten.
• Fleksibilitet i nøytral utrulling fra leverandører.
I stedet for å erstatte EHR-systemer, forbedrer interoperabel bildeinfrastruktur den kliniske verdien av EHR-systemer.
EHR-systemene presenterer betydelige kliniske og operasjonelle fordeler. Men deres langsiktige verdi er ikke basert på dokumentasjonsfunksjoner, men på integrasjonsevne.
Helseorganisasjoner som vurderer EHR-systemer må fokusere på interoperabilitet, API-muligheter og overholdelse av standarder for å oppnå bærekraftig utvidelse, forbedret omsorgskoordinering og infrastruktur som er i stand til å støtte administrativ vekst.
En digital silo er et EHR som ikke kan integreres tett. Et interoperabelt EHR er en strategisk ressurs.
1) Hva er den største ulempen med EHR-systemer?
De totale eierkostnadene, ikke nødvendigvis lisensiering, men implementering, opplæring, forstyrrelse av arbeidsflyt, oppgraderinger og vedlikehold av IT-anlegget, er ofte den største ulempen. Praksiser har en tendens til å undervurdere kostnadene ved integrasjon og datamigrering, spesielt når EHR kobles til bildediagnostikk, laboratorier og faktureringssystemer.
2) Hvorfor er interoperabilitet viktig i EHR-systemer?
Det er takket være interoperabilitet at et EHR ikke blir til en datasilo. Ved å ha systemer som kan dele data pålitelig, vil klinikere ha større tilgjengelighet til komplett pasienthistorikk på tvers av leverandører, avdelinger og verktøy (inkludert bildediagnostikk). Dette forbedrer koordinering, minimerer overflødige tester og hjelper med kontinuitet i omsorgen.
3) Hva forårsaker problemer med interoperabilitet mellom EHR-systemer?
De typiske årsakene er leverandørspesifikke datamodeller, manglende API-dekning, ufullstendig dekning av standarder, inkonsekvent koding av terminologi og dårlig matching av identitet mellom systemer. Selv om det er mulig å dele data, kan det hende de ikke blir forstått pålitelig med mindre de er semantisk interoperable.
4) Hvordan integreres EHR-systemer med PACS og plattformer for medisinsk bildediagnostikk?
Integrasjon av kombinasjonen av bestilling og resultatarbeidsflyter med bildetilgang omtales vanligvis som integrasjon. Ordrer kan videreformidles via meldinger (f.eks. HL7), og formell klinisk informasjon kan deles via API-er (f.eks. FHIR). Tilgang til bilder kan gis som en innebygd fremviser og grensesnittprotokoll for bilder (f.eks. DICOM/DICOMweb), avhengig av plattformen.
5) Er FHIR påkrevd for EHR-integrasjon?
FHIR er ikke lenger universelt obligatorisk, men det har blitt en svært populær standard for helseintegrasjon på grunn av sin nettbaserte, API-først natur. Gode systemer for støtte av FHIR-integrasjon har en tendens til å være enklere å bygge, vedlikeholde og skalere enn eldre, grensesnitt-tunge systemer pleide å være.
6) Hva bør en praksis sjekke før man velger et EHR for å unngå integrasjonsproblemer?
De viktige sjekkpunktene her er om leverandøren følger relevante interoperabilitetsstandarder, om de tilbyr brukbar API-dokumentasjon, om de tilbyr stabil versjonering og hastighetsbegrensninger, om de tilbyr sikker autorisasjon (der det er aktuelt: OAuth2/SMART-mønstre) og evnen til å integrere med arbeidsflyter for bildediagnostikk på en måte som gjør at klinikere ikke trenger å bytte system for å få tilgang til undersøkelser og rapporter.


|
Cloud PACS og online DICOM-fremviserLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del dine medisinske bildefiler. |