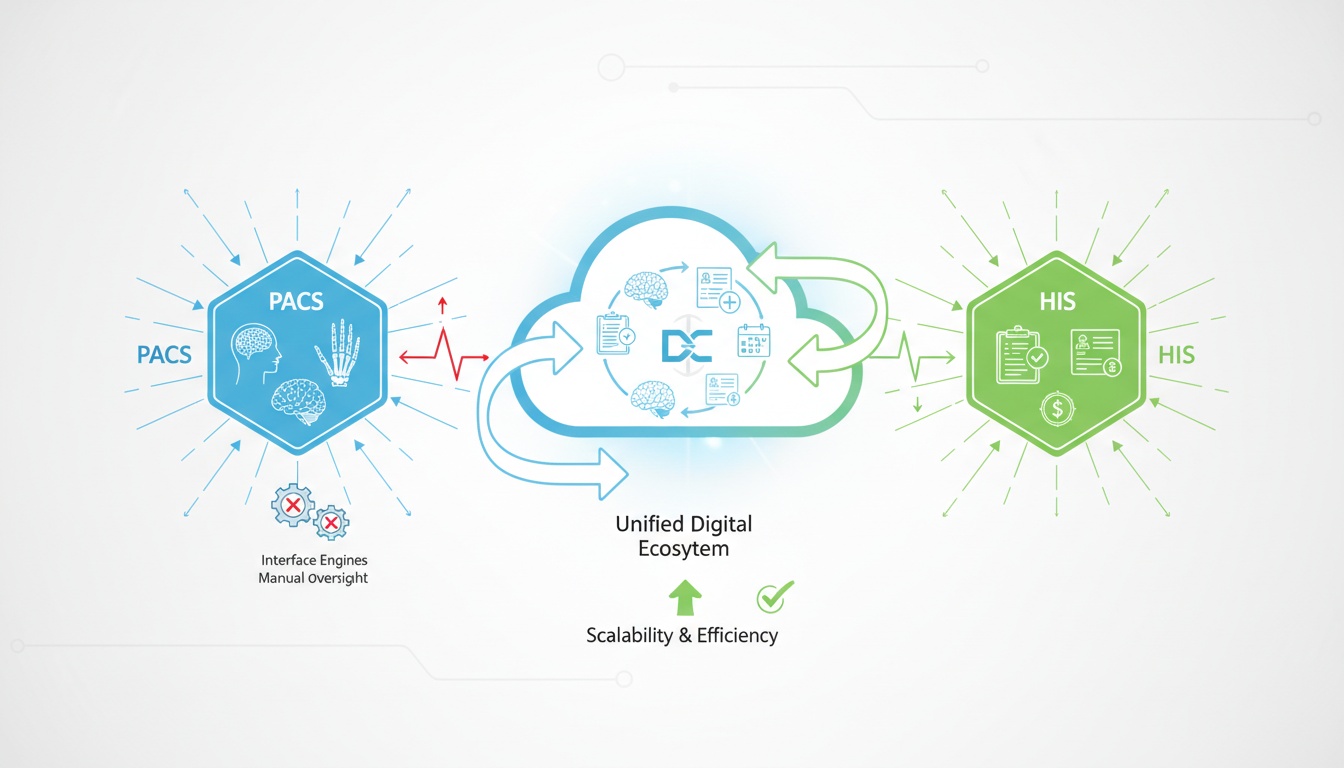
Moderne helsesystemer er ikke lenger basert på siloer av applikasjoner. Bildedata, pasientdemografi, diagnostiske rapporter og administrative journaler må fungere i et samlet digitalt økosystem. Tidligere kjørte imidlertid Picture Archiving and Communication Systems (PACS) og Hospital Information Systems (HIS) ofte parallelt med hverandre i stedet for å samarbeide.
Dette skillet førte til ineffektiv arbeidsflyt, problemer med dataavstemming og tekniske avhengigheter som begrenset skalerbarheten. Radiologiavdelinger brukte PACS for lagring/henting av bilder, mens sykehusomfattende systemer holdt oversikt over pasientjournaler, innleggelser og faktureringsprosesser. Å koble sammen disse systemene måtte styres av komplekse grensesnittmotorer og krevde manuell overvåking.
Ettersom helsetjenestene vokste utover infrastrukturer på ett enkelt sted, ble problemene med løsere systemer stadig tydeligere. Nettverk med flere lokasjoner, miljøer for fjerngranskning, utvidelsen av telemedisin og krav til datastyring gjorde det nødvendig med større integrasjon mellom bildesystemer og virksomhetssystemer.
I dag er ikke integrert PACS med HIS lenger en teknisk luksus – det er en strukturell nødvendighet. Enda viktigere er at skybaserte arkitekturer (cloud-native) fundamentalt har omdefinert hvordan interoperabilitet oppnås, vedlikeholdes og skaleres.
Integrert PACS med HIS har utviklet seg fra sårbar grensesnittbasert tilkobling til robust og skyorkestrert interoperabilitet.
• Tidlig integrasjon var sterkt avhengig av grensesnittmotorer for å oversette HL7- og DICOM-standarder.
• Ekte interoperabilitet krever synkronisering av pasientidentitet, automatiserte arbeidslister og samlede rapportarbeidsflyter.
• Skybasert PACS sentraliserer integrasjonslag, noe som reduserer infrastrukturkompleksiteten på tvers av nettverk med flere lokasjoner.
• Sikkerhet, revisjonsmuligheter og samsvar må bygges inn på strukturnivå.
• Moderne integrasjon hjelper deg med å være klar for KI, fjernsamarbeid og skalerbar vekst for virksomheten.
Når det designes strategisk, flytter integrerte PACS- og HIS-systemer medisinsk bildebehandling fra et avdelingsverktøy til en grunnleggende virksomhetstjeneste.
Med den pågående moderniseringen av helseinfrastrukturen, blir integrasjonen mellom bildeplattformer og sykehusets informasjonsplattformer grunnleggende heller enn valgfri. Å evaluere forbindelsen mellom din PACS-arkitektur og eksisterende systemer er et kritisk skritt mot skalerbare, robuste medisinske bildeoperasjoner.
Utforsk hvordan Cloud PACS-infrastrukturen til PostDICOM støtter sikker standardbasert HIS-integrasjon på tvers av distribuerte helsemiljøer.
Tidlige PACS-implementeringer ble primært designet som bildearkiver. Hovedformålet var å konvertere bilder til digitale formater og kvitte seg med den gamle metoden med å bruke film. De ønsket å bruke digitale bilder i stedet for film for alt arbeid med radiologiske bilder. Disse systemene ble ofte distribuert lokalt (on-premise) på radiologiavdelinger, optimalisert for bildelagring med høyt volum og diagnostisk visning fremfor datautveksling på tvers av virksomheten.
Samtidig utviklet Hospital Information Systems seg separat for å administrere administrative og kliniske data som innleggelser, utskrivningsjournaler, fakturering og legedokumentasjon. HIS-systemer var designet for å fungere med tekstdata, ikke med høyoppløselige bilder.
De tekniske standardene til systemene er det som får dem til å fungere slik de gjør for sine formål.
PACS benyttet seg av DICOM-standarden for å administrere bildedata, mens HIS-plattformer brukte HL7-meldingsprotokoller for å utveksle pasient- og arbeidsflytinformasjon. Selv om begge standardene var essensielle for helse-IT, var de ikke i utgangspunktet interoperable. DICOM administrerte bildeobjekter; HL7 administrerte pasienthendelser og kliniske bestillinger.
For å koble sammen disse systemene, implementerte sykehus grensesnittmotorer eller mellomvare-meglere (middleware brokers). Disse motorene oversatte HL7-meldinger til arbeidslisteoppdateringer for PACS og sørget for at pasientidentifikatorer ble synkronisert på tvers av plattformer. Selv om de fungerte, var disse integrasjonene sårbare. Endringer i meldingsstruktur, versjonsfeil eller nettverksavbrudd kunne forstyrre arbeidsflyten.
Etter hvert som sykehusnettverkene ble større, trengte de flere folk til å overvåke datasystemene. Hver gang en ny maskin, avdeling eller bygning ble lagt til, gjorde det ting mer komplisert for sykehusnettverkene. Sykehusnettverkene måtte håndtere denne kompleksiteten.
For å forstå integrert PACS med HIS kreves det kunnskap om kjernestandarder. Disse standardene hjelper systemer med å snakke med hverandre. PACS og HIS må følge disse reglene for å dele informasjon sømløst.
Health Level Seven eller HL7 er et sett med standarder for sending av meldinger mellom helsesystemer. Disse standardene hjelper helsesystemer med å dele administrative data med hverandre. Når vi snakker om HL7 i forbindelse med PACS-integrasjon, er det spesielt noen typer meldinger som er svært viktige:
• ADT-meldinger (Admission, Discharge, Transfer) oppdaterer pasientdemografi og statusinformasjon.
• ORM-meldinger (Order Message) kommuniserer bildebestillinger fra HIS/RIS til PACS.
• ORU-meldinger (Observation Result) overfører ferdige rapporter tilbake til sykehussystemet.
Disse meldingene hjelper PACS med å tilpasse arbeidsflyten for bilder til sykehusets operasjoner. Hvis ADT ikke er synkronisert, kan feil med pasientidentiteten påvirke nøyaktigheten av diagnosen.
DICOM regulerer lagring, overføring og gjenfinning av medisinske bildedata. Den definerer filformater, metadatastrukturer og kommunikasjonsprotokoller. Disse brukes av bildeutstyr (modaliteter) og PACS-systemer.
Når du utfører en bildeundersøkelse, sørger DICOM for at dataene fra maskinen kan lagres, finnes og hentes ut enkelt på systemene. Men DICOM tar seg ikke av alt arbeidet som må gjøres på et sykehus. Derfor er HL7 fortsatt svært viktig for sykehusets arbeidsflyt. DICOM er bra for dataene fra bildeundersøkelsen. HL7 er nødvendig for å administrere alt annet som skjer på sykehuset.
Ettersom helse-IT ble mer modent, oppstod det lag som hjalp ulike systemer med å fungere sammen for å gjøre ting mer fleksibelt.
DICOMweb-systemet introduserte en måte å få tilgang til bilder på nettet ved hjelp av RESTful-tjenester. Dette er veldig nyttig for folk som jobber med bilder. FHIR, eller Fast Healthcare Interoperability Resources, gjorde det enklere å dele informasjon ved hjelp av API-er. DICOMweb- og FHIR-standardene hjelper oss med å gå bort fra lukkede systemer og gjør det mulig å integrere ting på en mer skalerbar måte. Dette er bra, for DICOMweb og FHIR gjør ting mer fleksibelt og enkelt å bruke.
I skybaserte (cloud-native) miljøer erstatter API-først-arkitekturer stive punkt-til-punkt-forbindelser med tjenestebasert interoperabilitet. Måten vi bygger ting på nå, gjør at PACS-HIS-integrasjon fungerer godt i store helsenettverk som er geografisk spredt. Dette betyr at PACS-HIS-integrasjonen kan vokse uten å bli for komplisert.
Når PACS og HIS er to isolerte systemer, er kliniske arbeidsflyter basert på synkronisering og ikke integrasjon. Radiologer kan tolke undersøkelser i PACS, mens pasientdemografi og klinisk historie ligger i sykehussystemet. Eventuelle forsinkelser eller avvik mellom de to miljøene skaper ineffektivitet som øker i takt med institusjonens størrelse.
Ekte integrasjon utgjør en forskjell for hvordan disse bilde-arbeidsflytene fungerer til daglig på tvers av virksomheten.
Når ADT-meldingene fra sykehussystemet synkroniseres i sanntid med PACS, øker det umiddelbart konsistensen i pasientidentiteten. Bildeundersøkelser kobles automatisk til nøyaktig demografisk informasjon for å minimere avstemmingsfeil og dupliserte journaler. Dette er ikke bare en liten administrativ fordel – det har en direkte innvirkning på sikkerheten i diagnostikken og påliteligheten til rapporteringen.
Ordrekommunikasjon strømlinjeformes også. Når en bildeforespørsel legges inn i HIS eller RIS, kan en ORM-melding automatisk opprette en post i arbeidslisten i PACS. Teknologene er ikke lenger avhengige av manuell datainntasting eller kryssreferansesystemer. Arbeidslisten for utstyret (modality worklist) er en dynamisk liste – dette sikrer at bildeundersøkelser utføres i riktig pasientkontekst.
Integrerte miljøer bidrar også til bedre styring av rapportenes livssyklus. Når en radiolog fullfører en diagnostisk tolkning, kan ORU-meldinger brukes til å returnere strukturerte resultater tilbake til sykehussystemet. Klinikere som gjennomgår en pasients journal har tilgang til bilderapporter uten å måtte bytte mellom flere plattformer. Denne samlede oversikten bidrar til raskere behandlingsbeslutninger og fremmer bedre tverrfaglig samarbeid.
I tillegg til radiologi, muliggjør virksomhetsintegrasjon tilgang til bildedata på tvers av avdelinger. Bildeundersøkelser kan nås av kirurger, onkologer og akuttmedisinere via sentraliserte rammeverk for autentisering. Dette kutter forsinkelser forårsaket av avdelingssiloer og forbedrer kontinuiteten i pasientbehandlingen.
Kort oppsummert markerer integrert PACS med HIS et skifte i bildebehandlingens funksjon, fra å være sentrert rundt én avdeling til å bli en klinisk ressurs for hele virksomheten.
Mens tidlige integrasjonsmodeller brukte grensesnittmotorer og lokal mellomvare, skjer det i skybasert arkitektur (cloud-native) en strukturell endring i hvordan PACS og HIS kommuniserer.
Tradisjonelle lokale (on-premise) PACS-distribusjoner krevde punkt-til-punkt-integrasjoner. Hvert sykehus hadde sin egen grensesnittmotor, sin egen maskinvare og sitt eget vedlikeholdsbehov. For å skalere miljøet måtte infrastrukturen dupliseres fra anlegg til anlegg, noe som ga økte kostnader og teknisk kompleksitet.
Cloud PACS endrer denne modellen fullstendig.
I et skybasert (cloud-native) miljø kjører PACS-tjenester i elastisk infrastruktur. Integrasjonen er ikke avhengig av statiske HL7-lyttere eller stive grensesnittmeglere. I stedet bruker moderne systemer API-først designprinsipper, mikrotjenestearkitektur og hendelsesdrevne kommunikasjonslag.
Denne endringen har en rekke strukturelle fordeler.
For det første sentraliseres interoperabiliteten, i stedet for å være distribuert. Et enkelt integrasjonslag for skyen kan administrere meldingsbehandling, identitetshåndtering og autentisering for flere anlegg. I stedet for å ha uensartede integrasjoner for hvert sted, kan helsenettverk holde kommunikasjonen lik på tvers av lokasjoner.
For det andre forbedres skalerbarheten uten tilsvarende proporsjonal økning i infrastruktur. Etter hvert som volumet av bilder øker, vil skybaserte systemer dynamisk tildele beregnings- og lagringsressurser. Integrasjonsendepunktene endres ikke selv om gjennomstrømningen øker.
For det tredje gir moderne autentiseringsrammeverk ekstra sikkerhet og sporbarhet. OAuth2-baserte tokentsystemer, rollebasert tilgangskontroll og kryptert datautveksling erstatter gamle tillitsbaserte interne nettverk. Dette er spesielt viktig i situasjoner med flere lokasjoner eller fjerntilgang, der VPN-avhengighet tidligere skapte flaskehalser.
Skybasert integrasjon muliggjør også nettbasert bildetilgang via DICOMweb og gjennom bruk av RESTful API. Klinikere står fritt til å få sikker tilgang til bildeundersøkelser via nettleserbaserte visningsprogrammer uten å måtte installere tungvint klientprogramvare. Dette forbedrer tilgjengeligheten for fjernradiologer, telemedisintjenester og distribuerte behandlingsnettverk.
Viktigst av alt er at skyarkitekturen reduserer antallet kritiske feilpunkter (single points of failure). Redundans på tvers av regioner er en garanti for at hvis ett datasenter forstyrres, vil ikke integrasjonstjenestene forstyrres andre steder. I virksomhetskritiske helsemiljøer er dette ikke valgfritt – det er helt grunnleggende.
Ved å endre integrasjonstilnærmingen mellom PACS og HIS fra å være en lokal grensesnittoppgave til en designstrategi på infrastrukturnivå, bidrar skymiljøer til å omdefinisere rollen til bildebehandling som en skalerbar, bedriftsklar tjeneste og ikke bare et avdelingsverktøy.
 - Created by PostDICOM.jpg)
Integrasjon øker kapasiteten – men det øker også ansvaret.
Når PACS og HIS fungerer uavhengig av hverandre, er risikoeksponeringen oppdelt. Når systemene blir interoperable, vil pasientdemografi, bildedata, diagnostiske rapporter og administrative arbeidsflyter bevege seg på tvers av sammenkoblede miljøer. Uten strukturert styring kan denne økte tilkoblingen øke sårbarheten.
Moderne integrerte PACS-HIS-miljøer må derfor inkludere sikkerhet på strukturnivå i stedet for å implementere det som en ettertanke.
I integrerte systemer er brukeridentifikasjon avgjørende, og brukeridentiteten må være konsekvent. Radiologer, teknologer, henvisende leger og administrativt personale kan bruke data på både PACS- og HIS-plattformene. Rammeverk for rollebasert tilgangskontroll (RBAC) sikrer at brukerne kun får tilgang til informasjon som er passende for deres kliniske eller operasjonelle rolle.
Skybaserte (cloud-native) miljøer forbedrer denne modellen med sentraliserte identitetsleverandører og tokenbaserte autentiseringsmekanismer som OAuth2. I stedet for å beholde lukkede siloer med påloggingsinformasjon for bilder og sykehussystemer, kan organisasjoner konsolidere tilgangsstyring på tvers av systemene. Dette er bra for revisjonsmuligheter og for å redusere spredning av påloggingsinformasjon.
Integrerte systemer sender og mottar kontinuerlig strukturerte HL7-meldinger, bildemetadata og diagnostisk innhold. Alle kommunikasjonskanaler bør være kryptert under overføring ved hjelp av TLS-protokoller. Bildearkiver som er lagret i skyinfrastruktur må også implementere kryptering ved hvile (encryption at rest) for å forhindre uautorisert datauthenting, selv ved kompromittering på lagringsnivå.
Kryptering er spesielt viktig for distribuerte helsenettverk der det kan gis fjerntilgang til bilder på tvers av geografiske grenser.
Virksomhetsstyring krever at du har full sporbarhet på hvem som fikk tilgang til hvilke journaler og til hvilket tidspunkt. Integrerte PACS-HIS-miljøer må registrere:
• Brukerautentiseringshendelser
• Tilgangsaktivitet for undersøkelser
• Endringer i rapporter
• Dataeksporter eller nedlastinger
Sentraliserte revisjonslogger bidrar til å styrke tilsynet med samsvar og gjør regulatorisk rapportering enklere. I sykehusnettverk med flere lokasjoner gir sentralisert revisjonsinfrastruktur også mulighet for overvåking på tvers av anlegg.
Helseorganisasjoner opererer i et sterkt regulert miljø, for eksempel HIPAA i USA og GDPR i EU. Integrerte systemer er pålagt å sikre:
• Prinsipper for dataminimering
• Kontrollert dataoverføring over landegrenser
• Dokumenterte tilgangsretningslinjer
• Protokoller for oppdagelse og varsling av brudd
Skybaserte PACS-arkitekturer tilbyr vanligvis bedre verktøy for samsvar enn eldre lokale systemer, for eksempel automatisert overvåking, sikkerhetskopivalidering og strukturerte retningslinjer for oppbevaring.
Integrasjon bør ikke undergrave samsvarsnivået. Tvert imot, hvis den er riktig utformet, bør den forsterke åpenhet og styring mellom bildesystemene og de administrative systemene.
I tillegg til teknisk interoperabilitet og tilpasning til regelverk, må integrasjon gi mening operasjonelt og økonomisk.
Beslutninger innen helse-IT krever stadig flere målbare resultater. Integrert PACS med HIS gir virksomhetsverdi på en rekke dimensjoner.
Manuell avstemming mellom bildesystemer og sykehusjournaler er tidkrevende og utsatt for feil. Automatisert synkronisering bidrar til å redusere dupliserte undersøkelser, minimere demografiske uoverensstemmelser og forenkle ordrehåndteringen. Over tid øker dette personalets effektivitet og kutter kostnadene for dobbeltarbeid.
Eldre miljøer har ofte flere punkt-til-punkt-integrasjoner som må overvåkes og oppdateres konstant. Skybaserte integrasjonslag sentraliserer og standardiserer disse grensesnittene og reduserer den operasjonelle byrden for IT-avdelingene.
I stedet for å måtte opprettholde separat mellomvare for hvert anlegg, kan helsenettverk styre integrasjonen fra et enhetlig strukturlag.
Etter hvert som sykehusnettverk vokser eller anskaffer nye anlegg, øker tradisjonelt integrasjonskompleksiteten. Skybasert PACS-infrastruktur gjør det mulig å koble til nye lokasjoner via standardiserte API-endepunkter i stedet for å duplisere hele maskinvare- og grensesnittoppsett.
Dette har den positive bieffekten at distribusjonstidene forkortes dramatisk, og investeringskostnadene senkes.
Samlede arbeidslister, synkroniserte pasientdata og strømlinjeformede sykluser for rapportretur betyr at behandlingstiden reduseres. Raskere diagnostisk rapportering forbedrer pasientflyten og styrker den generelle effektiviteten i pasientbehandlingen.
Integrerte skymiljøer med redundans på tvers av flere regioner gir bedre garantier for oppetid. I katastrofesituasjoner vil bildeinformasjonen og integrasjonstjenestene fremdeles være tilgjengelige. Planlegging for driftskontinuitet støttes av infrastrukturen i stedet for å være manuell.
Når man vurderer det helhetlig, forvandles integrerte PACS-HIS-miljøer fra å være et IT-kostnadssenter til å bli en ytelsesfremmer innen kliniske, operasjonelle og økonomiske domener.
Å forstå moderne integrerte PACS-HIS-miljøer krever en visualisering av det strukturelle skiftet som har skjedd det siste tiåret.
I eldre miljøer så integrasjonen ofte slik ut:
HIS → Grensesnittmotor → PACS
RIS → Grensesnittmotor → PACS
Utstyr (Modalitet) → PACS
Visningsprogram → PACS
Alle forbindelser var punkt-til-punkt. Hvert sted hadde sin egen infrastruktur. Hver oppdatering utgjorde en risiko for brudd i grensesnittet.
Skybasert (cloud-native) integrasjon tilbyr en mer sentralisert og tjenesteorientert arkitektur.
En moderne integrasjonsmodell består normalt av:
• HIS/RIS som sender HL7-meldinger (ADT, ORM, ORU)
• Et skybasert integrasjonslag som behandler og validerer meldinger
• Identitetshåndteringstjenester for synkronisering av pasientkontekst
• Lagring og bildeorkestrering i Cloud PACS
• Nettbasert tilgang for visning via DICOMweb API-er
• Autentisering ved bruk av sentralisert identitetsleverandør
I stedet for stive, stedsspesifikke forbindelser, blir integrasjon et kontrollert tjenestelag som kan skaleres på tvers av fasiliteter.
 - Created by PostDICOM.jpg)
Integrasjon handler ikke lenger bare om å koble sammen to systemer. Det handler om å skape en fleksibel digital plattform som kan støtte nye helseteknologier.
Flere strukturelle trender påvirker den neste fasen av PACS-HIS-integrasjon.
Leverandører av helseprogramvare beveger seg mot API-først. I stedet for å utvikle monolittiske plattformer, kommuniserer systemene med hverandre basert på standardiserte tjenestegrensesnitt. Denne tilnærmingen reduserer binding til enkeltleverandører (vendor lock-in) og forbedrer interoperabiliteten på tvers av plattformer.
Skybaserte (cloud-native) PACS-miljøer passer godt med denne modellen, og tillater eksterne applikasjoner – som analyseplattformer og pasientportaler – å få tilgang til bildedataene på en sikker måte.
Verktøy for kunstig intelligens (KI) er basert på enhetlig og strukturert tilgang til bildedatasett og tilhørende metadata. Når PACS og HIS eksisterer i siloer, krever implementering av KI kompliserte datauttrekksprosesser.
Integrerte arkitekturer for skyen gjør denne prosessen mye enklere. Bildeundersøkelser og pasientdata kan nås via sikre API-er, noe som fremskynder validering og distribusjon av KI uten å måtte bygge om infrastrukturen.
Telemedisin, fjerngransking av radiologi og samarbeid over landegrenser er i ferd med å bli aksepterte deler av helsetjenestene. Integrert Cloud PACS sikrer at bildeundersøkelser og rapporter er tilgjengelige uansett hvor klinikeren befinner seg.
Denne fleksibiliteten kan være spesielt viktig for helsenettverk med flere lokasjoner og internasjonale diagnostiske partnerskap.
Helseinstitusjoner utvikler i økende grad sentraliserte tilnærminger til datastyring. Integrert bildeinfrastruktur bidrar til datasjøer (Data Lakes) og analysemiljøer for bedrifter. I stedet for å fungere som isolerte lagre for bilder, blir PACS en del av en større strategisk dataarkitektur.
Lagring, gjenfinning og diagnostisk visning av medisinske bilder administreres av PACS (Picture Archiving and Communication System). HIS (Hospital Information System) håndterer pasientinformasjon som administrativ, klinisk og pasientjournaler, for eksempel innleggelse, fakturering og legedokumentasjon. Integrasjon sikrer at bildearbeidsflyten integreres med sykehusets pasientjournaler og operasjonelle prosesser.
HL7 tilbyr strukturerte meldingsstandarder slik at sykehussystemer kan kommunisere pasientdemografi, bildebestillinger og diagnostiske resultater. ADT-meldinger brukes til å synkronisere pasientidentitet, mens ORM-meldinger overfører bildebestillinger og ORU-meldinger returnerer ferdige rapporter. Disse typene meldinger gjør at PACS kan eksistere i det større økosystemet av sykehusets arbeidsflyt.
Ja. Moderne Cloud PACS-plattformer er basert på API-først-arkitektur og standardiserte interoperabilitetsprotokoller (HL7, DICOMweb, FHIR osv.), noe som gir mulighet til å integrere med eksisterende HIS-, RIS- og EHR-systemer uten å måtte bytte ut hele infrastrukturen.
Riktig utformede integrerte miljøer gir forbedret sikkerhet gjennom sentralisert identitetsadministrasjon, kryptering av dataoverføring, revisjonslogging og rollebasert tilgangskontroll. Skybaserte løsninger har ofte sterkere styringsrammeverk enn eldre lokale integrasjoner.
Helseorganisasjoner med flere lokasjoner trenger standardisert håndtering av pasientidentitet med standardiserte arbeidsflyter og sentralisert styring. Integrerte Cloud PACS-miljøer minimerer duplisering av infrastruktur og gjør bildedata tilgjengelige på tvers av lokasjoner uten å påvirke samsvar eller ytelse.


|
Cloud PACS og nettbasert DICOM-visningsprogramLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del dine medisinske bildefiler. |