Over et århundre har gått siden Wilhelm Röntgens revolusjonerende oppdagelse av røntgenstråler. Dette gjennombruddet gjorde det mulig å visualisere kroppens indre, selv om tidlige filmbaserte metoder hadde betydelige begrensninger.
Etter hvert som medisinsk bildediagnostikk utviklet seg fra analoge til digitale plattformer, oppsto nye hindringer – fra datasiloer til ineffektiv arbeidsflyt. Likevel var løsninger essensielle, da medisinske oppdagelser er avhengige av å dele presise skanningsresultater.
Picture Archiving and Communications System (PACS) fremsto som katalysatoren for endring ved å sikkert konsolidere lagring, distribusjon og visning av studier. Vi kartlegger PACS' transformasjon fra konseptuell begynnelse til utstrakt integrasjon med sykehussystemer som gagner ledende nordamerikanske institusjoner.
Lær hvordan skybaserte iterasjoner med forbedret diagnostikk via algoritmer transformerer radiologiske evner.
Bli med oss på en teknologitur innen bildediagnostikk som skildrer hvor vi har vært, dagens tilbud og en titt inn i fremtiden. Når bilder flyter fritt, kan pasientforløp endres.
Historien om radiologi begynte i 1895 med Wilhelm Conrad Röntgens banebrytende oppdagelse av røntgenstråler, et øyeblikk som for alltid endret den medisinske verdenen. Denne oppdagelsen åpnet døren for intern visualisering av menneskekroppen, et tidligere utenkelig konsept.
Les mer for å vite om fremtiden for medisinsk bildeteknologi.
Tidlig på 1900-tallet ble røntgenteknologi raskt en integrert del av medisinsk diagnostikk. Det primære mediet for å fange disse bildene var fotografisk film, en metode som dominerte i nesten et århundre.
Filmbasert radiologi innebærer å eksponere en film for røntgenstråler, som etter kjemisk fremkalling produserer et statisk bilde av kroppens indre struktur. Denne revolusjonerende metoden tillot leger å se inn i menneskekroppen uten invasiv kirurgi.
For nordamerikanske medisinske virksomheter tidlig og midt på 1900-tallet var filmbasert radiologi et betydelig fremskritt, som tilbød en ny dimensjon innen pasientbehandling og diagnose.
Til tross for sin revolusjonerende natur, var filmbasert radiologi ikke uten utfordringer, hvorav mange påvirket effektiviteten til tidlig medisinsk praksis:
Lagringsproblemer: Filmrøntgenbilder krevde fysisk lagringsplass, noe som ble et betydelig problem etter hvert som mengden røntgenbilder vokste. Sykehus og medisinske fasiliteter måtte dedikere hele rom eller bygninger til å lagre disse filmene, noe som økte driftskostnadene og plassbegrensningene.
Fysisk forringelse: Over tid kunne filmer forringes, utsettes for slitasje eller bli skadet på grunn av miljøfaktorer som fuktighet og temperatur. Denne forringelsen risikerte tap av kritiske pasientdata og historiske medisinske journaler.
Tilgjengelighet og deling: Henting og deling av filmbaserte røntgenbilder var en tidkrevende prosess. Hvis en pasient trengte å konsultere flere spesialister, måtte de fysiske filmene transporteres manuelt, noe som førte til forsinkelser i diagnose og behandling. For medisinske virksomheter betydde dette langsommere arbeidsflyt og økte logistiske utfordringer.
Miljøhensyn: Den kjemiske fremkallingen av filmer var tidkrevende og miljøskadelig. De giftige kjemikaliene som ble brukt krevde forsiktig avhending, noe som la til enda et lag av kompleksitet til filmbasert radiologi.
Avhengigheten av filmbasert bildediagnostikk hadde en dyp innvirkning på tidlig medisinsk praksis og pasientbehandling:
Diagnostiske forsinkelser: Tiden det tok å fremkalle, lagre og hente filmer kunne føre til forsinkelser i diagnosen, noe som påvirket pasientbehandlingen, spesielt i hastesaker.
Begrenset samarbeid: Vanskeligheten med å dele filmer hindret samarbeidsinnsats blant helsepersonell, og begrenset ofte omfanget av pasientbehandlingen til ekspertisen som var tilgjengelig innenfor en enkelt fasilitet.
Kostnadskonsekvenser: Kostnadene forbundet med filmproduksjon, lagring og avhending var betydelige. For medisinske virksomheter, spesielt mindre praksiser, kunne disse kostnadene utgjøre en betydelig del av driftsutgiftene.
Pasientopplevelse: De fysiske begrensningene ved filmbasert radiologi betydde at pasienter ofte måtte vente lenger på resultater og gjennomgå flere eksponeringer hvis filmer ble borte eller skadet.
Radiologilandskapet begynte en betydelig transformasjon med inntoget av digital bildediagnostikk sent på 1900-tallet. Dette skiftet markerte et avgjørende øyeblikk, da det lovet å adressere mange av begrensningene som lå i filmbaserte metoder.
Digital bildediagnostikk i radiologi dukket først opp på 1980-tallet, og introduserte en ny æra der bilder kunne tas, lagres og vises elektronisk.
Det første steget inn i digital radiologi involverte teknikker som Computed Radiography (CR) og, senere, mer avanserte metoder som Digital Radiography (DR). CR brukte et kassettbasert system der bildeplaten inneholdt fotostimulerbart fosfor, som deretter ble lest av en skanner for å lage et digitalt bilde.
På den annen side benyttet DR en mer direkte tilnærming, og fanget bilder elektronisk og gjenga dem umiddelbart i et digitalt format.
Disse tidlige digitale teknikkene tilbød flere fordeler fremfor tradisjonell film:
Forbedret bildekvalitet og manipulasjon: Digitale bilder ga klarere detaljer og kunne enkelt forbedres for bedre visualisering, noe som bidro til mer nøyaktige diagnoser.
Redusert strålingseksponering: Digitale systemer var mer følsomme for røntgenstråler, noe som betød at lavere doser kunne brukes, til fordel for pasientsikkerheten.
Umiddelbar tilgang og distribusjon: Digitale bilder kunne vises umiddelbart etter opptak og enkelt deles elektronisk med annet helsepersonell, noe som muliggjorde raskere og mer samarbeidsrettede beslutninger.
Effektiv lagring og henting: Digitale bilder krever ingen fysisk lagringsplass og kan hentes raskt og enkelt, noe som forbedrer effektiviteten i arbeidsflyten betydelig.
Kostnadseffektivitet over tid: Selv om den opprinnelige investeringen var høyere, reduserte digitale systemer løpende kostnader knyttet til filmfremkalling, lagring og avhending.
Til tross for disse fordelene var overgangen til digital radiologi ikke uten utfordringer:
Høy startinvestering: Kostnadene for digitalt radiologiutstyr var vesentlig høyere enn tradisjonelle filmbaserte systemer, noe som utgjorde en betydelig barriere for mange medisinske virksomheter, spesielt mindre praksiser.
Læringskurve og opplæringsbehov: Skiftet til digitalt krevde betydelig opplæring for radiologer og teknikere. Å tilpasse seg ny teknologi og forlate kjente prosesser var et betydelig hinder.
Tekniske begrensninger og pålitelighetsbekymringer: Tidlige digitale systemer hadde begrenset oppløsning og bildekvalitet sammenlignet med modne filmbaserte metoder. Det var også bekymringer rundt påliteligheten og levetiden til digital teknologi.
Datalagring og håndtering: Skiftet til digitalt har introdusert nye utfordringer innen datalagring og håndtering. Medisinske virksomheter måtte investere i digitale lagringsløsninger og håndtere større mengder data.
Skepsis blant fagfolk: Mange radiologer og medisinsk fagpersonell var i utgangspunktet skeptiske til effektiviteten og påliteligheten til digital bildediagnostikk. Denne skepsisen var forankret i deres ukjenthet med den nye teknologien og dype tillit til de etablerte filmbaserte metodene.
For eiere av nordamerikanske medisinske virksomheter var overgangen til digital bildediagnostikk kompleks, tynget av økonomiske, operasjonelle og kulturelle betraktninger.
Men etter hvert som teknologien utviklet seg og fordelene ble mer åpenbare, begynte det medisinske miljøet gradvis å omfavne digital radiologi, og satte scenen for en ny æra innen medisinsk bildediagnostikk.
Denne overgangen lovet forbedret pasientbehandling og varslet en betydelig endring i hvordan medisinske virksomheter opererte og forvaltet radiologiske tjenester.
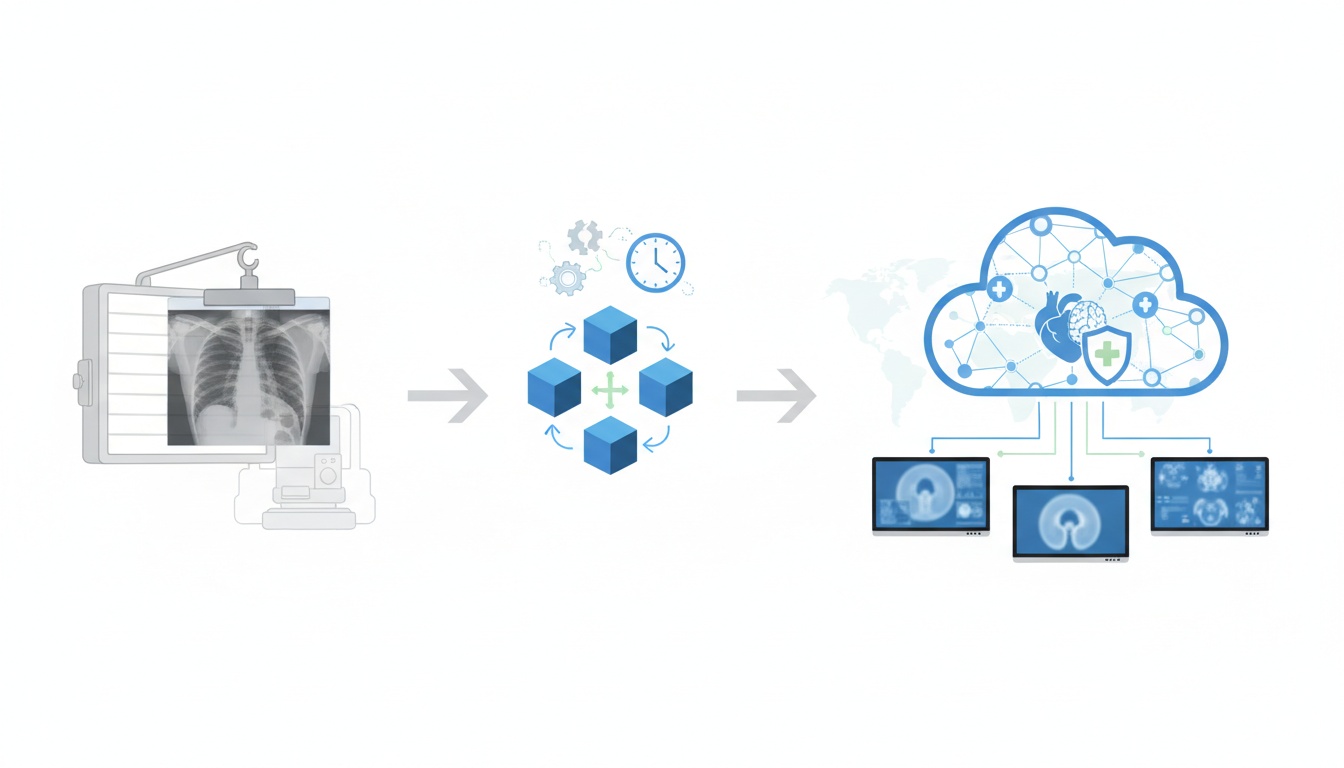
Picture Archiving and Communication System (PACS) representerer en teknologisk revolusjon innen medisinsk bildediagnostikk. Opprinnelig konseptualisert tidlig på 1980-tallet, er PACS en medisinsk bildeteknologi som gir økonomisk lagring, rask henting og praktisk tilgang til bilder fra flere modaliteter (kildemaskiner).
I hovedsak bryter PACS ned de fysiske og tidsmessige barrierene knyttet til tradisjonell filmbasert bildehenting, distribusjon og visning.
PACS dukket opp som en løsning på de økende utfordringene med filmbaserte og tidlige digitale bildesystemer. For filmbaserte metoder tilbød PACS en måte å digitalisere bilder for enkel lagring og tilgang, noe som eliminerte behovet for fysisk plass og reduserte risikoen forbundet med filmforringelse.
Innen tidlig digital bildediagnostikk adresserte PACS problemer med bildedistribusjon og tilgjengelighet. Det tillot sentralisert lagring av digitale bilder og gjorde det mulig for helsepersonell å få tilgang til dem fra forskjellige steder, noe som forenklet bedre samarbeid og effektivitet i pasientbehandlingen.
Flere viktige teknologiske fremskritt drev veksten og utviklingen av PACS:
Fremskritt innen digital bildediagnostikk: Evolusjonen av digitale bildeteknologier, som CR og DR, ga bilder av høyere kvalitet som var egnet for digital lagring og henting. Dette fremskrittet var avgjørende i de innledende stadiene av PACS-utviklingen.
Forbedringer i datateknologi: Den raske fremgangen innen datateknologi, inkludert økt prosessorkraft, større lagringskapasitet og forbedrede skjermer, gjorde det mulig å lagre og vise store mengder høyoppløselige bilder, et grunnleggende krav til PACS.
Utvikling av nettverkssystemer: Utvidelsen og forbedringen av nettverkssystemer, inkludert inntoget av internett- og intranett-teknologier, forenklet effektiv overføring av digitale bilder på tvers av ulike sykehusavdelinger eller geografiske steder. Denne evnen var essensiell for den utbredte adopsjonen av PACS.
Standardiseringsarbeid: Utviklingen av standarder som DICOM (Digital Imaging and Communications in Medicine) spilte en sentral rolle i veksten av PACS. DICOM ga en universell protokoll for håndtering, lagring, utskrift og overføring av medisinske bilder, slik at forskjellige systemer og enheter kunne kommunisere sømløst.
Integrasjon med sykehusinformasjonssystemer (HIS) og elektroniske pasientjournaler (EHR): Evnen til å integrere PACS med andre sykehussystemer, som HIS og EHR, strømlinjeformet arbeidsflyten og gjorde pasientdata og bilder lett tilgjengelige i et enhetlig system.
 - Created by PostDICOM.jpg)
Innføringen av PACS (Picture Archiving and Communication System) i radiologi markerte et paradigmeskifte i hvordan medisinske bilder ble håndtert, lagret og delt.
Denne teknologien revolusjonerte tre nøkkelområder: datalagring, overføring og presentasjon.
Datalagring: PACS erstattet behovet for fysisk filmlagring med digitale lagringsløsninger. Dette skiftet sparte fysisk plass og forbedret levetiden og integriteten til medisinske bilder. Digitale lagringssystemer, som ofte bruker avanserte løsninger som skylagring, tillater sikker lagring og enkel tilgang til store datamengder.
Overføring: PACS muliggjorde rask overføring av medisinske bilder på tvers av ulike avdelinger i en helseinstitusjon og til og med mellom forskjellige steder. Fremskritt innen nettverksteknologi forenklet denne evnen, og tillot rask og sikker deling av pasientdata og bilder, noe som er avgjørende for rettidig diagnose og behandling.
Presentasjon: Med PACS kunne radiologer og annet helsepersonell se bilder på høyoppløselige skjermer, som ga større detaljrikdom og klarhet enn tradisjonell film. Evnen til å manipulere disse bildene (zoome, rotere, justere lysstyrke/kontrast) forbedret de diagnostiske evnene ytterligere.
Adopsjonen av PACS brakte med seg mange fordeler for medisinske virksomheter, inkludert:
Effektivitet: PACS strømlinjeformet arbeidsflyten i radiologiavdelinger betydelig. Tiden som gikk med til å hente, dele og se bilder ble drastisk redusert, noe som førte til raskere diagnose og behandlingsplanlegging.
Kostnadseffektivitet: Selv om den opprinnelige oppsettskostnaden for PACS kunne være høy, var de langsiktige besparelsene betydelige. Reduksjoner i film, kjemisk behandling, lagringsplass og transportkostnader bidro til disse besparelsene.
Forbedrede diagnostiske evner: Den forbedrede bildekvaliteten og manipulasjonsmulighetene som PACS ga, førte til mer nøyaktige diagnoser. I tillegg forbedret muligheten til enkelt å sammenligne nåværende og tidligere bilder kvaliteten på pasientbehandlingen.
Forbedret samarbeid: PACS la til rette for bedre samarbeid blant helsepersonell. Spesialister kunne få tilgang til og gjennomgå bilder eksternt, noe som førte til mer omfattende og koordinert pasientbehandling.
Flere nordamerikanske medisinske fasiliteter har vellykket implementert PACS, og demonstrert dens transformative effekt:
Johns Hopkins Hospital: Denne anerkjente institusjonen implementerte PACS og observerte en betydelig forbedring i leveringen av radiologitjenester. Systemet muliggjorde raskere behandlingstider for radiologiske rapporter og forbedret radiologenes effektivitet ved å la dem jobbe eksternt.
Mayo Clinic: Kjent for sin innovative tilnærming til helsetjenester, adopterte Mayo Clinic PACS og integrerte det med sitt EHR-system. Denne integrasjonen resulterte i en sømløs arbeidsflyt, der klinikere kunne få tilgang til pasientbilder og journaler samtidig, noe som førte til mer informerte beslutninger og pasientbehandling.
Massachusetts General Hospital: Som en av de tidlige brukerne av PACS, så dette sykehuset en drastisk reduksjon i bruken av film, noe som førte til kostnadsbesparelser og en nedgang i miljøpåvirkningen. Evnen til raskt å få tilgang til historiske pasientbilder forbedret også deres forskningskapasitet.
Picture Archiving and Communication System (PACS) har utviklet seg betydelig siden starten, og tilpasset seg det stadig skiftende landskapet innen medisinsk teknologi.
Moderne PACS-løsninger er ikke bare lagrings- og kommunikasjonsverktøy, men omfattende, integrerte systemer som forbedrer alle aspekter av radiologisk praksis. Viktige evner og funksjoner inkluderer:
Avansert bildebehandling: Moderne PACS tilbyr sofistikerte bildebehandlingsverktøy, som tillater forbedret visualisering, 3D-rekonstruksjoner og detaljerte analyser som var umulige med tidligere systemer.
Interoperabilitet: Dagens PACS er designet for å integreres sømløst med ulike sykehusinformasjonssystemer (HIS), elektroniske pasientjournaler (EHR) og andre diagnostiske verktøy, noe som sikrer en enhetlig arbeidsflyt og sentralisert tilgang til pasientdata.
Skybaserte løsninger: Mange PACS utnytter nå skyteknologi, og tilbyr skalerbare lagringsløsninger, forbedret datasikkerhet og ekstern tilgang til bilder og rapporter fra hvor som helst.
Mobil tilgang: Med inntoget av mobilteknologi kan PACS nå nås via smarttelefoner og nettbrett, noe som gir helsepersonell større fleksibilitet og umiddelbar tilgang til pasientdata.
Kunstig intelligens og maskinlæring: Integrering av AI og maskinlæringsalgoritmer i PACS har begynt å transformere diagnostisk radiologi, og bidrar til raskere og mer nøyaktig bildetolkning.
I det nåværende helsemiljøet spiller PACS en sentral rolle i medisinske arbeidsflyter og pasientbehandling:
Effektiv arbeidsflytstyring: PACS strømlinjeformer hele radiologiarbeidsflyten, fra bildeopptak til tolkning og rapportering. Denne effektiviteten reduserer ventetiden for pasienter og akselererer den diagnostiske prosessen.
Forbedret diagnostisk nøyaktighet: Høykvalitetsbilder og avanserte analyseverktøy levert av moderne PACS bidrar til mer nøyaktige diagnoser, noe som fører til bedre pasientresultater.
Samarbeidende omsorg: PACS forenkler samarbeid blant helsepersonell, uavhengig av hvor de befinner seg. Denne evnen er spesielt viktig i komplekse saker som krever tverrfaglig innsats.
Pasientengasjement: Noen PACS tilbyr nå portaler der pasienter kan få tilgang til sine bilder og rapporter, noe som fremmer større åpenhet og engasjement i deres helsereise.
Samsvar med regulatoriske standarder er et kritisk aspekt ved PACS:
HIPAA-samsvar: I USA er samsvar med Health Insurance Portability and Accountability Act (HIPAA) essensielt. Moderne PACS sikrer sikkerheten og konfidensialiteten til pasientinformasjon, i tråd med HIPAA-forskriftene.
DICOM-standarder: Samsvar med standarden Digital Imaging and Communications in Medicine (DICOM) sikrer interoperabilitet mellom bildeutstyr og PACS. Denne standarden tillater sømløs utveksling og håndtering av medisinske bilder og relaterte data.
Andre regulatoriske standarder: PACS må også overholde andre nasjonale og internasjonale standarder, for å sikre at de oppfyller de høyeste nivåene av kvalitet og sikkerhet.
Landskapet for medisinsk bildediagnostikk har blitt radikalt endret siden PACS ble introdusert, noe som har muliggjort forbedret diagnostikk og tverrfaglig samarbeid. Etter hvert som denne teknologien utvikler seg i takt med AI og skymuligheter, vil også pasientbehandlingen gjøre det gjennom tidlig intervensjon og personlige behandlingsplaner.
Hold deg oppdatert på de nyeste funksjonene og kontinuerlige oppgraderingene som PACS nå jevnlig tilbyr for nordamerikanske medisinske virksomheter. Vurder hvordan utvidet potensial kan forbedre arbeidsflyter, forskningsinnsats og pasientopplevelser via portaler på personlige enheter. Selv om optimal integrering krever økonomiske investeringer, erkjenn at effektivitetsgevinster og hevede omsorgsstandarder oversettes til liv som påvirkes.
Se tilbake på opprinnelsen til røntgenfilm som la grunnlaget for digitalisering. Med pasientdata som nå er integrert, tilgjengelig og utstyrt for maskinlæringsanalyse, er fremtiden unektelig lys. PACS har redefinert radiologi ved å overvinne tidligere hindringer – og transformere din praksis til det bedre.


|
Cloud PACS og online DICOM-visningsprogramLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid om og del dine medisinske bildefiler. |