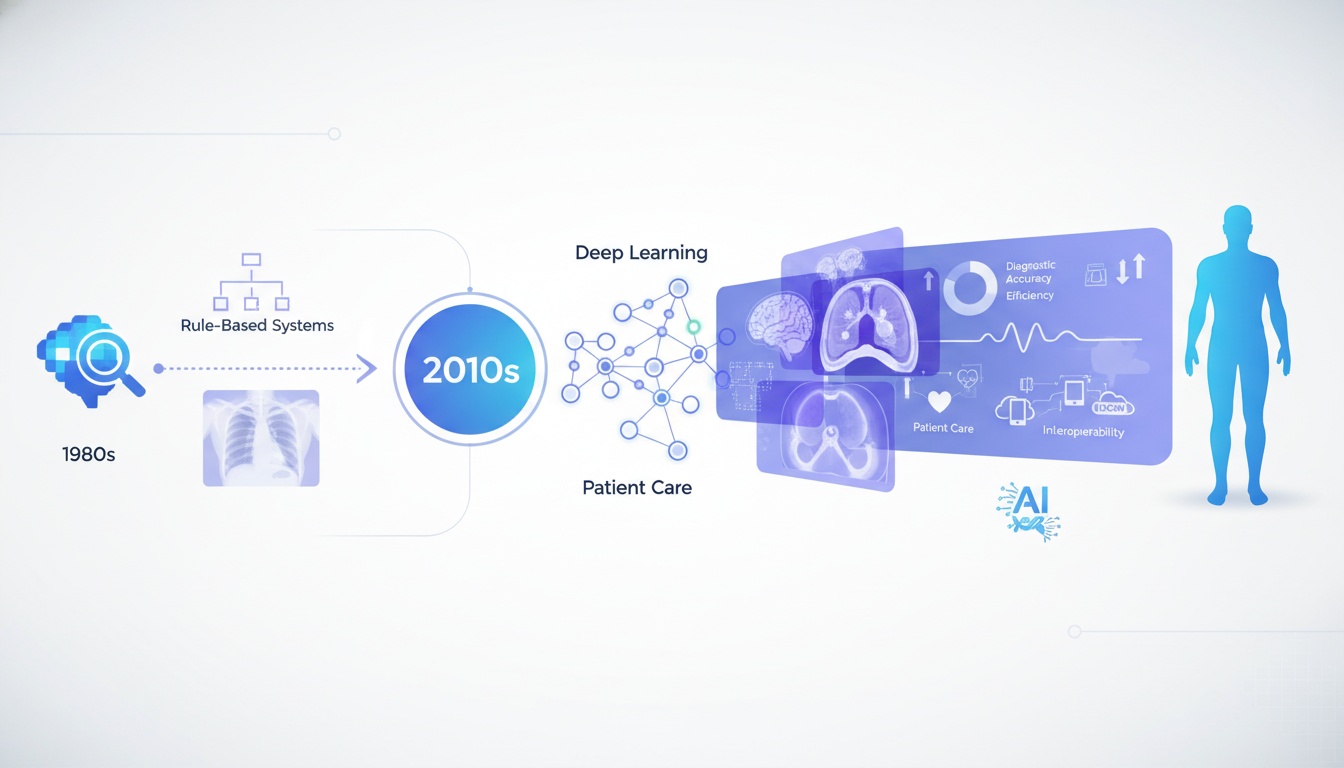
De siste årene har kunstig intelligens revolusjonert mange sektorer, og helsevesenet er intet unntak. Innen medisinsk bildebehandling har AI dukket opp som et kraftig verktøy som omformer hvordan radiologer arbeider, forbedrer diagnostisk nøyaktighet og forbedrer pasientbehandlingen. Denne bloggen utforsker den mangefasetterte rollen til AI i radiologi, dens historiske utvikling og lovende fremtidige anvendelser.
Reisen til AI i radiologi begynte på slutten av 1980-tallet med regelbaserte ekspertsystemer designet for å oppdage enkle abnormaliteter. Imidlertid manglet disse tidlige systemene den sofistikasjonen som trengs for klinisk anvendelse. Det sanne gjennombruddet kom i 2010-årene med innføringen av dyplæring, en undergruppe av maskinlæring basert på kunstige nevrale nettverk.
I 2012 demonstrerte ImageNet-konkurransen det ekstraordinære potensialet til konvolusjonelle nevrale nettverk (CNN-er) for bildegjenkjenning. Innen 2015 begynte forskere å bruke lignende dyplæringsteknikker på medisinsk bildebehandling, noe som markerte begynnelsen på den moderne æraen for AI i radiologi.
I dag kan AI-algoritmer analysere medisinske bilder med bemerkelsesverdig nøyaktighet, og noen ganger matche eller til og med overgå menneskelig ytelse i spesifikke oppgaver. FDA har godkjent en rekke AI-baserte verktøy for medisinsk bildebehandling siden 2017, noe som indikerer modenheten og påliteligheten til disse teknologiene.
AI-integrasjon i radiologi omfatter flere nivåer av teknologisk implementering, fra grunnleggende bildeforbedring til komplekse beslutningsstøttesystemer for diagnostikk. Slik integreres AI i den radiologiske arbeidsflyten:
1. Bildeanskaffelse og forbedring
AI-algoritmer kan optimalisere skanneparametere i sanntid, redusere strålingseksponering samtidig som bildekvaliteten opprettholdes. De kan også forbedre bildeklarheten ved å redusere støy, forbedre kontrast og korrigere artefakter, slik at radiologer lettere kan identifisere subtile abnormaliteter.
2. Bildetolkning og analyse
Dette representerer den mest synlige anvendelsen av AI i radiologi. Dyplæringsmodeller kan oppdage, karakterisere og kvantifisere abnormaliteter på tvers av ulike bildemodaliteter, inkludert:
• Røntgen: Deteksjon av lungeknuter, lungebetennelse, tuberkulose og brudd
• CT-skanninger: Identifisering av slag, lungeemboli, koronarsykdom og kreft
• MR: Analyse av hjernesvulster, multippel sklerose-lesjoner og muskel- og skjelettlidelser
• Mammografi: Deteksjon og klassifisering av brystlesjoner
3. Arbeidsflytoptimalisering
AI kan prioritere kritiske tilfeller i radiologenes arbeidslister, og sikre at livstruende tilstander får umiddelbar oppmerksomhet. I tillegg kan automatiserte rapportgenereringsverktøy utarbeide foreløpige funn, slik at radiologer kan fokusere på tolkning fremfor dokumentasjon.
4. Integrasjon med Cloud PACS-systemer
Moderne skybaserte bildeakriverings- og kommunikasjonssystemer (PACS) som PostDICOM omfavner AI-integrasjon. Disse systemene utnytter skyteknologier for å gi den skalerbare lagrings- og prosesseringskraften som er nødvendig for AI-algoritmer. PostDICOM tilbyr for eksempel en omfattende løsning som kombinerer Cloud PACS med avanserte diagnostiske verktøy og undervisningsfunksjoner.
Integrasjonen av AI med Cloud PACS muliggjør:
• Sømløs tilgang til AI-analyseverktøy innenfor standard arbeidsflyt
• Sanntidssamarbeid mellom AI-algoritmer og radiologer
• Kontinuerlig læring og forbedring av AI-modeller gjennom tilgang til større datasett
• Fjerntilgang til både bilder og AI-assisterte tolkninger
Utover diagnostisk radiologi gjør AI betydelige fremskritt innen strålingsonkologi, og endrer hvordan kreftpasienter mottar behandling:
1. Behandlingsplanlegging
AI-algoritmer kan automatisk segmentere svulster og risikoorganer (OAR) på planleggings-CT-skanninger – en oppgave som tradisjonelt krever timer med manuell konturering av strålingsonkologer. Dette sparer ikke bare tid, men forbedrer også konsistensen mellom ulike utøvere.
AI kan også generere optimale strålebehandlingsplaner ved å analysere tusenvis av tidligere tilfeller, og ta hensyn til svulstekarakteristikker, pasientanatomi og ønskede utfall. Disse AI-genererte planene oppnår ofte bedre dosefordelinger enn manuelt opprettede planer, og skåner sunt vev samtidig som de sikrer tilstrekkelig dekning av målvolumet.
2. Adaptiv stråleterapi
Svulster og omkringliggende anatomi kan endres under strålebehandling på grunn av svulstkrymping, vekttap eller organbevegelse. AI muliggjør sanntidsovervåking av disse endringene gjennom daglig bildebehandling, noe som tillater raske justeringer av behandlingsplanen. Denne tilnærmingen med "adaptiv stråleterapi" sikrer at strålingen alltid er nøyaktig rettet mot svulsten, selv når dens plassering og form utvikler seg.
3. Responsprediksjon og overvåking
AI-algoritmer kan analysere bilder før behandling for å forutsi hvilke pasienter som vil reagere godt på strålebehandling, og hjelpe klinikere med å velge den mest passende behandlingstilnærmingen for hvert individ. Under og etter behandling kan AI oppdage subtile tegn på respons eller tilbakefall som kan bli oversett av menneskelige observatører, noe som muliggjør tidligere intervensjon når det er nødvendig.
Intervensjonsradiologi innebærer minimalt invasive bildeveiledede prosedyrer for å diagnostisere og behandle sykdommer. AI forbedrer dette feltet på flere måter:
1. Prosedyreplanlegging og navigasjon
AI-algoritmer kan analysere bilder før prosedyren for å identifisere optimale tilnærminger for biopsier, ablasjoner og andre inngrep. Under prosedyrer kan AI-forbedrede navigasjonssystemer veilede instrumenter nøyaktig til målene deres mens de unngår kritiske strukturer, og til og med kompensere for pasientens bevegelse og pust.
2. Beslutningsstøtte i sanntid
Intervensjonsprosedyrer krever ofte raske beslutninger basert på fluoroskopi- eller ultralydbilder. AI kan gi sanntidsanalyse av disse bildene, markere relevante anatomiske strukturer, flagge potensielle komplikasjoner og foreslå korrigerende tiltak.
3. Utfallsprediksjon
Ved å analysere pasientkarakteristikker og prosedyredetaljer kan AI-modeller forutsi sannsynligheten for teknisk suksess, klinisk forbedring og potensielle komplikasjoner. Denne informasjonen hjelper intervensjonsradiologer med å velge de mest passende kandidatene for spesifikke prosedyrer og forberede seg på mulige utfordringer.
 - Created by PostDICOM.jpg)
1. Forbedret diagnostisk nøyaktighet
AI-systemer utmerker seg ved mønstergjenkjenning og kan oppdage subtile abnormaliteter som kan bli oversett av menneskelige observatører, spesielt når radiologer er slitne eller arbeider under tidspress. Nylige studier har fastslått at AI-assistert mammografi kan redusere frekvensen av falske positive biopsier med 69 %.
2. Økt effektivitet
Med radiologer som står overfor økende arbeidsmengder, kan AI håndtere rutinemessige tilfeller eller foreløpige screeninger, slik at menneskelige eksperter kan fokusere på komplekse saker som krever deres spesialiserte kunnskap. Denne optimaliseringen av arbeidsflyten kan redusere rapporteringstiden og bidra til å løse den globale mangelen på radiologer.
3. Kvantitativ analyse
I motsetning til menneskelige observatører kan AI-systemer gi presise målinger og kvantitative vurderinger av bildefunn, noe som muliggjør mer objektiv overvåking av sykdomsprogresjon og behandlingsrespons.
4. Tilgjengelighet
Skybaserte AI-løsninger som de som er integrert med PostDICOM demokratiserer tilgangen til bildeanalyse på ekspertnivå, og bringer avanserte diagnostiske evner til underbetjente regioner og mindre helsefasiliteter.
1. Datakvalitet og skjevhet
AI-algoritmer er bare så gode som dataene de er trent på. Modeller utviklet ved bruk av data fra spesifikke populasjoner eller bildeutstyr fungerer kanskje ikke bra i andre omgivelser. Å sikre varierte, representative treningsdata er avgjørende for å unngå å opprettholde eller forsterke eksisterende ulikheter i helsevesenet.
2. Tolkbarhet og tillit
Mange dyplæringsmodeller fungerer som "svarte bokser", noe som gjør det vanskelig for radiologer å forstå hvordan de kommer frem til spesifikke konklusjoner. Å utvikle forklarbare AI-systemer er avgjørende for å bygge tillit blant helsepersonell og sikre ansvarlig klinisk implementering.
3. Regulatoriske og etiske hensyn
Spørsmål om ansvar, pasientsamtykke og personvern blir stadig mer komplekse ettersom AI-systemer tar på seg større roller i medisinske beslutninger. Klare regulatoriske rammer og etiske retningslinjer er nødvendig for å adressere disse bekymringene.
Fremtiden for AI i radiologi ligger ikke i å erstatte radiologer, men i å skape kraftige synergier mellom menneskelig ekspertise og maskinintelligens. Vi beveger oss mot en modell for "utvidet radiologi", der AI håndterer rutineoppgaver, oppdager subtile abnormaliteter og gir kvantitative analyser, mens radiologer fokuserer på komplekse tolkninger, integrering av klinisk informasjon og direkte pasientbehandling.
Nye teknologier som federert læring vil gjøre det mulig for AI-modeller å lære av data på tvers av flere institusjoner uten å kompromittere personvernet, noe som akselererer utviklingen samtidig som bekymringer om datadeling adresseres. Samtidig vil multimodale AI-systemer integrere informasjon fra ulike kilder – bildebehandling, elektroniske helsejournaler, genomikk og bærbare enheter – for å gi omfattende vurderinger av pasientens helse.
AI transformerer radiologi fra en primært tolkende spesialitet til en datadrevet disiplin som er i stand til å trekke ut enestående innsikt fra medisinske bilder. Fra å strømlinjeforme arbeidsflyter til å forbedre diagnostisk nøyaktighet og tilpasse behandlingsplaner, forbedrer AI-verktøy radiologenes evner over hele linjen.
Løsninger som PostDICOM eksemplifiserer denne utviklingen, og kombinerer skybasert PACS med avanserte diagnostiske verktøy og AI-integrasjon for å tilby en omfattende plattform for moderne radiologisk praksis. Med funksjoner som MPR, MIP og 3D-gjengivelse sammen med sømløse delingsmuligheter, representerer slike systemer fremtiden for radiologisk praksis.
Når vi navigerer i denne spennende teknologiske grensen, må fokuset forbli på å utvikle AI-verktøy som utvider menneskelig ekspertise i stedet for å erstatte den, og sikre at disse kraftige teknologiene tjener sitt endelige formål: å forbedre pasientresultater gjennom bedre, raskere og mer tilgjengelig diagnostisk bildebehandling.


|
Cloud PACS og online DICOM-visningsprogramLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del dine medisinske bildefiler. |