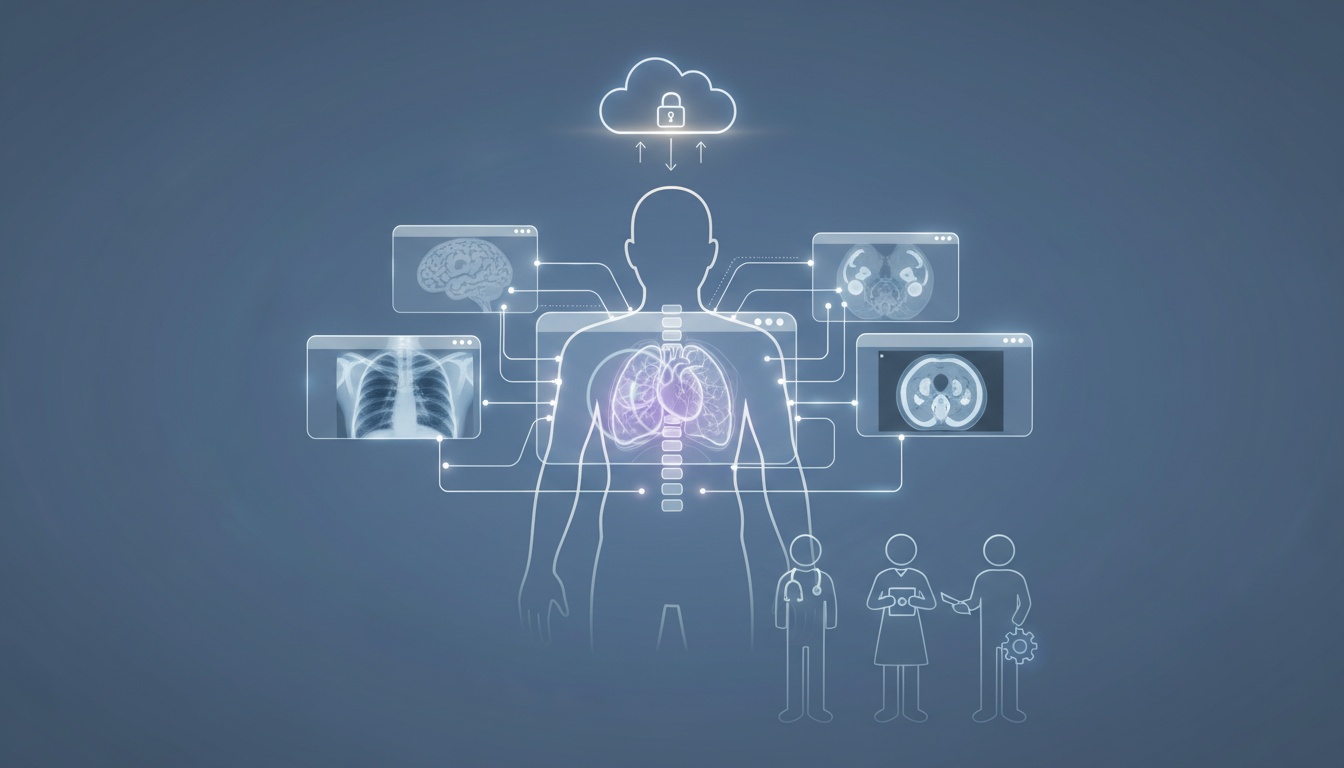
Helsevesenet forstår endelig dette. Du forventer tilgang til journalen din, en reell forklaring på hva som er galt, og at du har noe du skulle ha sagt om hva som skjer videre. Det amerikanske Office of the National Coordinator for Health IT presset frem elektroniske pasientjournaler på de fleste sykehus. Det hjalp. Men én del forble innelåst: bildediagnostikken din.
MR-bildene dine. CT-skanningen din. Røntgenbildet som viste noe bekymringsfullt. Radiologi styrer beslutninger innen kreftbehandling, hjertesykdommer, hjernelidelser, beinbrudd, akuttmottak – stort sett alt.
Systemene ble imidlertid bygget for leger og IT-avdelinger. Ikke for deg. Så du endte opp på utsiden av de viktigste visuelle bevisene på din egen kropp.
Nettbaserte DICOM-visere tetter dette gapet.
Dette er ikke bare bildevisere. De er skyplattformer som lar onkologen din i et annet fylke hente frem skanningen din på sekunder, lar din lokale lege slippe marerittet med CD-brenning, og lar deg logge inn fra sofaen for faktisk å se hva radiologen så. Fordi det er din skanning, og du bør kunne se på den når du vil. De er i ferd med å bli infrastrukturen som får pasientsentrert omsorg til å fungere i praksis, i stedet for bare å være noe sykehusene skriver i brosjyrene sine.
• Nettbaserte DICOM-visere fjerner de gamle tilgangsproblemene du ville støtt på med arbeidsstasjonsavhengige PACS-systemer.
• Arkitektur uten lokalt fotavtrykk lar deg vise bilder sikkert direkte i nettleseren – ingen lokal installasjon er nødvendig.
• Sanntidsvisualisering hjelper pasienter med å forstå hva de ser på, noe som gjør felles beslutningstaking langt mer effektiv.
• Sikkerhetsrammeverk på virksomhetsnivå holder deg i samsvar med HIPAA og GDPR, samtidig som det åpner opp tilgang for flere mennesker.
• Nettskybasert distribusjon forbedrer skalerbarheten og reduserer samtidig infrastrukturens kompleksitet.
• Modernisering av bildediagnostikk støtter telemedisin, lar flere steder samarbeide og fremmer langsiktig transformasjon.
Gamle bildesystemer ble bygget rundt PACS-servere som sto i sykehuskjellere. PACS – det vil si Picture Archiving and Communication Systems, ifølge Radiological Society of North America – ble for det meste designet for lagring og for at radiologer skulle granske studier på arbeidsstasjoner.
Hvis du ville se din egen skanning, måtte du være på sykehuset og bruke deres spesifikke programvare for bildevisning. Når pasienter ba om kopier, fikk de en CD med DICOM-filer (det formatet kommer fra National Electrical Manufacturers Association-standarden) eller kanskje bare flate bilder skrevet ut sammen med rapporten.
Dette oppsettet forårsaket problemer.
Mest av alt tekniske problemer. Mange kunne ikke engang åpne DICOM-filer, og i dag har de fleste bærbare datamaskiner ikke CD-stasjoner lenger, så platen blir bare liggende og samle støv eller brukt som et underlag for kaffekoppen. Kommunikasjonen var også rar – leger beskrev hva de så i stedet for bare å vise deg bildet og gå gjennom det sammen, noe som fikk alt til å virke abstrakt og via en tredjepart. Hvis to sykehus trengte å dele en skanning, måtte noen fysisk sende en plate i posten eller sette opp en slags sikker tunnel mellom nettverk, noe som tok en evighet og vanligvis krevde minst tre IT-saker. Telemedisin slet med bildediagnostikk selv om e-helse eksploderte globalt (Verdens helseorganisasjon har presset på for digital helse i årevis nå).
Ingenting av dette skyldtes at sykehusene gjorde en dårlig klinisk jobb. Det handlet om at selve infrastrukturen hadde begrensninger innbakt fra starten av, begrensninger som ga mening da alt skjedde i én bygning, men som brøt sammen i det øyeblikket behandling begynte å skje alle andre steder. Nå som helsetjenestene spres mer ut – du har fysiske konsultasjoner, eksterne legetimer, spesialister som samarbeider på tvers av byer – må bildediagnostikken kunne flyttes like enkelt som enhver annen del av pasientjournalen.
Noe den ikke gjør.
En nettbasert DICOM-viser i dag trenger ikke at noe er installert på maskinen din. Uten lokalt fotavtrykk. Du logger inn via nettleseren, blir autentisert med kryptering og identitetssjekker, og så er du inne.
De bedre plattformene bruker DICOMweb-standarder – WADO-RS, QIDO-RS, STOW-RS – alt direkte fra den offisielle DICOM-dokumentasjonen, noe som betyr at bildearkiver kan snakke sikkert med nettapplikasjoner uten å måtte finne opp protokollen på nytt hver gang, ettersom dette er RESTful-tjenester bygget for akkurat det formålet.
I stedet for å laste ned hele datasett til en arbeidsstasjon, blir bildene strømmet i deler eller gjengitt på serveren. Raskt. Og sikkert.
Virksomhetsoppsett legger til rollebasert tilgang, multifaktorautentisering, revisjonslogger som sporer hver eneste interaksjon, og kryptert lagring, for så å koble seg til EPJ-systemer og identitetsleverandører gjennom API-er, slik at henvisninger og kliniske arbeidsflyter forblir intakte uten å bryte sammen i overgangene.
Dette er ikke bare en oppgradering av grensesnittet – selve arkitekturen er annerledes. Før var bildediagnostikk låst til en avdeling og bestemte maskiner, men nå er det en distribuert digital ressurs som reiser med pasienten på tvers av enheter, fasiliteter og behandlingssituasjoner – forutsatt at man har de riktige tilgangsrettighetene i utgangspunktet.
Det største skiftet skjer akkurat der pasienter og leger møtes.
Kreftoppfølging, for eksempel. En lege henter frem CT-skanningene – før behandling, etter behandling – rett der på skjermen. De kan måle nøyaktig hvor mye svulsten har krympet. Direkte. Mens du sitter der. Det er ikke bare å høre at "du har forbedret deg med 40 prosent". Du ser den faktiske forskjellen i kroppen din, og den typen visuelt bevis gjør noe med folk følelsesmessig; de holder seg bedre til behandlingsplanene sine på grunn av det, noen ganger uten at de en gang blir fortalt hvorfor.
Når det gjelder ortopedisk kirurgi, kan kirurger rotere en 3D-modell av bruddet ditt under timen, vise deg nøyaktig hvor bruddet er, hvor de planlegger å sette inn skruer eller plater, og hvorfor inngrepet i det hele tatt gir mening. Samtykke slutter å være en abstrakt ting du signerer på. Det blir forankret i virkeligheten – dere så på det samme bildet og snakket gjennom det.
Hjerneslagtilfeller via telemedisin fungerer på lignende måte, bortsett fra at en nevrolog kan gå gjennom hjerneskanninger med pasientens familie over en videosamtale, forklare hva de ser, og hjelpe dem med å ta beslutninger raskt, selv om de er hundrevis av mil unna.
Når bildediagnostikk slutter å være innelåst og begynner å bli delt i sanntid, er det ikke bare sykehusdata lenger – det blir noe du aktivt bruker.
Pasientsentrert bildediagnostikk kommer ikke bare pasientene til gode.
Radiologer får sikker fjerntilgang og sentralisert studiehåndtering. Ingen fysisk arbeidsstasjon er nødvendig. Henvisende leger gjennomgår bildene direkte under konsultasjoner, noe som korter ned den administrative ventetiden. IT-avdelinger ser også fordelene – sentraliserte oppdateringer, mindre vedlikehold av endepunkter, og en infrastruktur som skaleres enklere. Administratorer legger merke til raskere henvisningsflyt, lavere kostnader for medieproduksjon, og at organisasjonen fremstår som mer digitalt moden.
Pasientene på sin side opplever direkte, sikker tilgang, bedre forståelse og økt tillit til kliniske beslutninger.
Sann transformasjon inntreffer når infrastrukturen ivaretar behovene til alle interessenter samtidig.
 - Created by PostDICOM.jpg)
Utvidet tilgang til bildedata krever streng styring. Virksomheter i helsesektoren må oppfylle regulatoriske rammeverk som den amerikanske Health Insurance Portability and Accountability Act (HIPAA), regulert av Department of Health & Human Services, og den europeiske unions personvernforordning (GDPR), utformet av EU-kommisjonen.
DICOM-plattformer som kjører på nettet må kryptere data både når de overføres og når de lagres. De krever også svært detaljerte tilgangssystemer, verktøy for å håndtere økter, logger som sporer hvem som gjorde hva, og formelle avtaler med leverandører som databehandleravtaler.
Men kryptering alene er ikke nok. Organisasjoner må også se på andre risikoer – hva som skjer hvis noens innlogging blir stjålet, eller hvis pasientdata krysser landegrenser med andre personvernlover, eller hvis hele systemet går ned uten at det finnes en reserveløsning. De bedre plattformene benytter datareplikering på tvers av ulike lokasjoner, sikkerhetskopier som kjøres automatisk, og feiltolerante systemer slik at ting fortsetter å fungere selv når noe går i stykker.
Det er viktig å gi pasienter mer kontroll. Men det kan ikke gå på bekostning av institusjonens troverdighet. Tillit bygges når det finnes en styringsstruktur som er både håndhevbar og gjennomsiktig. En som faktisk kan revideres.
Å gå over til nettbasert bildediagnostikk er ikke bare å bytte ut programvare. Det er en overordnet IT-strategisk beslutning, en som påvirker infrastruktur, styring og hvordan avdelinger faktisk fungerer sammen i det daglige.
Helsesystemer vurderer vanligvis tre distribusjonsmodeller: fullstendig nettskybasert SaaS, hybride oppsett med lokale gatewayer, eller private sky-instanser. Avveiningene blir raskt tydelige – ytelse versus kostnad, kontroll versus samsvarsadministrasjon.
Hybride distribusjoner vinner frem hos institusjoner med strenge krav til datalagringslokasjon eller virkelig massive bildevolumer. Vi snakker om data som flyter gjennom systemene i et omfang som kveler infrastrukturen hvis den ikke er bygget riktig. Men hybridarkitektur introduserer også friksjon – synkroniseringsproblemer, forsinkelsestopper og den pågående oppgaven med å koordinere ressurser på tvers av delte miljøer.
Nettskybasert SaaS skalerer uten det store kapitalbehovet i starten, noe som høres bra ut inntil du begynner å kartlegge scenarier for leverandørbinding. Du trenger svar på dataportabilitet. API-åpenhet. Exit-klausuler som ikke begraver deg i bøter eller teknisk gjeld to år frem i tid.
Migrasjonsplanlegging er der teori møter virkelighet. Eldre PACS-arkiver inneholder årevis med bildedata. Skal du flytte alt? Kjøre parallelle systemer i overgangsfasen? Fase det inn etter tjenesteområde? Dette er ikke hypotetiske spørsmål.
Ytelse kan ikke komme i andre rekke. Høyoppløselige bilder krever effektiv strømming og stabile nettverksforbindelser. Forsinkelse under en fjernkonsultasjon er ikke bare irriterende – det er en klinisk risiko.
Modernisering av virksomheter er komplisert, og IT-prosjekter mislykkes når avdelinger ikke samkjøres tidlig. Pilotprosjekter hjelper. Det samme gjør ytelsesmål som alle er enige om at definerer suksess lenge før den første serveren settes i drift.
Å se på den økonomiske siden tar deg lenger enn bare reduksjon i maskinvare.
Tenk på et bildenettverk som spenner over flere lokasjoner og produserer tusenvis av CD-er hvert år. Når du slutter å lage fysiske medier, sparer du på materialer, ja – men du frigjør også de ansattes tid samtidig som du forenkler hele koordineringskaoset som følger med å sende ting rundt, noe som alene kan sluke hele ettermiddager avhengig av volum og budtjenestens pålitelighet. Det som betyr mer er at du ikke lenger trenger å vente på Posten eller et bud for å få bilder dit de skal. Henvisninger går mye raskere.
Her er en kostnad de fleste overser: gjentatte bildeundersøkelser. Når dataoverføringen mislykkes eller en plate dukker opp ufullstendig, må pasienten skannes på nytt – penger rett ut av vinduet, og unødvendig stråleeksponering på toppen av det. Nettbasert deling som faktisk er sikker, kutter kraftig ned på duplikate skanninger. Både budsjettet og pasientene drar fordel av det.
Hvis du ser på et tre-til-fem-års vindu, gjør det å gå bort fra store, forhåndsinvesteringer i infrastruktur over til en abonnementsmodell økonomien langt mer forutsigbar. Å vite hva du skal betale hver måned betyr at du kan investere i å utvide de kliniske tjenestene i stedet for å være barnevakt for gammelt utstyr som bryter sammen nøyaktig når du trenger det mest.
Avkastningen på investeringen her bygger seg opp over tid, ikke alt på en gang, og noen ganger dukker de største gevinstene opp på steder du ikke engang hadde begynt å måle ennå.
Selv teknisk overlegne plattformer kan mislykkes uten en god adopsjonsstrategi.
Radiologer må vite at bildekvaliteten er på plass, at ting laster raskt, og at verktøyene faktisk gjør det de skal. Henvisende leger vil bare ha mindre bry – hvis du legger til flere påloggingstrinn eller gjør hverdagen deres vanskeligere, vil de yte motstand. IT-team vil ha tydelig dokumentasjon. De vil vite hvordan det kobles til det som allerede kjører.
Administrativ ledelse? De ser på om dette kan skaleres, om leverandøren fortsatt vil være der om fem år, om det holder dem i samsvar med regelverket, og om det passer inn i den langsiktige strategien.
Du kan ikke bare trykke på en knapp. Vellykket modernisering betyr at du bygger en god opplæringsprosess, sporer reelle måltall, gir folk skikkelig opplæring og holder kommunikasjonen åpen på tvers av alle involverte avdelinger.
Det organisatoriske skiftet må skje før det teknologiske gjør det.
Nettbaserte DICOM-visere handler ikke lenger bare om å se på skanninger.
KI bakes nå inn i radiologiske arbeidsflyter – automatisert lesjonsdeteksjon, overlegg for tumorsegmentering, kvantitativ sporing av hvordan ting utvikler seg over tid, alt levert direkte i nettlesergrensesnittet.
Fødererte helsenettverk kan la bildedata forbli der de er, lagret lokalt, men likevel tilgjengelig på tvers av institusjoner gjennom standardiserte API-er. Mindre duplisering, men samarbeidet forblir intakt.
På lang sikt er vi sannsynligvis på vei mot at pasienter styrer mer av sine egne data. Sikre bildeportaler vil kunne la pasienter gi visningsrettigheter til spesialister, forsikringsselskaper eller forskningsgrupper uten å måtte gå gjennom institusjonelt byråkrati hver eneste gang.
I den versjonen av fremtiden blir bildeplattformer infrastrukturelle noder i sammenkoblede digitale helseøkosystemer. Leverandørene som faktisk er klare for bedriftsmarkedet, ser dette komme og planlegger for det, i stedet for bare å bygge noe som viser bilder.
Gapet mellom eldre skrivebordsvisere og nettbaserte plattformer er ikke lite. Det er i bunn og grunn arkitektonisk.
Skrivebordssystemer krever installasjon, oppsett av arbeidsstasjon og lokalt vedlikehold. Fjerntilgang er klønete og avhenger vanligvis av VPN eller sikre tunneler. Hvis du vil samarbeide, må du dele filer manuelt.
Nettbaserte plattformer kvitter seg helt med installasjon, lar deg få sikker tilgang til ting fra hvor som helst med en nettleser, integreres sømløst med telemedisin, ruller ut oppdateringer fra et sentralt sted og skalerer elastisk i skymiljøer.
Dette er ikke en oppgradering. Det er et helt annet system.
Hva er en nettbasert DICOM-viser?
En nettlesertilgjengelig bildeplattform som muliggjør sikker visualisering og interaksjon med DICOM-studier uten krav om lokal programvareinstallasjon.
Kan pasienter få sikker tilgang til bildeundersøkelsene sine?
Ja, når plattformene implementerer kryptering, autentiseringskontroller og regulatoriske sikkerhetstiltak.
Hvordan forbedrer nettbasert bildediagnostikk telemedisin?
Det tillater sanntids bildegjennomgang under fjernkonsultasjoner, noe som styrker felles beslutningstaking.
Er en nettbasert viser det samme som PACS?
Nei. PACS håndterer lagrings- og arkiveringsfunksjoner. En DICOM-viser gir muligheter for visualisering og interaksjon.
Oppfyller skybaserte bildeplattformer regulatoriske standarder?
Skybaserte plattformer av bedriftskvalitet kan oppfylle kravene i HIPAA og GDPR når de er implementert med egnede styringskontroller.
Pasientsentrert omsorg kan ikke oppnås utelukkende gjennom retningslinjer. Det krever en infrastruktur som muliggjør synlighet, samarbeid, regulatorisk integritet og skalerbar implementering.
Nettbaserte DICOM-visere omdefinerer bildediagnostikk fra en institusjonell silo til en delt klinisk ressurs. De samkjører radiologer, henvisende leger, administratorer, IT-team og pasienter innenfor et sikkert samarbeidsmiljø.
Plattformer som PostDICOM demonstrerer at sikkerhet på virksomhetsnivå, skalerbarhet i skyen og tilgjengelighet i nettleseren kan sameksistere uten at det går på bekostning av diagnostisk integritet.
Handlekraft i det moderne helsevesenet er arkitektonisk betinget.
Og modernisering av bildediagnostikk ligger i selve kjernen.


|
Cloud PACS og online DICOM-viserLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del dine medisinske bildefiler. |