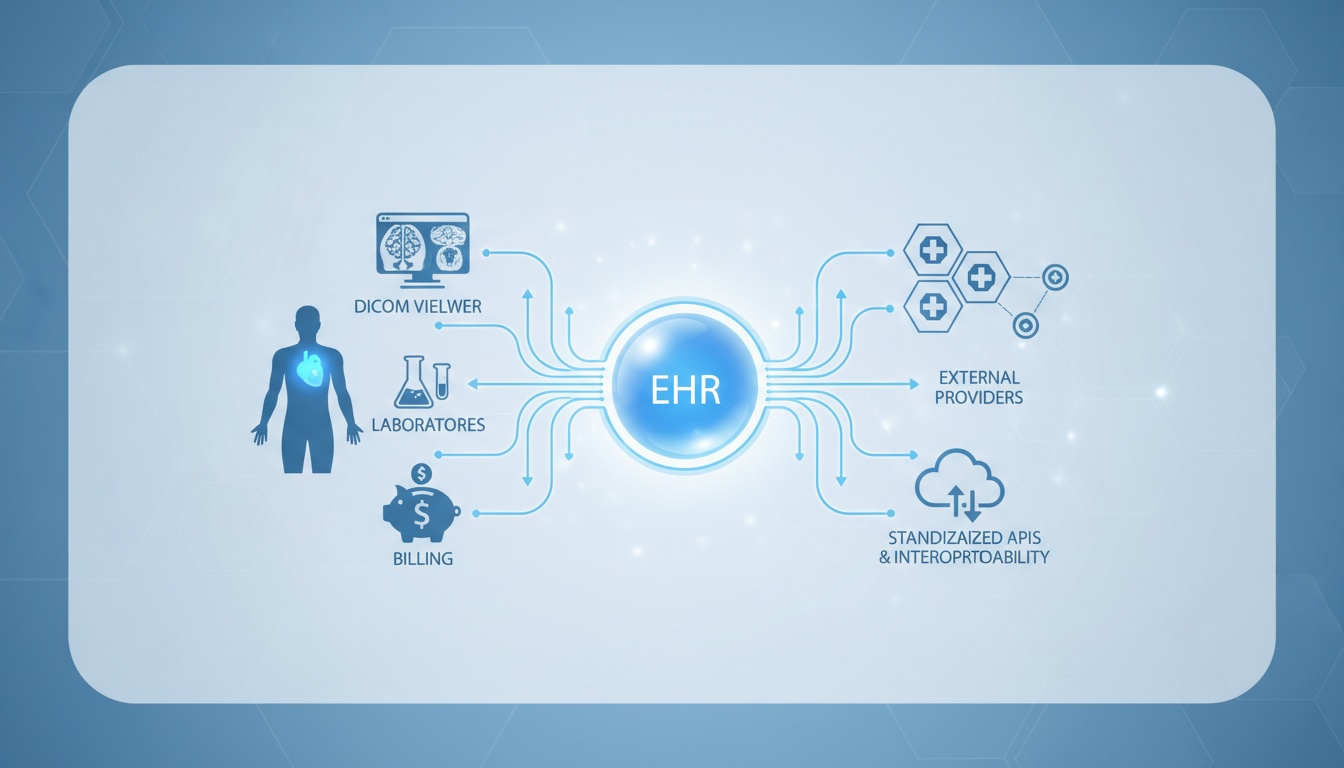
Stosowanie systemów Elektronicznej Dokumentacji Medycznej (EHR) nie jest już luksusem we współczesnym świadczeniu opieki zdrowotnej. Stanowią one kręgosłup sukcesu operacyjnego dokumentacji klinicznej, koordynacji pacjentów, rozliczeń, zgodności z przepisami, a w coraz większym stopniu także interoperacyjności. Większość debat na temat systemów EHR dotyczy ich zalet i wad, ale istnieje bardziej strategiczna analiza tego, w jaki sposób EHR można zintegrować z innymi technologiami klinicznymi za pomocą ustandaryzowanych interfejsów API i struktur interoperacyjności.
System EHR to nie tylko narzędzie zwiększające efektywność dokumentacji, ale posiada on ogromny potencjał do udostępniania, interpretowania i synchronizowania danych z innymi systemami obrazowania, laboratoriami, punktami rozliczeniowymi i zewnętrznymi dostawcami; jest to jedna z najbardziej realnych wartości strategii cyfrowej w środowisku opieki zdrowotnej w perspektywie długoterminowej.
W niniejszym artykule skupiono się na operacyjnych zaletach i wadach systemów EHR — oraz omówiono znaczenie takich standardów interoperacyjności, jak HL7, FHIR i DICOM, w umożliwianiu zrównoważonej architektury IT w opiece zdrowotnej.
• Systemy EHR zwiększają efektywność dokumentacji, dostępność danych pacjentów i koordynację kliniczną, jednak koszty wdrożenia i dezorganizacja przepływu pracy stanowią istotne problemy.
• Możliwość interoperacyjności jest ważniejsza dla długoterminowej wartości EHR niż same funkcje dokumentacyjne.
• Niepowodzenia w integracji są zazwyczaj spowodowane uzależnieniem od jednego dostawcy (vendor lock-in) i ograniczonym dostępem do API.
• HL7, FHIR i DICOM należą do standardów określających, czy EHR może być skutecznie wykorzystywany do wymiany ustrukturyzowanych danych klinicznych i obrazowych.
• Obecna infrastruktura opieki zdrowotnej zmierza w kierunku integracji API zamiast tradycyjnych silników interfejsów.
• Praktyki stosowane przy ocenie platform EHR powinny określać gotowość integracyjną i użyteczność, a także koszty.
System EHR to platforma elektroniczna opracowana w celu przechowywania i zarządzania informacjami o zdrowiu pacjenta w ramach opieki zdrowotnej. W przeciwieństwie do tradycyjnych EMR (Elektroniczna Dokumentacja Medyczna - Electronic Medical Records), które są zwykle ograniczone do rekordów jednego świadczeniodawcy, systemy EHR są zaprojektowane tak, aby pomagać w udostępnianiu danych między organizacjami.
Moduły funkcjonalne zazwyczaj składają się z:
• Dokumentacji klinicznej
• Wprowadzania zleceń (CPOE)
• Zarządzania wynikami laboratoryjnymi i obrazowymi.
• E-recept
• Integracji rozliczeń i cyklu przychodów.
• Portali pacjenta
• Raportowania i analityki
Z technicznego punktu widzenia zaawansowane urządzenia EHR są scentralizowanymi magazynami danych, dostępnymi za pośrednictwem interfejsów API i standardów przesyłania wiadomości. Pytaniem nie jest to, czy EHR skutecznie przechowuje dane, ale to, czy dane te mogą być przesyłane między systemami w sposób płynny, ustrukturyzowany i ustandaryzowany.
Dokumentacja elektroniczna minimalizuje wykorzystanie systemów papierowych i umożliwia świadczeniodawcom natychmiastowe uzyskanie historii pacjenta, wyników diagnostycznych i informacji o przeszłych wizytach. Pomaga to wyeliminować powielanie badań i ułatwia ocenę kliniczną.
Wbudowane wykresy, elektroniczne recepty i rozliczenia zminimalizują obciążenie pracą i koszty administracyjne. Udokumentowany kod jest również lepszy w zwiększaniu dokładności.
Współczesne systemy EHR porządkują dane pacjentów w formatach czytelnych dla komputera. Umożliwia to:
• Raportowanie jakości
• Analitykę kliniczną
• Wymianę danych dotyczących zdrowia publicznego
• Diagnostykę wspomaganą przez AI
Ustrukturyzowane dane są niezwykle cenne dla interoperacyjności z innymi systemami.
Kontrola dostępu, szyfrowanie i rejestry audytów umożliwiają zgodność z przepisami i zmniejszają ryzyko prawne. Dobrze skonfigurowane systemy EHR zwiększają odpowiedzialność i identyfikowalność.
Wdrożenie EHR wiąże się z wymiernymi wyzwaniami, mimo że jego zalety są oczywiste.
Koszt wdrożenia będzie składał się z:
• Opłat licencyjnych
• Modernizacji sprzętu
• Programów szkoleniowych
• Przeprojektowania przepływu pracy
• Bieżącej konserwacji IT
Koszty integracji – zwłaszcza w odniesieniu do systemów obrazowania lub oprogramowania stron trzecich – mogą być wyższe niż początkowo szacowano.
Na etapach wdrażania wydajność ma tendencję do spadku. Pracownicy muszą być również przeszkoleni, a opór przed zmianami może wpłynąć na morale i produktywność.
Niektórzy dostawcy EHR oferują zamknięte ekosystemy, które nie pozwalają na elastyczność integracji zewnętrznej. Długoterminowa skalowalność może być ograniczona przez zastrzeżone API lub brak ram interoperacyjności.
Proces przełączania ze starszych systemów może obejmować:
• Wyzwania związane z mapowaniem danych
• Utrata spójności strukturalnej.
• Ryzyko przestoju
• Wymagania walidacyjne
Trudności te podkreślają znaczenie uwzględnienia możliwości interoperacyjności przy wyborze dostawcy.
Interoperacyjność definiuje, w jaki sposób EHR może być wykorzystywany jako podmiot sieciowy.
1. Interoperacyjność fundamentalna: podstawowy transfer danych bez interpretacji.
2. Interoperacyjność strukturalna: dane w ustandaryzowanym formacie w celu zachowania struktury (np. komunikaty HL7).
3. Interoperacyjność semantyczna: systemy nadają znaczenie wymienianym danym (np. ustandaryzowana terminologia).
Prawdziwa efektywność w opiece zdrowotnej pociąga za sobą wszystkie trzy poziomy.
Protokół przesyłania wiadomości szeroko stosowany do transmisji danych klinicznych, takich jak komunikaty o przyjęciu, wypisie i zleceniach, między systemami.
Otwartoźródłowy standard API oparty na REST, mający na celu integrację opieki zdrowotnej przyjazną dla sieci web. Za pomocą ustandaryzowanych zasobów FHIR (takich jak):
• Patient (Pacjent)
• Observation (Obserwacja)
• DiagnosticReport (Raport diagnostyczny)
• ImagingStudy (Badanie obrazowe)
FHIR wspiera złożoną integrację znacznie lepiej niż starsze przesyłanie wiadomości HL7.
DICOM kontroluje wymianę informacji o obrazowaniu medycznym. DICOMweb umożliwia dostęp sieciowy i integrację możliwości obrazowania z EHR poprzez rozszerzenie DICOM o interfejsy API typu RESTful.
Integracja obrazowania jest jedną z najbardziej skomplikowanych sytuacji interoperacyjności w IT opieki zdrowotnej.
 - Created by PostDICOM.png)
1. W ramach EHR lekarz zleca badanie obrazowe.
2. Zlecenie jest przesyłane do systemu obrazowania przez HL7.
3. Badanie obrazowe PACS jest przeprowadzane i przechowywane.
4. Raport radiologiczny został odesłany za pośrednictwem zasobu FHIR DiagnosticReport.
5. Zasób ImagingStudy zostanie połączony z przeglądarką DICOMweb wewnątrz EHR.
Dokumentacja kliniczna i interpretacja obrazowania są zintegrowane w tym przepływie pracy.
| Cecha | Starszy interfejs HL7 | Integracja API FHIR |
| Dostęp w czasie rzeczywistym | Ograniczony | Tak |
| Architektura natywna dla sieci web | Nie | Tak |
| Skalowalność | Umiarkowana | Wysoka |
| Kompatybilność z chmurą | Ograniczona | Wysoka |
| Osadzanie aplikacji innych firm | Rzadkie | Obsługiwane |
Nowoczesne systemy opieki zdrowotnej w coraz większym stopniu priorytetyzują architektury oparte na API ze względu na skalowalność i elastyczność.
Interoperacyjność nie zmniejsza bezpieczeństwa - umożliwia potężniejszą administrację.
Nowe modele integracji obejmują:
• Uwierzytelnianie OAuth2
• Warstwy autoryzacji SMART-on-FHIR.
• Szyfrowanie TLS
• Kontrolę dostępu opartą na rolach (RBAC)
• Kompleksowe dzienniki audytów
Koncepcja bezpieczeństwa musi być projektowana równolegle z interoperacyjnością, a nie traktowana jako koncepcja drugorzędna.
Organizacje opieki zdrowotnej powinny pytać dostawców:
• Czy system posiada kompletne API FHIR?
• Czy wspiera integrację obrazowania z DICOMweb?
• Czy umożliwia bezpieczne osadzanie aplikacji stron trzecich?
• Jakie są limity zapytań API (rate limits)?
• Jak wygląda uzgadnianie tożsamości pacjenta?
• Czy posiada publicznie dostępną dokumentację?
Takie pytania odróżniają strukturę skalowalną od zamkniętej.
Architektura PostDICOM jest przewidziana do działania w środowiskach interoperacyjnych. Ułatwia ona:
• Nieprzerwany dostęp do badań obrazowych w EHR.
• Integrację opisów w strukturze.
• Interoperacyjność w ciągłości przepływu pracy.
• Elastyczność w neutralnym wdrażaniu przez dostawców.
Zamiast zastępować systemy EHR, interoperacyjna infrastruktura obrazowania zwiększa wartość kliniczną systemów EHR.
Systemy EHR oferują znaczące korzyści kliniczne i operacyjne. Jednak ich długoterminowa wartość nie opiera się na funkcjach dokumentacyjnych, ale na zdolności do integracji.
Organizacje opieki zdrowotnej rozważające systemy EHR muszą skupić się na interoperacyjności, możliwościach API i przestrzeganiu standardów, aby osiągnąć zrównoważony rozwój, lepszą koordynację opieki i infrastrukturę zdolną do wspierania rozwoju administracyjnego.
Cyfrowy silos to EHR, którego nie można ściśle zintegrować. Interoperacyjny EHR to zasób strategiczny.
1) Jaka jest największa wada systemów EHR?
Całkowity koszt posiadania, niekoniecznie licencjonowania, ale wdrożenia, szkoleń, zakłóceń w przepływie pracy, aktualizacji i konserwacji zaplecza IT, jest często największą wadą. Praktyki mają tendencję do niedoszacowania kosztów integracji i migracji danych, szczególnie przy łączeniu EHR z systemami obrazowania, laboratoryjnymi i rozliczeniowymi.
2) Dlaczego interoperacyjność jest ważna w systemach EHR?
Dzięki interoperacyjności EHR nie zamienia się w silos danych. Posiadając systemy, które mogą niezawodnie udostępniać dane, klinicyści będą mieli większą dostępność do kompletnej historii pacjenta u różnych dostawców, w różnych działach i narzędziach (w tym obrazowaniu). Zwiększa to koordynację, minimalizuje zbędne badania i pomaga w zachowaniu ciągłości opieki.
3) Co powoduje problemy z interoperacyjnością między systemami EHR?
Typowymi przyczynami są model danych specyficzny dla dostawcy, brak pokrycia API, niepełne pokrycie standardów, niespójne kodowanie terminologii i słabe dopasowywanie tożsamości między systemami. Chociaż udostępnianie danych jest możliwe, mogą one nie być wiarygodnie zrozumiane, chyba że są interoperacyjne semantycznie.
4) Jak systemy EHR integrują się z PACS i platformami obrazowania medycznego?
Integracja połączenia przepływów pracy zleceń i wyników z dostępem do obrazowania jest zwykle nazywana integracją. Zlecenia mogą być przekazywane za pomocą wiadomości (np. HL7), a formalne informacje kliniczne mogą być udostępniane za pośrednictwem interfejsów API (np. FHIR). Dostęp do obrazowania może być zapewniony jako wbudowana przeglądarka i protokół interfejsu obrazowania (np. DICOM/DICOMweb), w zależności od platformy.
5) Czy FHIR jest wymagany do integracji z EHR?
FHIR nie jest już powszechnie obowiązkowy, jednak stał się bardzo popularnym standardem integracji w opiece zdrowotnej ze względu na swoją naturę natywną dla sieci i zorientowaną na API. Systemy z dobrym wsparciem integracji FHIR są zazwyczaj łatwiejsze do budowania, utrzymania i skalowania niż starsze systemy oparte na ciężkich interfejsach.
6) Co powinna sprawdzić praktyka przed wyborem EHR, aby uniknąć problemów z integracją?
Ważne punkty do sprawdzenia to: czy dostawca przestrzega odpowiednich standardów interoperacyjności, czy oferuje użyteczną dokumentację API, czy zapewnia stabilne wersjonowanie i limity zapytań, czy zapewnia bezpieczną autoryzację (w stosownych przypadkach: wzorce OAuth2/SMART) oraz możliwość integracji z przepływami pracy obrazowania w taki sposób, aby klinicyści nie musieli przełączać systemów w celu uzyskania dostępu do badań i opisów.


|
Cloud PACS i Przeglądarka DICOM OnlinePrzesyłaj obrazy DICOM i dokumenty kliniczne na serwery PostDICOM. Przechowuj, przeglądaj, współpracuj i udostępniaj pliki obrazowania medycznego. |