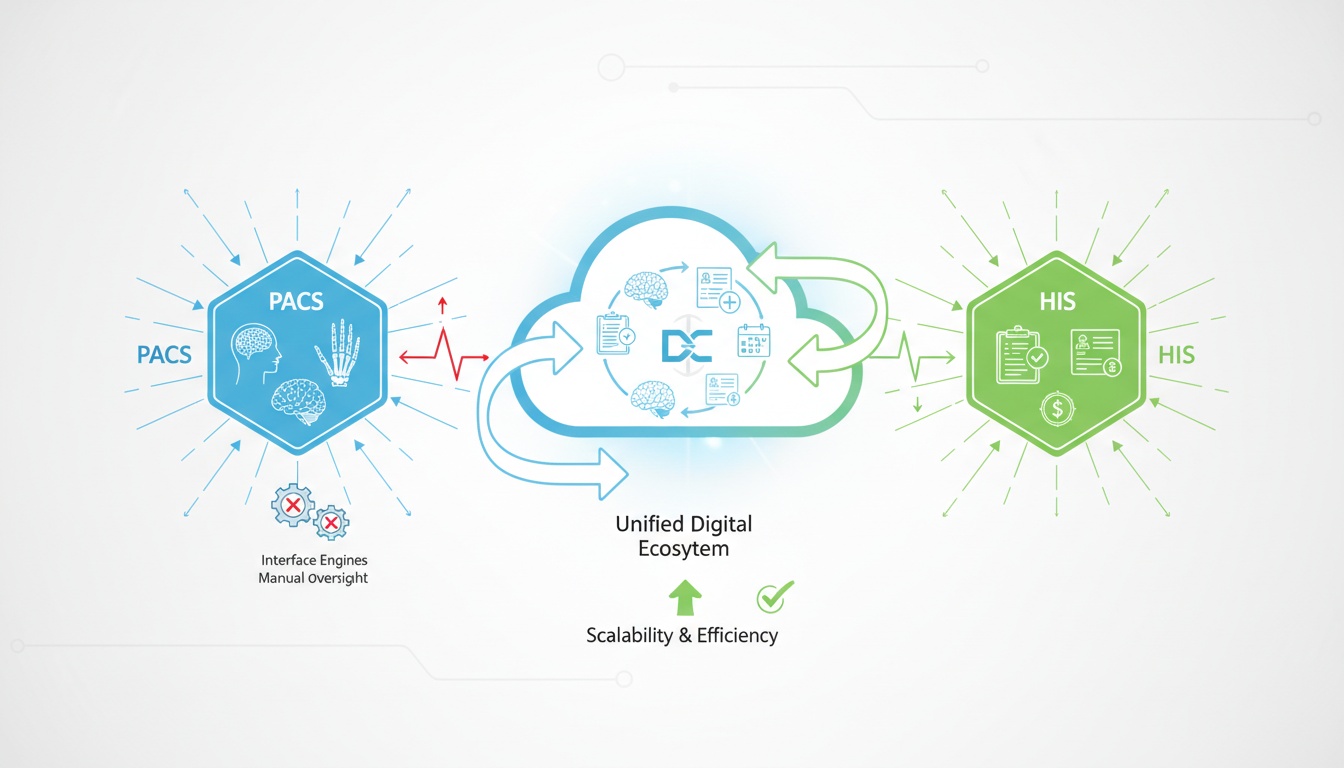
Nowoczesne systemy opieki zdrowotnej nie opierają się już na odizolowanych aplikacjach. Dane obrazowe, dane demograficzne pacjentów, raporty diagnostyczne i dokumentacja administracyjna muszą funkcjonować w zunifikowanym ekosystemie cyfrowym. W przeszłości jednak systemy archiwizacji i transmisji obrazów (PACS) oraz szpitalne systemy informatyczne (HIS) często działały równolegle, zamiast ze sobą współpracować.
To oddzielenie skutkowało nieefektywnością przepływu pracy, problemami z uzgadnianiem danych i zależnościami technicznymi, które ograniczały skalowalność. Działy radiologii korzystały z systemu PACS do przechowywania/wyszukiwania obrazów i ich diagnostycznego przeglądania, podczas gdy systemy ogólnoszpitalne śledziły dokumentację pacjentów, przyjęcia i procesy rozliczeniowe. Łączenie tych systemów musiało być nadzorowane przez złożone silniki interfejsów i wymagało ręcznego monitorowania.
W miarę jak świadczenie opieki zdrowotnej wychodziło poza infrastrukturę jednego ośrodka, problemy z luźno połączonymi systemami stawały się coraz bardziej widoczne. Sieci wieloośrodkowe, środowiska zdalnego opisywania badań, rozwój telemedycyny i wymogi dotyczące zarządzania danymi wymagały ściślejszej integracji między systemami obrazowania a systemami korporacyjnymi.
Obecnie zintegrowany system PACS z HIS nie jest już technologicznym luksusem — jest strukturalną koniecznością. Co ważniejsze, natywne architektury oparte na chmurze (cloud-native) fundamentalnie zdefiniowały na nowo sposoby osiągania, utrzymywania i skalowania interoperacyjności.
Zintegrowany PACS z HIS ewoluował od mało elastycznej łączności opartej na interfejsach w stronę solidnej i zarządzanej w chmurze interoperacyjności.
• Wczesna integracja opierała się w dużej mierze na silnikach interfejsów tłumaczących standardy HL7 i DICOM.
• Prawdziwa interoperacyjność wymaga synchronizacji tożsamości pacjentów, zautomatyzowanych list roboczych i zunifikowanych przepływów pracy dla raportów.
• Natywny system Cloud PACS centralizuje warstwy integracji, zmniejszając złożoność infrastruktury w sieciach wieloośrodkowych.
• Bezpieczeństwo, możliwość audytu i zgodność z przepisami muszą być wbudowane na poziomie architektury.
• Nowoczesna integracja pozwala Państwu przygotować się na wdrożenie sztucznej inteligencji (AI), zdalną współpracę i skalowalny rozwój przedsiębiorstwa.
Zaprojektowane strategicznie zintegrowane systemy PACS i HIS przekształcają obrazowanie medyczne z narzędzia oddziałowego w fundamentalną usługę ogólnoszpitalną.
Wraz z postępującą modernizacją infrastruktury opieki zdrowotnej, integracja między platformami obrazowania a szpitalnymi systemami informatycznymi staje się fundamentem, a nie tylko opcją. Ocena połączenia Państwa architektury PACS z istniejącymi systemami to kluczowy krok w kierunku skalowalnych i odpornych operacji obrazowania medycznego.
Zapraszamy do zapoznania się z tym, jak infrastruktura Cloud PACS firmy PostDICOM wspiera bezpieczną, opartą na standardach integrację z systemami HIS w rozproszonych środowiskach opieki zdrowotnej.
Wczesne wdrożenia PACS były projektowane głównie jako repozytoria obrazów. Ich głównym celem była cyfryzacja obrazów i wyeliminowanie starej metody korzystania z klisz. Chciano używać obrazów cyfrowych zamiast klisz do wszystkich prac związanych z obrazowaniem radiologicznym. Systemy te były często wdrażane lokalnie (on-premise) na oddziałach radiologii i optymalizowane pod kątem przechowywania dużych ilości obrazów oraz diagnostycznego ich przeglądania, a nie ogólnoszpitalnej wymiany danych.
W tym samym czasie szpitalne systemy informatyczne (HIS) ewoluowały osobno w celu zarządzania danymi administracyjnymi i klinicznymi, takimi jak przyjęcia, wypisy, rozliczenia i dokumentacja lekarska. Systemy HIS zostały zaprojektowane do pracy z danymi tekstowymi, a nie z obrazami o wysokiej rozdzielczości.
Standardy techniczne systemów decydują o tym, w jaki sposób działają one w ramach swoich przeznaczeń.
System PACS opierał się na standardzie DICOM w zakresie zarządzania danymi obrazowymi, podczas gdy platformy HIS wykorzystywały protokoły przesyłania wiadomości HL7 do wymiany informacji o pacjentach i przepływie pracy. Chociaż oba standardy były kluczowe dla IT w opiece zdrowotnej, nie były one z natury interoperacyjne. DICOM zarządzał obiektami obrazowymi; HL7 zarządzał zdarzeniami dotyczącymi pacjentów i zleceniami klinicznymi.
Aby połączyć te systemy, szpitale wdrażały silniki interfejsów lub oprogramowanie pośredniczące (middleware brokers). Silniki te tłumaczyły komunikaty HL7 na aktualizacje list roboczych dla systemu PACS i dbały o synchronizację identyfikatorów pacjentów na różnych platformach. Mimo że były funkcjonalne, integracje te były kruche. Zmiany w strukturze komunikatów, niezgodności wersji lub przerwy w działaniu sieci mogły zakłócić przepływy pracy.
W miarę jak sieci szpitalne stawały się coraz większe, potrzebowały więcej personelu do nadzorowania systemów komputerowych. Za każdym razem, gdy dodawano nową maszynę, oddział lub budynek, sytuacja stawała się coraz bardziej skomplikowana dla sieci szpitalnych. Sieci szpitalne musiały radzić sobie z tą złożonością.
Zrozumienie zintegrowanego systemu PACS z HIS wymaga znajomości podstawowych standardów. Standardy te pomagają systemom komunikować się ze sobą. PACS i HIS muszą przestrzegać tych reguł, aby płynnie wymieniać informacje.
Health Level Seven lub HL7 to zestaw standardów do przesyłania komunikatów między systemami opieki zdrowotnej. Standardy te pomagają systemom medycznym udostępniać sobie nawzajem dane administracyjne. Kiedy mówimy o HL7 w kontekście integracji PACS, kluczowe są następujące typy komunikatów:
• Komunikaty ADT (Admission, Discharge, Transfer) aktualizują informacje demograficzne i status pacjenta.
• Komunikaty ORM (Order Message) przekazują zlecenia badań obrazowych z HIS/RIS do PACS.
• Komunikaty ORU (Observation Result) przesyłają sfinalizowane raporty z powrotem do systemu szpitalnego.
Te komunikaty pomagają systemowi PACS dopasować przepływy pracy w obrazowaniu do operacji szpitalnych. Brak synchronizacji ADT może prowadzić do błędów w tożsamości pacjenta, co wpływa na dokładność diagnozy.
DICOM reguluje przechowywanie, przesyłanie i pobieranie medycznych danych obrazowych. Mówi nam o formatach plików, strukturach metadanych i protokołach komunikacyjnych. Są one wykorzystywane przez modalności obrazowania i systemy PACS.
Podczas wykonywania badania obrazowego, DICOM zapewnia, że dane z maszyny można łatwo zapisać, znaleźć i pobrać w systemach. Jednak DICOM nie obsługuje wszystkich prac, które muszą zostać wykonane w szpitalu. Dlatego HL7 pozostaje bardzo ważny dla szpitalnych przepływów pracy. DICOM świetnie sprawdza się w przypadku danych z badań obrazowych. HL7 jest potrzebny do zarządzania wszystkim innym, co dzieje się w szpitalu.
W miarę dojrzewania systemów informatycznych w opiece zdrowotnej, pojawiły się warstwy ułatwiające współpracę różnych systemów, dzięki czemu wszystko stało się bardziej elastyczne.
System DICOMweb wprowadził sposób dostępu do obrazów w sieci za pomocą usług RESTful. Jest to bardzo pomocne dla osób pracujących z obrazami medycznymi. Standard FHIR (Fast Healthcare Interoperability Resources) ułatwił udostępnianie informacji w sposób oparty na interfejsach API. Standardy DICOMweb i FHIR pomagają nam uniezależnić się od zamkniętych systemów i umożliwiają integrację w bardziej skalowalny sposób. Standardy te są niezwykle korzystne, ponieważ czynią rozwiązania bardziej elastycznymi i łatwiejszymi w użyciu.
W natywnych środowiskach chmurowych architektury typu API-first zastępują sztywne połączenia punkt-punkt (point-to-point) interoperacyjnością opartą na usługach. Obecny sposób budowania rozwiązań sprawia, że integracja PACS-HIS dobrze sprawdza się w dużych, rozproszonych sieciach medycznych. Oznacza to, że integracja PACS-HIS może obejmować coraz większą skalę, nie stając się przy tym zbyt skomplikowana.
Gdy PACS i HIS są dwoma odizolowanymi systemami, kliniczne przepływy pracy opierają się na synchronizacji, a nie na integracji. Radiolodzy mogą opisywać badania zawarte w systemie PACS, podczas gdy dane demograficzne pacjentów i historie kliniczne znajdują się w systemie szpitalnym. Wszelkie opóźnienia lub niezgodności między tymi dwoma środowiskami powodują nieefektywność, która jest proporcjonalna do wielkości placówki.
Prawdziwa integracja przynosi wymierne zmiany w codziennym funkcjonowaniu przepływów pracy związanych z obrazowaniem w całej placówce.
Kiedy komunikaty ADT z systemu szpitalnego synchronizują się w czasie rzeczywistym z systemem PACS, natychmiast zwiększa to spójność tożsamości pacjentów. Badania obrazowe są automatycznie łączone z dokładnymi informacjami demograficznymi, aby zminimalizować błędy przy uzgadnianiu danych i powielanie rekordów. To nie jest tylko drobne udogodnienie administracyjne — ma to bezpośredni wpływ na bezpieczeństwo diagnozy i wiarygodność raportowania.
Usprawniona jest również komunikacja dotycząca zleceń. Złożenie zlecenia na badanie obrazowe w systemie HIS lub RIS może za pomocą komunikatu ORM automatycznie utworzyć wpis na liście roboczej w systemie PACS. Technicy nie są już zależni od ręcznego wprowadzania danych ani od systemów krzyżowego sprawdzania referencji. Lista robocza modalności jest listą dynamiczną — daje to pewność, że badania obrazowe są wykonywane w odpowiednim kontekście dotyczącym danego pacjenta.
Zintegrowane środowiska pomagają również w lepszym zarządzaniu cyklem życia raportu. Po zakończeniu interpretacji diagnostycznej przez radiologa, komunikaty ORU mogą zostać użyte do odesłania ustrukturyzowanych wyników z powrotem do systemu szpitalnego. Lekarze przeglądający kartę pacjenta mają dostęp do raportów z badań obrazowych bez konieczności przełączania się między wieloma platformami. Taka zunifikowana widoczność pomaga przyspieszyć decyzje terapeutyczne i promuje lepszą współpracę między różnymi dyscyplinami medycznymi.
Oprócz radiologii, integracja na poziomie korporacyjnym umożliwia międzydepartamentalny dostęp do danych obrazowych. Badania obrazowe mogą być przeglądane przez chirurgów, onkologów i lekarzy medycyny ratunkowej poprzez scentralizowane ramy uwierzytelniania. Eliminuje to opóźnienia wynikające z podziałów na oddziały i zwiększa ciągłość opieki.
Mówiąc krótko, zintegrowany PACS z HIS oznacza przesunięcie funkcji obrazowania z narzędzia zorientowanego na jeden oddział na korporacyjny zasób kliniczny.
Podczas gdy wczesne modele integracji wykorzystywały silniki interfejsów i zlokalizowane oprogramowanie pośredniczące, w architekturze natywnej w chmurze (cloud-native) następuje zmiana strukturalna w sposobie komunikacji między systemami PACS i HIS.
Tradycyjne wdrożenia PACS typu on-premise wymagały integracji punkt-punkt. Każdy szpital miał swój własny silnik interfejsów, własny stos sprzętowy i własne koszty utrzymania. Skalowanie środowiska wymagało powielania infrastruktury w każdym obiekcie z osobna, co wiązało się ze zwiększonymi kosztami i złożonością techniczną.
Cloud PACS całkowicie zmienia ten model.
W natywnym środowisku chmurowym usługi PACS działają na elastycznej infrastrukturze. Integracja nie zależy od statycznych odbiorników (listeners) HL7 czy sztywnych brokerów interfejsów. Zamiast tego nowoczesne systemy wykorzystują zasady projektowania API-first, architekturę mikrousług i warstwy komunikacji oparte na zdarzeniach (event-driven).
Zmiana ta przynosi wiele korzyści strukturalnych.
Po pierwsze, interoperacyjność jest scentralizowana. Pojedyncza warstwa integracji w chmurze może zarządzać przetwarzaniem komunikatów, zarządzaniem tożsamością pacjentów i uwierzytelnianiem dla kilku placówek. Zamiast odrębnych integracji dla każdego ośrodka, sieci medyczne mogą utrzymać taką samą komunikację we wszystkich lokalizacjach.
Po drugie, zwiększona jest skalowalność bez proporcjonalnego wzrostu infrastruktury. W miarę wzrostu ilości badań obrazowych, systemy chmurowe dynamicznie przydzielają zasoby obliczeniowe i pamięć masową. Punkty końcowe integracji (endpoints) nie zmieniają się, nawet gdy przepustowość rośnie.
Po trzecie, nowoczesne ramy uwierzytelniania zapewniają dodatkowe bezpieczeństwo i identyfikowalność. Systemy tokenów oparte na protokole OAuth2, kontrola dostępu na podstawie ról (RBAC) i szyfrowana wymiana danych zastępują stare, oparte na zaufaniu sieci wewnętrzne. Jest to szczególnie ważne w przypadku środowisk wieloośrodkowych lub dostępu zdalnego, gdzie zależność od sieci VPN powodowała wcześniej wąskie gardła.
Integracja w chmurze zapewnia również dostęp do obrazowania przez sieć dzięki DICOMweb i wykorzystaniu interfejsów RESTful API. Lekarze mogą bezpiecznie uzyskiwać dostęp do badań obrazowych za pośrednictwem przeglądarek internetowych, bez konieczności instalowania uciążliwego oprogramowania klienckiego. Zwiększa to dostępność dla zdalnych radiologów, usług telemedycznych i rozproszonych sieci opieki zdrowotnej.
Co ważne, to architektura chmurowa ogranicza liczbę pojedynczych punktów awarii. Redundancja obejmująca wiele regionów gwarantuje, że jeśli jedno centrum danych ulegnie awarii, usługi integracyjne w innych miejscach nie zostaną zakłócone. W środowiskach opieki zdrowotnej o znaczeniu krytycznym, to rozwiązanie nie jest tylko opcją — jest fundamentem.
Zmieniając podejście do integracji systemów PACS i HIS z zadania dla lokalnego interfejsu w strategię projektowania na poziomie infrastruktury, środowiska chmurowe pomagają na nowo zdefiniować rolę obrazowania medycznego jako skalowalnej, korporacyjnej usługi, a nie jedynie narzędzia oddziałowego.
 - Created by PostDICOM.jpg)
Integracja zwiększa możliwości — ale zwiększa też odpowiedzialność.
Gdy systemy PACS i HIS działają niezależnie, narażenie na ryzyko jest odizolowane. Kiedy systemy stają się interoperacyjne, dane demograficzne pacjentów, dane obrazowe, raporty diagnostyczne i przepływy administracyjne przemieszczają się pomiędzy połączonymi środowiskami. Bez ustrukturyzowanego zarządzania tak zwiększona łączność może podnosić podatność na zagrożenia.
Nowoczesne, zintegrowane środowiska PACS-HIS muszą zatem obejmować bezpieczeństwo na poziomie architektury, zamiast traktować je jako dodatek wdrażany po fakcie.
W zintegrowanych systemach kluczowa jest identyfikacja użytkownika, a tożsamość ta musi być spójna. Radiolodzy, technicy, lekarze kierujący i personel administracyjny mogą korzystać z danych zarówno na platformach PACS, jak i HIS. Ramy kontroli dostępu opartej na rolach (RBAC) dają pewność, że użytkownicy uzyskują dostęp wyłącznie do informacji odpowiednich dla ich ról klinicznych lub operacyjnych.
Środowiska natywne w chmurze usprawniają ten model dzięki scentralizowanym dostawcom tożsamości i mechanizmom uwierzytelniania opartym na tokenach, takim jak OAuth2. Zamiast utrzymywać oddzielne bazy danych logowania do systemów obrazowania i systemów szpitalnych, organizacje mogą skonsolidować zarządzanie dostępem. Przynosi to korzyści pod kątem audytów, jak również redukcji zjawiska niekontrolowanego namnażania poświadczeń.
Zintegrowane systemy stale wysyłają i odbierają ustrukturyzowane komunikaty HL7, metadane obrazowe oraz treści diagnostyczne. Wszystkie kanały komunikacyjne powinny być szyfrowane w transmisji za pomocą protokołów TLS. Archiwa obrazów przechowywane w infrastrukturze chmurowej wymagają również zastosowania szyfrowania w spoczynku (encryption at rest), aby zapobiec nieautoryzowanemu wyodrębnieniu danych, nawet w przypadku naruszenia zabezpieczeń pamięci masowej.
Szyfrowanie jest szczególnie ważne w rozproszonych sieciach medycznych, gdzie dostęp do badań obrazowych może być uzyskiwany zdalnie z różnych obszarów geograficznych.
Zarządzanie na szczeblu korporacyjnym wymaga całkowitej identyfikowalności tego, kto, kiedy i do jakich rekordów uzyskiwał dostęp. Zintegrowane środowiska PACS-HIS muszą rejestrować:
• Zdarzenia uwierzytelniania użytkowników
• Aktywność związaną z dostępem do badań
• Modyfikacje raportów
• Eksport lub pobieranie danych
Scentralizowane dzienniki audytu pomagają zacieśnić nadzór nad zgodnością i ułatwiają raportowanie regulacyjne. W wieloośrodkowych sieciach szpitali, scentralizowana infrastruktura audytowa pozwala również na monitorowanie przekrojowe między placówkami.
Organizacje ochrony zdrowia funkcjonują w wysoce regulowanym środowisku (np. HIPAA w Stanach Zjednoczonych i RODO w Unii Europejskiej). Zintegrowane systemy muszą zapewniać:
• Zasady minimalizacji danych
• Kontrolowany transgraniczny transfer danych
• Udokumentowane polityki dostępu
• Protokoły wykrywania naruszeń i powiadamiania o nich
Architektury Cloud PACS zazwyczaj oferują skuteczniejsze narzędzia zapewniające zgodność z przepisami niż starsze systemy on-premise, w tym zautomatyzowane monitorowanie, walidację kopii zapasowych oraz uporządkowane zasady retencji danych.
Integracja nie powinna osłabiać poziomu zgodności. Wręcz przeciwnie, jeśli jest właściwie zaprojektowana, powinna wzmacniać przejrzystość w zarządzaniu między systemami obrazowania i systemami administracyjnymi.
Poza techniczną interoperacyjnością i dostosowaniem do przepisów, integracja musi przynosić wymierne korzyści operacyjne i finansowe.
Decyzje w zakresie IT w służbie zdrowia wymagają coraz bardziej mierzalnych rezultatów. Zintegrowany PACS z HIS zapewnia wartość korporacyjną w kilku wymiarach.
Ręczne uzgadnianie danych między systemami obrazowania a rejestrami szpitalnymi jest czasochłonne i podatne na błędy. Automatyczna synchronizacja pomaga zmniejszyć liczbę powielających się badań, zminimalizować niespójności demograficzne i ułatwić zarządzanie zleceniami. Z biegiem czasu podnosi to efektywność personelu i obniża koszty związane z powtórnym wykonywaniem tych samych zadań.
Starsze środowiska często posiadają wiele integracji typu punkt-punkt, które muszą być stale monitorowane i aktualizowane. Oparte na chmurze warstwy integracyjne centralizują i standaryzują te interfejsy, odciążając tym samym działy IT.
Zamiast utrzymywać oddzielne oprogramowanie pośredniczące (middleware) dla każdego oddziału z osobna, sieci medyczne mogą zarządzać integracją z poziomu ujednoliconej warstwy architektonicznej.
W miarę jak sieci szpitalne rozrastają się lub przejmują nowe placówki, złożoność integracji tradycyjnie wzrasta. Infrastruktura natywnego w chmurze systemu PACS umożliwia podłączanie nowych oddziałów za pośrednictwem ustandaryzowanych punktów końcowych API (API endpoints), zamiast powielać całe stosy sprzętowe i interfejsy.
Pociąga to za sobą efekt w postaci drastycznego skrócenia czasu wdrożenia oraz obniżenia nakładów inwestycyjnych (CAPEX).
Zunifikowane listy robocze, zsynchronizowane dane pacjentów i usprawnione cykle odesłania raportów oznaczają krótsze czasy realizacji (turnaround times). Szybsze raportowanie diagnostyczne poprawia przepływ pacjentów i wzmacnia ogólną wydajność świadczenia opieki medycznej.
Zintegrowane środowiska chmurowe z redundancją obejmującą wiele regionów dają lepsze gwarancje bezawaryjnego działania. W sytuacjach awaryjnych informacje z badań obrazowych i usługi integracyjne pozostają dostępne. Planowanie ciągłości działania zyskuje wsparcie na poziomie infrastruktury, eliminując potrzebę ręcznego zarządzania procedurami awaryjnymi.
Z perspektywy całościowej, zintegrowane środowiska PACS-HIS przestają być generatorem kosztów IT, stając się katalizatorem wydajności w wymiarze klinicznym, operacyjnym i finansowym.
Zrozumienie nowoczesnych, zintegrowanych środowisk PACS-HIS wymaga wizualizacji zmiany architektonicznej, która zaszła w ciągu ostatniej dekady.
W starszych systemach integracja często wyglądała następująco:
HIS → Silnik interfejsów → PACS
RIS → Silnik interfejsów → PACS
Modalność → PACS
Przeglądarka → PACS
Wszystkie połączenia odbywały się z punktu do punktu. Każdy oddział posiadał własną infrastrukturę. Każda aktualizacja wiązała się z ryzykiem przerwania działania interfejsów.
Integracja natywna w chmurze oferuje bardziej scentralizowaną i zorientowaną na usługi architekturę.
Nowoczesny model integracji zazwyczaj składa się z:
• Systemu HIS/RIS przesyłającego komunikaty HL7 (ADT, ORM, ORU)
• Chmurowej warstwy integracyjnej, przetwarzającej i walidującej komunikaty
• Usług zarządzania tożsamością do synchronizacji kontekstu pacjenta
• Pamięci masowej Cloud PACS i koordynacji obrazów (Image Orchestration)
• Dostępu webowego do przeglądania obrazów za pośrednictwem API DICOMweb
• Uwierzytelniania z wykorzystaniem scentralizowanego dostawcy tożsamości
Zamiast mało elastycznych połączeń specyficznych dla danej lokalizacji, integracja staje się kontrolowaną warstwą usługową, którą można skalować na inne placówki.
 - Created by PostDICOM.jpg)
Integracja nie polega już tylko na łączeniu dwóch systemów. Chodzi o zbudowanie elastycznej cyfrowej podstawy, zdolnej do obsługi nowych technologii w sektorze opieki zdrowotnej.
Istnieje kilka strukturalnych trendów, które wpływają na kolejny etap rozwoju integracji systemów PACS z HIS.
Dostawcy oprogramowania dla służby zdrowia skłaniają się ku podejściu API-first. Zamiast budować monolityczne platformy, systemy komunikują się ze sobą za pomocą ustandaryzowanych interfejsów usługowych. Takie podejście łagodzi problem uzależnienia od jednego dostawcy (vendor lock-in) i zwiększa wieloplatformową interoperacyjność.
Natywne środowiska Cloud PACS świetnie wpisują się w ten model, co umożliwia aplikacjom zewnętrznym — na przykład platformom analitycznym czy portalom pacjenta — uzyskiwanie bezpiecznego dostępu do danych z badań obrazowych.
Narzędzia wykorzystujące sztuczną inteligencję opierają się na ujednoliconym, ustrukturyzowanym dostępie do zestawów danych obrazowych oraz odpowiadających im metadanych. Kiedy systemy PACS i HIS istnieją jako niezależne byty, wdrożenie AI wymaga tworzenia skomplikowanych potoków (pipelines) do ekstrakcji danych.
Zintegrowane architektury projektowane dla chmury znacznie ułatwiają ten proces. Badania obrazowe i dane pacjentów są dostępne za pośrednictwem bezpiecznych interfejsów API, co przyspiesza proces walidacji i wdrażania rozwiązań AI, eliminując potrzebę przebudowy infrastruktury.
Telemedycyna, zdalne opisywanie badań radiologicznych oraz współpraca transgraniczna stają się powszechnie akceptowanymi elementami świadczenia opieki zdrowotnej. Zintegrowany system Cloud PACS dba o to, by badania obrazowe i raporty były dostępne niezależnie od miejsca, w którym przebywa lekarz.
Elastyczność ta może mieć szczególne znaczenie dla wieloośrodkowych sieci medycznych i międzynarodowych środowisk wspierających diagnostykę.
Placówki ochrony zdrowia coraz częściej opracowują scentralizowane strategie zarządzania danymi. Zintegrowana infrastruktura wspiera budowę korporacyjnych jezior danych (Data Lakes) i środowisk analitycznych. System PACS przestaje być tylko wyizolowanym repozytorium obrazów, a staje się fragmentem szerzej zakrojonej architektury strategicznej.
System PACS (Picture Archiving and Communication System) zarządza przechowywaniem medycznych danych obrazowych, ich wyszukiwaniem oraz diagnostycznym przeglądaniem. Z kolei system HIS (Hospital Information System) służy do obsługi informacji o pacjentach – zajmuje się procesami administracyjnymi, medycznymi, dokumentacją kliniczną i rozliczeniową (np. przyjęciami, billingami) oraz notatkami sporządzanymi przez lekarzy. Integracja tych dwóch środowisk sprawia, że procesy opisywania badań współdziałają wewnątrz ogólnoszpitalnych kartotek i działań operacyjnych.
Standard HL7 dostarcza ustrukturyzowanych protokołów przesyłania komunikatów, dzięki którym systemy szpitalne mogą wymieniać się danymi demograficznymi, zleceniami obrazowania i wynikami diagnostycznymi. Komunikaty ADT służą do synchronizacji tożsamości pacjenta, ORM — do przesyłania zleceń badań, natomiast ORU — do odsyłania gotowych opisów z badania. Te formaty pozwalają na osadzenie systemu PACS w szerszym ekosystemie funkcjonowania szpitala.
Tak. Nowoczesne platformy Cloud PACS wykorzystują architekturę API-first i ustandaryzowane protokoły (HL7, DICOMweb, FHIR). Daje to możliwość integracji z wdrożonymi już systemami HIS, RIS i EHR bez konieczności kosztownej i pełnej wymiany aktualnej infrastruktury sprzętowej.
Prawidłowo zaprojektowane zintegrowane środowiska zapewniają wyższy poziom bezpieczeństwa za sprawą scentralizowanego zarządzania tożsamością użytkowników, szyfrowania transmisji danych, dzienników audytów (audit logging) i kontroli dostępu opartej na rolach (RBAC). Modele oparte na chmurze nierzadko tworzą ramy znacznie skuteczniejsze od dawnych metod integracji on-premise.
Wieloośrodkowe placówki potrzebują ustandaryzowanego sposobu identyfikacji pacjentów wraz z powtarzalnymi procesami oraz spójnego zarządzania odgórnego. Środowiska chmurowe Cloud PACS redukują konieczność powielania infrastruktury IT i powodują, że medyczne dane obrazowe stają się dostępne z różnych lokalizacji bez spadku wydajności i bez łamania wymagań certyfikacyjnych czy regulacyjnych.