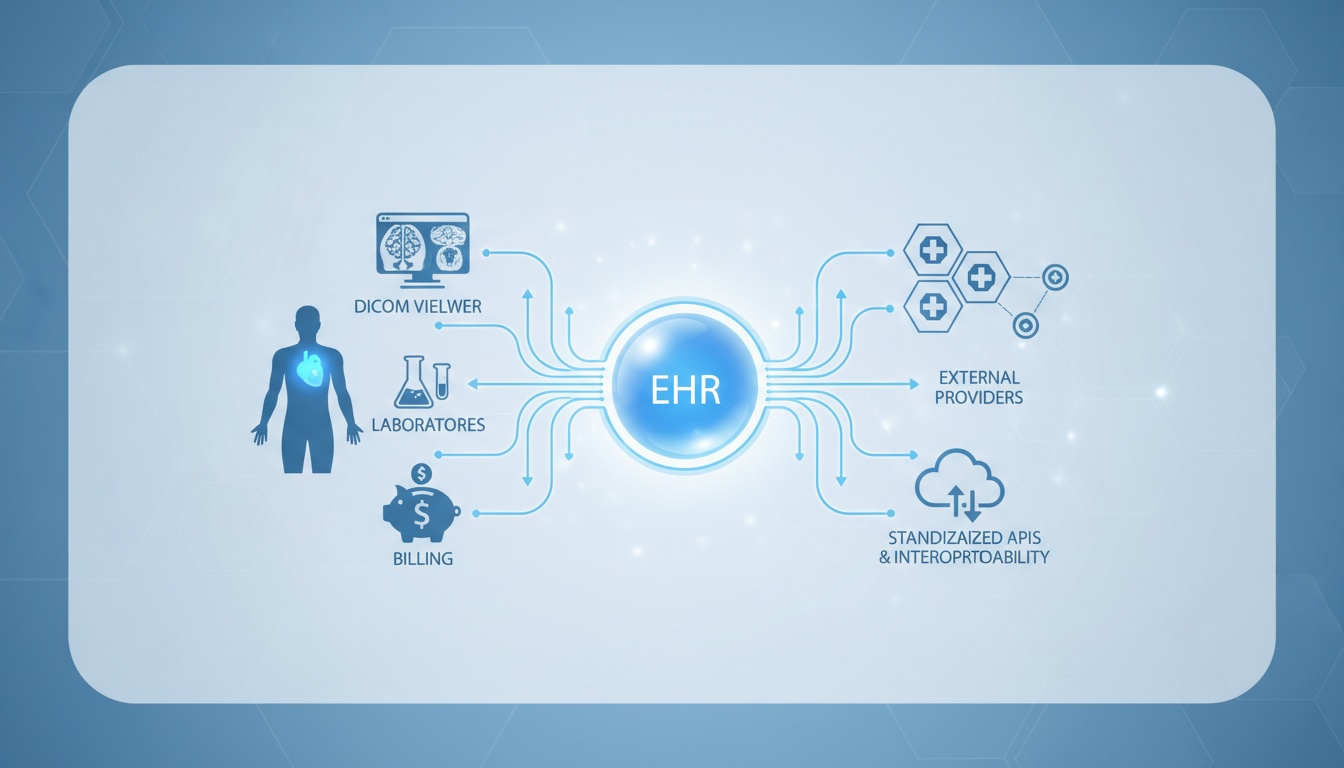
Användningen av elektroniska patientjournaler (EHR-system) är inte längre en lyx i den moderna sjukvården. De utgör ryggraden för operativ framgång inom klinisk dokumentation, patientkoordinering, fakturering, efterlevnad och i allt högre grad, interoperabilitet. De flesta diskussioner om EHR handlar om dess för- och nackdelar, men det krävs mer strategisk analys av hur ett EHR kan integreras med andra kliniska teknologier genom standardiserade API:er och strukturer för interoperabilitet.
Ett EHR-system är inte bara ett verktyg för effektiv dokumentation, utan har en enorm potential att delas, tolkas och synkroniseras med andra bildsystem, laboratorier, faktureringssajter och externa vårdgivare; detta är ett av de mest verkliga värdena i en digital strategi inom sjukvården när man ser det långsiktigt.
Denna artikel fokuserar på de operativa fördelarna och nackdelarna med EHR-system – och diskuterar vikten av standarder för interoperabilitet, som HL7, FHIR och DICOM, för att möjliggöra en hållbar IT-arkitektur inom sjukvården.
• EHR-system förbättrar effektiviteten i dokumentation, tillgängligheten av patientdata och klinisk samordning, men kostnaderna för implementering och störningar i arbetsflödet är betydande problem.
• Förmågan till interoperabilitet är viktigare för det långsiktiga värdet av ett EHR än enbart dokumentationsfunktioner.
• Integrationsmisslyckanden orsakas vanligtvis av inlåsningseffekter (vendor lock-in) och begränsad åtkomst till API:er.
• HL7, FHIR och DICOM är bland de standarder som avgör om ett EHR kan användas effektivt för att utbyta strukturerad klinisk data och bilddata.
• Den nuvarande vårdinfrastrukturen rör sig mot API-integration snarare än traditionella gränssnittsmotorer.
• De utvärderingar som görs av EHR-plattformar bör fastställa integrationsberedskap och användbarhet, såväl som kostnader.
Ett EHR-system är en elektronisk plattform utvecklad för att lagra och hantera patienthälsoinformation inom vården. I motsats till traditionella EMR (elektroniska medicinska journaler), som vanligtvis är begränsade till en enskild vårdgivares register, är EHR-system utformade för att hjälpa till att dela data över organisationer.
Funktionella moduler består vanligtvis av:
• Klinisk dokumentation
• Orderhantering (CPOE)
• Hantering av laboratorie- och bildresultat.
• E-förskrivning
• Integration av fakturering och intäktscykel.
• Patientportaler
• Rapportering och analys
Tekniskt sett är avancerade EHR-enheter centraliserade datalager som är tillgängliga via API:er och meddelandestandarder. Frågan är inte om EHR lagrar data effektivt eller inte – det är om den datan kan överföras mellan systemen på ett sömlöst, strukturerat och standardiserat sätt.
Elektroniska journaler minimerar användningen av papperssystem och gör det möjligt för vårdgivare att omedelbart få tillgång till patienthistorik, diagnostiska resultat och tidigare besök. Detta hjälper till att eliminera överlappande tester och underlättar kliniska bedömningar.
Integrerade journaler, elektroniska recept och fakturering minimerar arbetsbelastningen och den administrativa overheaden. Dokumenterad kod är också bättre för att öka noggrannheten.
Moderna EHR-system organiserar patientdata i datorläsbara format. Detta möjliggör:
• Kvalitetsrapportering
• Klinisk analys
• Utbyte av folkhälsodata
• AI-assisterad diagnostik
Strukturerad data blir exponentiellt värdefull för interoperabilitet med andra system.
Åtkomstkontroller, kryptering och loggposter möjliggör regelefterlevnad och minskar juridiska risker. Väl konfigurerade EHR-system ökar ansvarsskyldigheten och spårbarheten.
Införandet av EHR är förknippat med mätbara utmaningar, även om dess fördelar är uppenbara.
Implementeringskostnaden består av:
• Licensavgifter
• Hårdvaruuppgraderingar
• Utbildningsprogram
• Omdesign av arbetsflöden
• Löpande IT-underhåll
Integrationskostnader – särskilt när det gäller bildsystem eller programvara från tredje part – kan vara högre än vad som initialt uppskattats.
I implementeringsstadier tenderar produktiviteten att minska. Personalen behöver också utbildas, och motstånd mot förändringar kan påverka moral och produktivitet.
Vissa EHR-leverantörer är leverantörer med slutna ekosystem som inte tillåter flexibilitet för extern integration. Långsiktig skalbarhet kan begränsas av ett proprietärt API eller brist på ramverk för interoperabilitet.
Processen att byta från gamla system kan inkludera:
• Utmaningar med datamappning
• Förlust av strukturell konsekvens.
• Risk för driftstopp
• Valideringskrav
Dessa svårigheter understryker vikten av att överväga förmågan till interoperabilitet när man väljer leverantör.
Interoperabilitet definierar hur ett EHR kan användas som en nätverksbaserad enhet.
1. Grundläggande interoperabilitet: Grundläggande dataöverföring som inte tolkas.
2. Strukturell interoperabilitet: Data i ett standardiserat format för att bibehålla struktur (t.ex. HL7-meddelanden).
3. Semantisk interoperabilitet: System tolkar och förstår utbytt data (t.ex. standardiserad terminologi).
Verklig effektivitet inom vården kräver alla tre nivåerna.
Ett meddelandeprotokoll som används flitigt för överföring av klinisk data, såsom inskrivnings-, utskrivnings- och beställningsmeddelanden mellan system.
En öppen källkods-, REST-baserad API-standard som syftar till webbvänlig vårdintegration. Med hjälp av standardiserade FHIR-resurser (såsom):
• Patient
• Observation
• DiagnosticReport (Diagnostisk rapport)
• ImagingStudy (Bildstudie)
FHIR stöder komplex integration betydligt bättre än äldre HL7-meddelanden.
DICOM styr informationsutbytet för medicinsk bildhantering. DICOMweb möjliggör webbåtkomst och integration av bildfunktioner i EHR genom att utöka DICOM mot RESTful API:er.
Bildintegration är en av de mest komplicerade interoperabilitetssituationerna inom vård-IT.
 - Created by PostDICOM.png)
1. Inom EHR gör en läkare en bildbeställning.
2. Beställningen skickas till bildsystemet via HL7.
3. PACS-bildstudien utförs och lagras.
4. Radiologirapporten skickas tillbaka via resursen FHIR DiagnosticReport.
5. Resursen ImagingStudy kopplas till DICOMweb-visaren inom EHR.
Klinisk dokumentation och bildtolkning integreras i detta arbetsflöde.
| Funktion | Äldre HL7-gränssnitt | FHIR API-integration |
| Realtidsåtkomst | Begränsad | Ja |
| Webb-baserad arkitektur | Nej | Ja |
| Skalbarhet | Måttlig | Hög |
| Molnkompatibilitet | Begränsad | Hög |
| Inbäddning av tredjepartsappar | Sällsynt | Stöds |
Moderna sjukvårdssystem prioriterar i allt högre grad API-drivna arkitekturer för skalbarhet och flexibilitet.
Interoperabilitet minskar inte säkerheten – det möjliggör kraftfullare administration.
Nya integrationsmodeller inkluderar:
• OAuth2-autentisering
• SMART-on-FHIR auktoriseringslager.
• TLS-kryptering
• Rollbaserad åtkomstkontroll (RBAC)
• Omfattande auditloggar
Säkerhetskonceptet måste utformas parallellt med interoperabilitet, snarare än att behandlas som ett sekundärt koncept.
Vårdorganisationer bör fråga leverantörer:
• Har systemet ett komplett FHIR API?
• Stöder det bildintegration med DICOMweb?
• Inbäddning av säkra tredjepartsapplikationer?
• Vilka är API-hastighetsgränserna (rate limits)?
• Hur sker avstämning av patientidentitet?
• Har det offentligt tillgänglig dokumentation?
Sådana frågor skiljer en skalbar struktur från en sluten struktur.
PostDICOMs arkitektur är förväntad att fungera i interoperabla miljöer. Den underlättar:
• Oavbruten tillgång till bildstudier i EHR.
• Integration av rapporter i strukturen.
• Interoperabilitet i arbetsflödeskontinuitet.
• Flexibilitet vid neutral distribution av leverantörer.
Istället för att ersätta EHR-system, förbättrar interoperabel bildinfrastruktur det kliniska värdet av EHR-system.
EHR-systemen erbjuder betydande kliniska och operativa fördelar. Men deras långsiktiga värde baseras inte på dokumentationsfunktioner utan på integrationsförmåga.
Vårdorganisationer som överväger EHR-system måste fokusera på interoperabilitet, API-möjligheter och efterlevnad av standarder för att uppnå hållbar expansion, förbättrad vårdsamordning och en infrastruktur som kan stödja administrativ tillväxt.
En datasilo är ett EHR som inte kan integreras nära. Ett interoperabelt EHR är en strategisk resurs.
1) Vad är den största nackdelen med EHR-system?
Den totala ägandekostnaden, inte nödvändigtvis licensiering, utan implementering, utbildning, störning av arbetsflödet, uppgraderingar och underhåll av IT-anläggningen, är ofta den största nackdelen. Mottagningar tenderar att underskatta kostnaden för integration och datamigrering, särskilt när man kopplar EHR till bildhantering, labb och faktureringssystem.
2) Varför är interoperabilitet viktigt i EHR-system?
Det är tack vare interoperabilitet som ett EHR inte förvandlas till en datasilo. Genom att ha system som kan dela data tillförlitligt får kliniker större tillgång till komplett patienthistorik över vårdgivare, avdelningar och verktyg (inklusive bildhantering). Detta förbättrar samordningen, minimerar överflödiga tester och hjälper till med kontinuitet i vården.
3) Vad orsakar interoperabilitetsproblem mellan EHR-system?
De typiska orsakerna är leverantörsspecifika datamodeller, brist på API-täckning, ofullständig täckning av standarder, inkonsekvent kodning av terminologi och dålig matchning av identitet mellan system. Även om det är möjligt att dela data, kanske den inte förstås tillförlitligt om den inte är semantiskt interoperabel.
4) Hur integreras EHR-system med PACS och plattformar för medicinsk bildhantering?
Att integrera kombinationen av arbetsflöden för beställningar och resultat med bildåtkomst kallas vanligtvis integration. Beställningar kan vidarebefordras via meddelanden (t.ex. HL7), och formell klinisk information kan delas via API:er (t.ex. FHIR). Åtkomst till bilder kan tillhandahållas som en inbäddad visare och protokoll för bildgränssnitt (t.ex. DICOM/DICOMweb), beroende på plattformen.
5) Krävs FHIR för EHR-integration?
FHIR är inte längre universellt obligatoriskt, men det har blivit en mycket populär standard för vårdintegration på grund av dess webb-baserade, API-fokuserade natur. Bra system för FHIR-integrationsstöd tenderar att vara enklare att bygga, underhålla och skala än vad äldre, gränssnittstunga system tenderade att vara.
6) Vad bör en mottagning kontrollera innan de väljer ett EHR för att undvika integrationsproblem?
De viktiga kontrollerna här är om leverantören följer relevanta standarder för interoperabilitet, om de erbjuder användbar API-dokumentation, om de erbjuder stabil versionshantering och hastighetsbegränsningar, om de tillhandahåller säker auktorisering (där så är tillämpligt: OAuth2/SMART-mönster) och förmågan att integrera med bildarbetsflöden på ett sådant sätt att kliniker inte behöver byta system för att få tillgång till studier och rapporter.


|
Cloud PACS och Online DICOM-visareLadda upp DICOM-bilder och kliniska dokument till PostDICOM-servrar. Lagra, visa, samarbeta och dela dina medicinska bildfiler. |