Strålbehandling är ett av de mest effektiva verktygen i kampen mot cancer. Den bygger på exakt leverans av högenergistrålning för att krympa eller förstöra tumörer samtidigt som omgivande frisk vävnad skonas. Men nyckelordet här är precision. Utan exakt precision riskerar strålbehandling att skada vitala strukturer eller misslyckas med att målsöka maligna celler effektivt. Den precisionsnivån sker inte av en slump – den börjar med bildtagning.
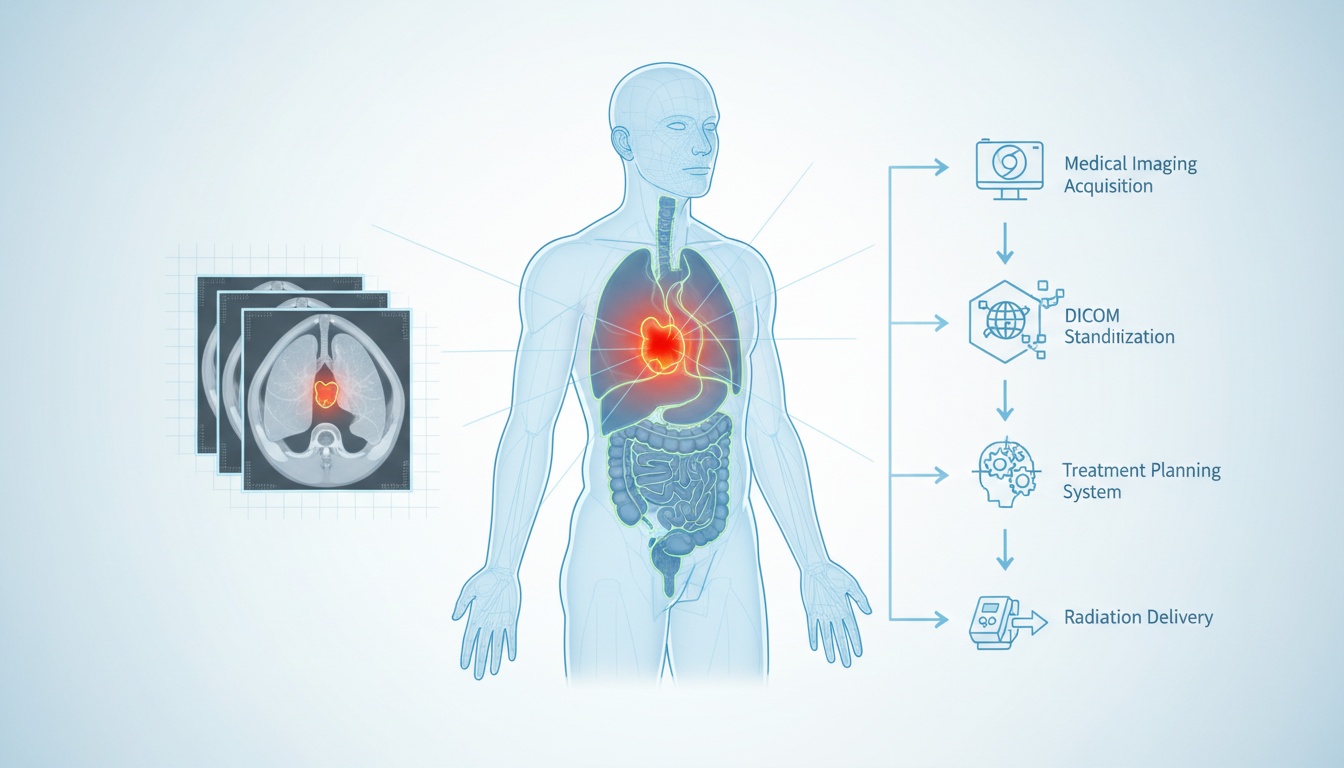
Medicinsk bildbehandling är ryggraden i planeringen av strålbehandling. Det gör det möjligt för strålningsonkologer och sjukhusfysiker att visualisera tumören, omgivande organ och vävnadstäthet för att skräddarsy en unik behandlingsplan för varje patient. Det är här DICOM (Digital Imaging and Communications in Medicine) kommer in i bilden. DICOM-bilder standardiserar hur skanningar fångas, lagras, överförs och visas, vilket säkerställer konsekvens över enheter och system.
I den här artikeln förklarar vi hur bildtagning stöder planering av strålbehandling, hur DICOM-bilder fungerar i detta sammanhang och hur strålningskartläggning säkerställer säker och effektiv behandling. Oavsett om du är student, medicinsk personal eller någon som utforskar radiologiplattformar, kommer du att få en djupare förståelse för hur bilder av strålbehandling översätts till framgångsrika resultat.
Bildtagningsprocessen är grundläggande för strålbehandling. Innan några strålar riktas mot kroppen måste kliniker lokalisera tumören och identifiera närliggande friska vävnader som behöver skyddas. Detta görs genom en simuleringssession, vanligtvis med en CT-skanning, som skapar en detaljerad 3D-modell av patientens anatomi.
CT-skanningar anses vara guldstandarden för planering av strålbehandling på grund av deras utmärkta rumsliga upplösning och förmåga att kvantifiera vävnadstäthet. MRI används ofta tillsammans med CT för bättre visualisering av mjukvävnad, särskilt i fall med hjärna, ryggmärg eller bäcken. PET-skanningar kan också införlivas för att markera metaboliskt aktiva regioner i en tumör, vilket ger ytterligare insikter i tumörbiologin.
Dessa bildmodaliteter genererar tvärsnittsbilder av kroppen som, när de sammanställs, bildar en omfattande anatomisk karta. Dessa kartor hjälper kliniker att identifiera bruttotumörvolymen (GTV), den kliniska målvolymen (CTV) och den planerade målvolymen (PTV), där var och en representerar en avgörande komponent för att definiera var och hur strålningen ska levereras.
När patienter letar efter bilder av strålbehandling vill de ofta förstå hur maskinerna ser ut eller vad processen innebär. De mer kritiska bilderna är dock de som fångas internt – de diagnostiska och planeringsskanningarna som möjliggör exakt och säker behandling.
DICOM är ett universellt format som används för att hantera, lagra, skriva ut och överföra information inom medicinsk bildbehandling. Det omfattar både ett filformat och ett kommunikationsprotokoll. DICOM introducerades i början av 1990-talet och har blivit branschstandard för radiologisk bildbehandling och används allmänt på sjukhus och kliniker världen över.
I samband med strålbehandling går DICOM längre än att bara lagra CT- eller MRI-bilder. Det inkluderar specialiserade tillägg som kallas DICOM RT-objekt. Dessa inkluderar:
• Rtstruct: Definierar strukturuppsättningarna, såsom tumörer och riskorgan.
• Rtplan: Innehåller de tekniska detaljerna om hur strålningen ska levereras.
• Rtdose: Innehåller den beräknade dosfördelningen över behandlingsområdet.
• Rtimage: Fångar verifieringsbilder tagna under behandlingen.
DICOM-bilder gör det möjligt för flera system – skannrar, behandlingsplaneringsprogram och strålningsmaskiner – att kommunicera sömlöst. En skanning som tagits på en CT-maskin kan överföras till planeringsprogramvara där konturer ritas, dosberäkningar utförs och den slutliga planen exporteras till en linjäraccelerator för leverans.
Dessa bilder och tillhörande metadata säkerställer att patienten får rätt dos, till rätt område, med millimeternoggrannhet. De möjliggör också arkivering och granskning av behandlingsdata, vilket är avgörande för kvalitetssäkring och långsiktig uppföljning.
Planeringsprocessen för strålbehandling är en mycket samordnad sekvens av steg som involverar radiologer, strålningsonkologer, sjukhusfysiker och dosplanerare. Det börjar med simuleringsfasen. Under denna fas positioneras patienten exakt som de kommer att vara under den faktiska behandlingen, och fixeringsanordningar kan användas för att säkerställa reproducerbarhet. En CT-skanning utförs sedan i denna uppställning.
När skanningen har förvärvats sparas den i DICOM-format och importeras till programvara för behandlingsplanering. Här identifierar och markerar det medicinska teamet tumören och angränsande riskorgan. Detta steg kallas konturering, och det är kritiskt viktigt. Även några millimeters avvikelse kan innebära skillnaden mellan att målsöka tumören effektivt eller skada frisk vävnad.
Med strukturerna definierade börjar sjukhusfysikern eller dosplaneraren med dosplaneringen. Målet är att maximera strålningsdosen till tumören samtidigt som exponeringen av normal vävnad minimeras. Avancerade algoritmer beräknar det optimala arrangemanget av strålningsstrålar för att uppnå denna balans. Dessa parametrar sparas sedan som en DICOM RTPLAN.
Den beräknade dosfördelningen lagras som en DICOM RTDOSE-fil, som ger en 3D-karta som visar hur strålning kommer att deponeras i hela kroppen. Strålningsonkologen granskar och godkänner denna information innan den skickas till behandlingsmaskinen.
DICOM RTIMAGE-filer kan genereras under den faktiska behandlingen för att verifiera patientens positionering och säkerställa att strålningen levereras som planerat. Detta verifieringssteg är avgörande för att upprätthålla behandlingsnoggrannheten över flera sessioner.
Strålningskartläggning avser visualisering av hur strålningsdosen fördelas i patientens kropp. Detta är kritiskt för att säkerställa att den föreskrivna dosen når tumören samtidigt som exponeringen av omgivande vävnader begränsas.
Behandlingsplaneringssystem kan simulera hur strålning kommer att bete sig när den passerar genom olika vävnader med hjälp av data från CT- och MRI-skanningar. Dessa simuleringar tar hänsyn till strålens fysikaliska egenskaper och patientens anatomi.
Resultatet är en 3D-dosfördelning, ofta visualiserad genom färgkodade isodoslinjer. Dessa linjer representerar områden som får specifika procentandelar av den föreskrivna dosen. Till exempel bör 100% isodoslinjen idealiskt omfatta tumörvolymen, medan lägre procentsatser kan sprida sig till angränsande områden.
DICOM RTDOSE-filer innehåller denna kartläggningsinformation. När de visas i en DICOM-visare som PostDICOM kan kliniker undersöka varje snitt, rotera modellen och utvärdera dostäckningen från flera vinklar. Detta säkerställer att behandlingsplanen uppfyller de kliniska målen innan den verkställs.
Bilder av strålbehandling fokuserar ofta på maskiner eller behandlingsrum, men strålningskartläggning erbjuder en djupare bild – en som visar de osynliga linjerna som vägleder livräddande behandling.
 - Created by PostDICOM.jpg)
Användningen av DICOM vid strålbehandling medför många fördelar som direkt påverkar patientsäkerhet, behandlingseffektivitet och operativ effektivitet.
Först och främst säkerställer DICOM interoperabilitet. Oavsett vilken skanner som används eller vilken planeringsprogramvara som implementeras, så länge alla system stöder DICOM, kan data flöda sömlöst. Detta gör det möjligt för institutioner att blanda och matcha utrustning utan att kompromissa med arbetsflödets integritet.
För det andra möjliggör DICOM standardiserad dokumentation och lagring. Behandlingsplaner, bilder och doskartor kan arkiveras för framtida referens, vilket gör det möjligt för kliniker att granska och jämföra tidigare terapier om cancern återkommer. Dessa historiska data är ovärderliga vid långsiktig cancerhantering.
Dessutom möjliggör DICOM-baserade system samarbete på distans. En radiolog i en stad kan konturera strukturer, medan en fysiker i en annan kan planera dosen, allt med hjälp av delade DICOM-filer. Detta är särskilt fördelaktigt i multidisciplinära tumörronder och vårdmiljöer med begränsad expertis på plats.
Plattformar som PostDICOM tar dessa fördelar ett steg längre genom att erbjuda molnbaserad DICOM-visning och samarbetsverktyg. Med PostDICOM kan vårdteam ladda upp, visa, kommentera och dela filer för strålbehandling i realtid. Detta innebär snabbare handläggningstider, färre fel och en mer strömlinjeformad patientvårdsprocess.
Strålbehandling är en kraftfull behandlingsmetod, men dess framgång hänger på noggrannhet och omsorgsfull planering. Från den inledande CT- eller MRI-skanningen till de komplexa algoritmerna som definierar dosleveransen, förlitar sig varje steg på exakta bilddata. DICOM gör denna precision möjlig. Det kopplar samman maskiner, professionella och arbetsflöden till ett sammanhängande system som prioriterar patientsäkerhet och behandlingseffektivitet.
Att förstå hur strålningsplanering fungerar med DICOM-bilder är väsentligt för alla som är involverade i onkologi eller radiologi. Det avmystifierar arbetet bakom kulisserna som förvandlar abstrakta skanningar till handlingsbara behandlingsplaner.
Oavsett om du är en professionell som utforskar avancerade verktyg eller en institution som söker ett bättre sätt att hantera medicinsk bildbehandling, erbjuder PostDICOM en robust lösning. Prova en gratis provperiod av PostDICOM idag och upplev framtiden för molnbaserad strålbehandlingsplanering och bildbehandling.


|
Cloud PACS och Online DICOM-visareLadda upp DICOM-bilder och kliniska dokument till PostDICOM-servrar. Lagra, visa, samarbeta och dela dina medicinska bildfiler. |