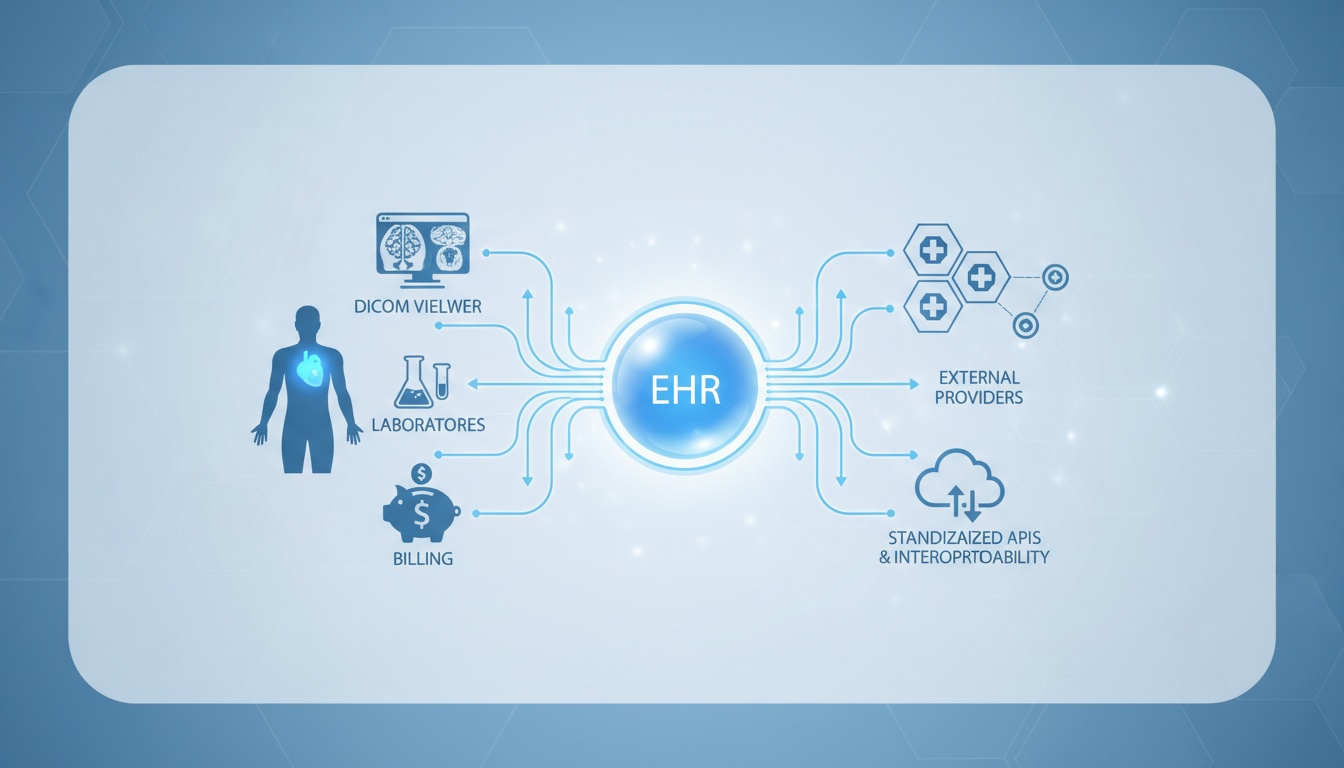
L'uso dei sistemi di Cartelle Cliniche Elettroniche (EHR) non è più un lusso nella fornitura di cure mediche contemporanee. Essi costituiscono la spina dorsale del successo operativo della documentazione clinica, del coordinamento dei pazienti, della fatturazione, della conformità e, sempre più, dell'interoperabilità. La maggior parte dei dibattiti sugli EHR si concentra sui pro e i contro, ma esiste un'analisi più strategica su come un EHR possa essere integrato con altre tecnologie cliniche tramite API standardizzate e strutture di interoperabilità.
Il sistema EHR non è solo uno strumento di efficienza della documentazione, ma ha un enorme potenziale per essere condiviso, interpretato e sincronizzato con altri sistemi di imaging, laboratori, siti di fatturazione e fornitori esterni; questo è uno dei valori più reali di una strategia digitale all'interno dell'ambiente sanitario se considerata a lungo termine.
Questo articolo si concentra sui vantaggi e svantaggi operativi dei sistemi EHR - e discute l'importanza di standard di interoperabilità, come HL7, FHIR e DICOM, nell'abilitare un'architettura IT sanitaria sostenibile.
• I sistemi EHR migliorano l'efficienza della documentazione, la disponibilità dei dati dei pazienti e il coordinamento clinico, ma i costi di implementazione e il disorientamento del flusso di lavoro sono problemi significativi.
• La capacità di interoperabilità è più importante per il valore a lungo termine di un EHR rispetto alle sole funzionalità di documentazione.
• I fallimenti nell'integrazione sono solitamente causati dalla dipendenza dal fornitore (vendor lock-in) e dall'accesso limitato alle API.
• HL7, FHIR e DICOM sono tra gli standard che determinano se un EHR può essere utilizzato efficacemente per scambiare dati clinici strutturati e di imaging.
• L'attuale infrastruttura sanitaria si sta muovendo verso l'integrazione API piuttosto che verso i motori di interfaccia tradizionali.
• Le pratiche condotte per valutare le piattaforme EHR dovrebbero determinare la prontezza integrativa e l'usabilità, oltre ai costi.
Un sistema EHR è una piattaforma elettronica sviluppata per archiviare e gestire le informazioni sanitarie dei pazienti all'interno del contesto di cura. A differenza dei tradizionali EMR (Cartelle Mediche Elettroniche), che sono solitamente limitati ai record di un singolo fornitore, i sistemi EHR sono progettati per aiutare a condividere i dati tra le organizzazioni.
I moduli funzionali consistono solitamente in:
• Documentazione Clinica
• Inserimento Ordini (CPOE)
• Gestione dei Risultati di Laboratorio e Imaging.
• Prescrizione Elettronica
• Integrazione della Fatturazione e del Ciclo delle Entrate.
• Portali Pazienti
• Reportistica e Analisi
Tecnicamente, i dispositivi EHR avanzati sono archivi di dati centralizzati accessibili tramite API e standard di messaggistica. Se l'EHR archivi i dati in modo efficace o meno non è una questione di architettura - è se tali dati possono essere trasferiti tra i sistemi in modo fluido, strutturato e standardizzato.
Le cartelle elettroniche riducono al minimo l'uso di sistemi cartacei e consentono ai fornitori di ottenere istantaneamente la storia del paziente, i risultati diagnostici e gli incontri passati. Questo aiuta a eliminare la sovrapposizione dei test e facilita il giudizio clinico.
Le cartelle cliniche integrate, le prescrizioni elettroniche e la fatturazione minimizzeranno il carico di lavoro e le spese amministrative. Il codice documentato è anche migliore nel migliorare l'accuratezza.
Gli EHR contemporanei organizzano i dati dei pazienti in formati leggibili dal computer. Questo consente:
• Reportistica di Qualità
• Analisi Clinica
• Scambio di Dati di Sanità Pubblica
• Diagnostica Assistita da IA
I dati strutturati sarebbero esponenzialmente preziosi per l'interoperabilità con altri sistemi.
I controlli di accesso, la crittografia e i record di audit consentono la conformità normativa e riducono il rischio legale. I sistemi EHR ben configurati aumentano la responsabilità e la tracciabilità.
L'adozione dell'EHR è associata a sfide misurabili, anche se i suoi vantaggi sono evidenti.
Il costo di implementazione consisterà in:
• Commissioni di Licenza
• Aggiornamenti Hardware
• Programmi di Formazione
• Riprogettazione del Flusso di Lavoro
• Manutenzione IT Continua
I costi di integrazione - specialmente se relativi a sistemi di imaging o software di terze parti - possono essere superiori a quanto stimato inizialmente.
Nelle fasi di implementazione, la produttività tende a ridursi. I dipendenti devono anche essere formati e la resistenza al cambiamento può influire sul morale e sulla produttività.
Altri fornitori di EHR sono fornitori a ecosistema chiuso che non consentono la flessibilità dell'integrazione esterna. La scalabilità a lungo termine può essere limitata da un'API proprietaria o dalla mancanza di un quadro di interoperabilità.
Il processo di passaggio dai sistemi legacy può includere:
• Sfide di Mappatura dei Dati
• Perdita di Coerenza Strutturale.
• Rischio di Tempi di Inattività
• Requisiti di Convalida
Queste difficoltà sottolineano l'importanza di considerare la capacità di interoperabilità quando si tratta di selezionare un fornitore.
L'interoperabilità definisce come un EHR può essere utilizzato come entità basata sulla rete.
1. Interoperabilità Fondamentale: Trasferimento di dati di base non interpretati.
2. Interoperabilità Strutturale: Dati in un formato standardizzato, per mantenere la struttura (es. messaggistica HL7).
3. Interoperabilità Semantica: I sistemi danno un senso ai dati scambiati (es. terminologia standardizzata).
La vera efficienza nella sanità comporta i tre livelli.
Protocollo di messaggistica ampiamente utilizzato per la trasmissione di dati clinici, come messaggi di ammissione, dimissione e ordine, tra i sistemi.
Uno standard API open-source, basato su REST, mirato all'integrazione sanitaria web-friendly. Con l'aiuto delle risorse standardizzate FHIR (come):
• Patient (Paziente)
• Observation (Osservazione)
• DiagnosticReport (Referto Diagnostico)
• ImagingStudy (Studio di Imaging)
FHIR supporta l'integrazione complessa rispetto alla messaggistica HL7 legacy con un ampio margine.
DICOM controlla lo scambio di informazioni di imaging medico. DICOMweb consente l'accesso web e l'integrazione delle capacità di imaging agli EHR estendendo DICOM verso API RESTful.
L'integrazione dell'imaging è una delle situazioni di interoperabilità più complicate nell'IT sanitario.
 - Created by PostDICOM.png)
1. All'interno dell'EHR, un medico effettua un ordine di imaging.
2. Ordine inviato al sistema di imaging tramite HL7.
3. Studio di imaging PACS eseguito e mantenuto.
4. Il referto radiologico è stato rispedito tramite la risorsa DiagnosticReport di FHIR.
5. La risorsa ImagingStudy sarà collegata al visualizzatore DICOMweb all'interno dell'EHR.
La documentazione clinica e l'interpretazione delle immagini sono integrate in questo flusso di lavoro.
| Funzionalità | Interfaccia HL7 Legacy | Integrazione API FHIR |
| Accesso in tempo reale | Limitato | Sì |
| Architettura nativa web | No | Sì |
| Scalabilità | Moderata | Alta |
| Compatibilità Cloud | Limitata | Alta |
| Incorporamento app di terze parti | Raro | Supportato |
I moderni sistemi sanitari privilegiano sempre più le architetture guidate da API per scalabilità e flessibilità.
L'interoperabilità non riduce la sicurezza - consente un'amministrazione più potente.
I nuovi modelli di integrazione includono:
• Autenticazione OAuth2
• Strati di Autorizzazione SMART-on-FHIR.
• Crittografia TLS
• Controllo degli Accessi Basato sui Ruoli (RBAC)
• Log di Audit Completi
Il concetto di sicurezza deve essere progettato insieme all'interoperabilità, piuttosto che trattato come un concetto secondario.
Le organizzazioni sanitarie dovrebbero chiedere ai fornitori:
• Il sistema dispone di un'API FHIR completa?
• Supporta l'integrazione dell'imaging con DICOMweb?
• È possibile incorporare applicazioni sicure di terze parti?
• Quali sono i limiti di velocità delle API?
• Qual è la riconciliazione dell'identità del paziente?
• Dispone di documentazione pubblicamente disponibile?
Tali domande differenziano una struttura scalabile da una struttura chiusa.
L'architettura di PostDICOM è prevista per operare in ambienti interoperabili. Facilita:
• Accesso ininterrotto agli studi di imaging negli EHR.
• Integrazione dei referti nella struttura.
• Interoperabilità nella continuità del flusso di lavoro.
• Flessibilità nell'implementazione neutrale da parte dei fornitori.
Invece di sostituire i sistemi EHR, l'infrastruttura di imaging interoperabile migliora il valore clinico dei sistemi EHR.
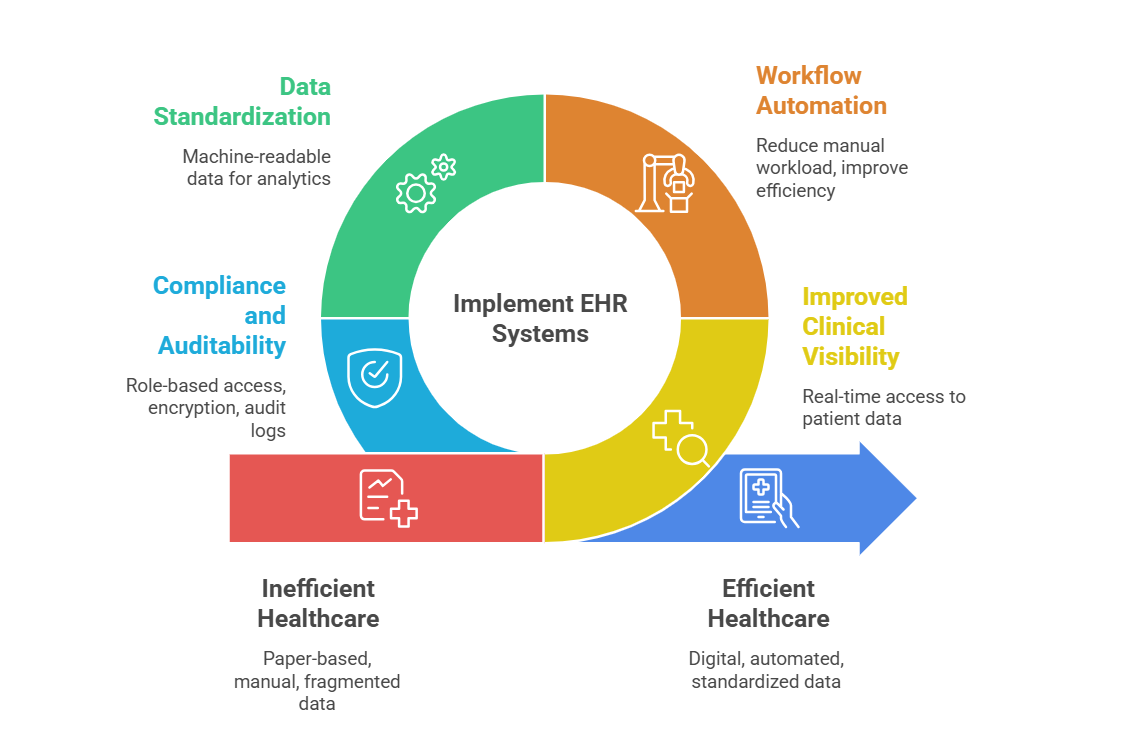
I sistemi EHR presentano significativi vantaggi clinici e operativi. Ma il loro valore a lungo termine non si basa sulle funzionalità di documentazione ma sulla capacità di integrazione.
Le organizzazioni sanitarie che considerano i sistemi EHR devono concentrarsi sull'interoperabilità, sulle opportunità API e sull'adesione agli standard per ottenere un'espansione sostenibile, un migliore coordinamento delle cure e un'infrastruttura in grado di supportare la crescita professionale.
Un silo digitale è un EHR che non può essere strettamente integrato. Un EHR interoperabile è una risorsa strategica.
1) Qual è il più grande svantaggio dei sistemi EHR?
Il costo totale di proprietà, non necessariamente la licenza, ma l'implementazione, la formazione, l'interruzione del flusso di lavoro, gli aggiornamenti e la manutenzione della struttura IT, è spesso il più grande svantaggio. Gli studi tendono a sottostimare il costo dell'integrazione e della migrazione dei dati, in particolare quando si collega l'EHR a sistemi di imaging, laboratorio e fatturazione.
2) Perché l'interoperabilità è importante nei sistemi EHR?
È grazie all'interoperabilità che un EHR non si trasforma in un silo di dati. Avendo sistemi in grado di condividere i dati con affidabilità, i medici avranno una maggiore disponibilità per completare la storia del paziente attraverso i fornitori, i dipartimenti e gli strumenti (incluso l'imaging). Questo migliora il coordinamento, riduce al minimo i test ridondanti e aiuta nella continuità delle cure.
3) Cosa causa problemi di interoperabilità tra i sistemi EHR?
Le ragioni tipiche sono il modello di dati specifico del fornitore, una mancanza di copertura API, una copertura incompleta degli standard, una codifica incoerente della terminologia e una scarsa corrispondenza dell'identità da sistema a sistema. Sebbene sia possibile condividere i dati, potrebbero non essere compresi in modo affidabile a meno che non siano semanticamente interoperabili.
4) Come si integrano i sistemi EHR con PACS e piattaforme di imaging medico?
L'integrazione della combinazione di flussi di lavoro di ordini e risultati con l'accesso alle immagini è solitamente indicata come integrazione. Gli ordini possono essere trasmessi tramite messaggi (es. HL7) e le informazioni cliniche formali possono essere condivise tramite API (es. FHIR). L'accesso all'imaging può essere fornito come un visualizzatore integrato e protocollo di interfaccia di imaging (es. DICOM/DICOMweb), a seconda della piattaforma.
5) FHIR è richiesto per l'integrazione EHR?
FHIR non è più universalmente obbligatorio, ma è diventato uno standard molto popolare per l'integrazione sanitaria grazie alla sua natura nativa per il web e API-first. I buoni sistemi di supporto all'integrazione FHIR tendono ad essere facili da costruire, mantenere e scalare più di quanto non lo fossero i vecchi sistemi basati su interfacce pesanti.
6) Cosa dovrebbe controllare uno studio prima di scegliere un EHR per evitare problemi di integrazione?
I controlli importanti qui sono se il fornitore aderisce o meno agli standard di interoperabilità pertinenti, se offre una documentazione API utilizzabile, se offre versionamento stabile e limiti di velocità, se fornisce un'autorizzazione sicura (dove applicabile: modelli OAuth2/SMART) e la capacità di integrarsi con i flussi di lavoro di imaging in modo tale che i medici non debbano cambiare sistema per ottenere l'accesso a studi e referti.


|
Cloud PACS e Visualizzatore DICOM OnlineCarichi immagini DICOM e documenti clinici sui server PostDICOM. Archivi, visualizzi, collabori e condivida i Suoi file di imaging medico. |