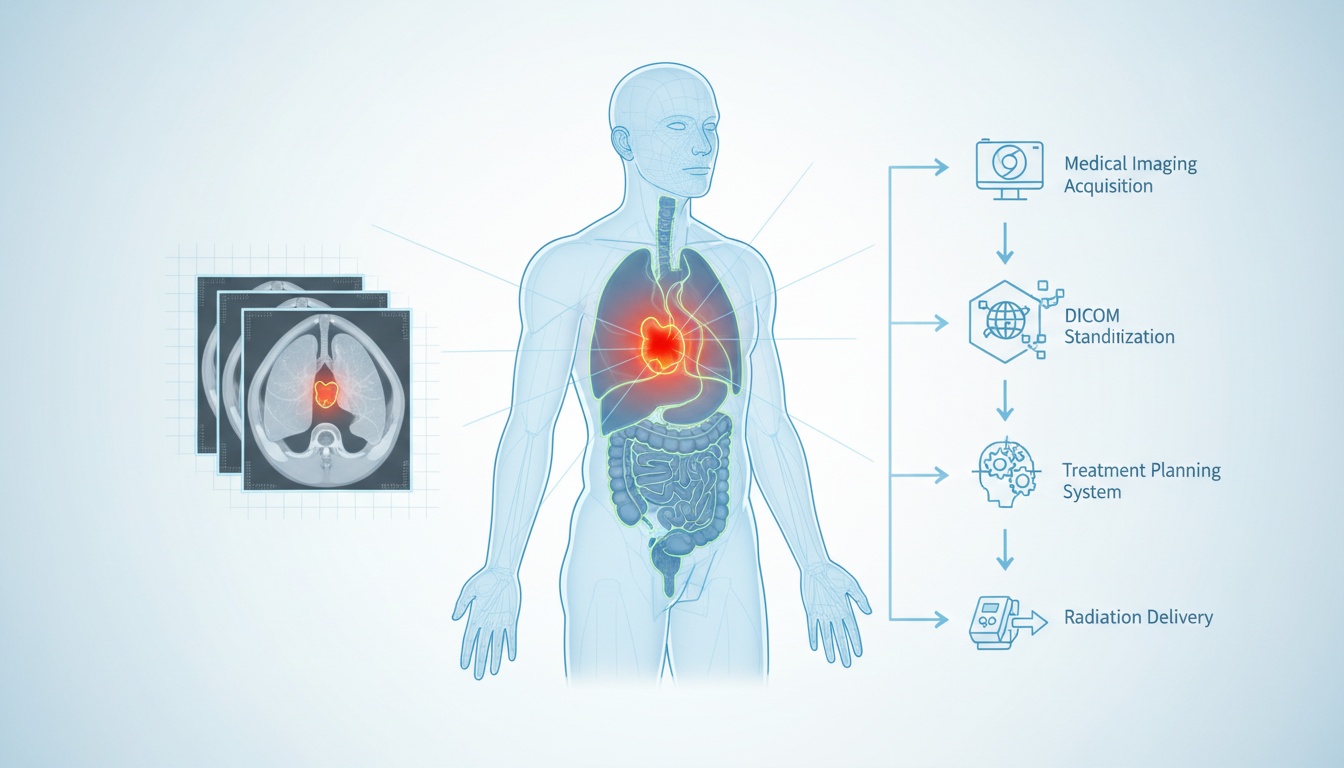
La radioterapia è uno degli strumenti più efficaci nella lotta contro il cancro. Si basa sulla somministrazione precisa di radiazioni ad alta energia per ridurre o distruggere i tumori risparmiando i tessuti sani circostanti. Ma la parola chiave qui è precisione. Senza un'accuratezza millimetrica, la radioterapia rischia di danneggiare strutture vitali o di non riuscire a colpire efficacemente le cellule maligne. Quel livello di precisione non avviene per caso: inizia con l'imaging.
L'imaging medico è la spina dorsale della pianificazione della radioterapia. Consente ai radioterapisti oncologi e ai fisici medici di visualizzare il tumore, gli organi circostanti e le densità dei tessuti per adattare un piano di trattamento unico per ogni paziente. È qui che entra in gioco DICOM (Digital Imaging and Communications in Medicine). Le immagini DICOM standardizzano il modo in cui le scansioni vengono acquisite, archiviate, trasferite e visualizzate, garantendo coerenza tra dispositivi e sistemi.
In questo articolo, spiegheremo come l'imaging supporta la pianificazione della radioterapia, come funzionano le immagini DICOM in questo contesto e come la mappatura delle radiazioni garantisce un trattamento sicuro ed efficace. Che Lei sia uno studente, un professionista medico o qualcuno che sta esplorando piattaforme di radiologia, acquisirà una comprensione più profonda di come le immagini della radioterapia si traducono in risultati positivi.
Il processo di imaging è fondamentale per la radioterapia. Prima che qualsiasi fascio venga diretto sul corpo, i medici devono localizzare il tumore e identificare i tessuti sani vicini che necessitano di protezione. Questo viene fatto attraverso una sessione di simulazione, che tipicamente comporta una scansione TC, la quale crea un modello 3D dettagliato dell'anatomia del paziente.
Le scansioni TC sono considerate il gold standard per la pianificazione della radioterapia grazie alla loro eccellente risoluzione spaziale e alla capacità di quantificare la densità dei tessuti. La risonanza magnetica (RMN) viene spesso utilizzata insieme alla TC per una migliore visualizzazione dei tessuti molli, specialmente nei casi riguardanti cervello, midollo spinale o bacino. Le scansioni PET possono anche essere incorporate per evidenziare regioni metabolicamente attive all'interno di un tumore, offrendo ulteriori approfondimenti sulla biologia del tumore.
Queste modalità di imaging generano sezioni trasversali del corpo che, una volta compilate, formano una mappa anatomica completa. Queste mappe aiutano i medici a identificare il Volume Tumorale Macroscopico (GTV), il Volume Clinico Bersaglio (CTV) e il Volume Bersaglio di Pianificazione (PTV), ognuno dei quali rappresenta un componente cruciale nel definire dove e come le radiazioni verranno somministrate.
Quando i pazienti cercano immagini di radioterapia, spesso vogliono capire come sono fatti i macchinari o cosa comporta il processo. Tuttavia, le immagini più critiche sono quelle acquisite internamente: le scansioni diagnostiche e di pianificazione che consentono un trattamento preciso e sicuro.
DICOM è un formato universale utilizzato per gestire, archiviare, stampare e trasmettere informazioni nell'imaging medico. Comprende sia un formato di file che un protocollo di comunicazione. Introdotto nei primi anni '90, DICOM è diventato lo standard del settore per l'imaging radiologico ed è ampiamente adottato in ospedali e cliniche in tutto il mondo.
Nel contesto della radioterapia, DICOM va oltre la semplice archiviazione di immagini TC o RM. Include estensioni specializzate note come oggetti DICOM RT. Questi includono:
• Rtstruct: Definisce i set di strutture, come tumori e organi a rischio.
• Rtplan: Contiene i dettagli tecnici di come verranno somministrate le radiazioni.
• Rtdose: Contiene la distribuzione della dose calcolata nell'area di trattamento.
• Rtimage: Acquisisce immagini di verifica prese durante il trattamento.
Le immagini DICOM consentono a più sistemi (scanner, software di pianificazione del trattamento e macchine per la somministrazione di radiazioni) di comunicare senza problemi. Una scansione eseguita su una macchina TC può essere trasferita al software di pianificazione dove vengono disegnati i contorni, eseguiti i calcoli della dose e il piano finalizzato viene esportato su un acceleratore lineare per la somministrazione.
Queste immagini e i relativi metadati assicurano che il paziente riceva la dose corretta, nell'area corretta, con precisione millimetrica. Consentono inoltre l'archiviazione e la revisione dei dati di trattamento, il che è cruciale per la garanzia della qualità e il follow-up a lungo termine.
Il processo di pianificazione della radioterapia è una sequenza di passaggi altamente coordinata che coinvolge radiologi, radioterapisti oncologi, fisici medici e dosimetristi. Inizia con la fase di simulazione. Durante questa fase, il paziente viene posizionato esattamente come sarà durante il trattamento effettivo, e possono essere utilizzati dispositivi di immobilizzazione per garantire la riproducibilità. Una scansione TC viene quindi eseguita in questa configurazione.
Una volta acquisita la scansione, viene salvata in formato DICOM e importata nel software di pianificazione del trattamento. Qui, il team medico identifica e delinea il tumore e gli organi adiacenti a rischio. Questo passaggio è noto come contornamento ed è di importanza critica. Anche pochi millimetri di scarto possono fare la differenza tra colpire efficacemente il tumore o danneggiare il tessuto sano.
Con le strutture definite, il fisico medico o il dosimetrista inizia la pianificazione della dose. L'obiettivo è massimizzare la dose di radiazioni al tumore riducendo al minimo l'esposizione ai tessuti normali. Algoritmi avanzati calcolano la disposizione ottimale dei fasci di radiazioni per raggiungere questo equilibrio. Questi parametri vengono quindi salvati come DICOM RTPLAN.
La distribuzione della dose calcolata viene archiviata come file DICOM RTDOSE, che fornisce una mappa 3D che mostra come le radiazioni verranno depositate in tutto il corpo. Il radioterapista oncologo esamina e approva queste informazioni prima che vengano inviate alla macchina per il trattamento.
I file DICOM RTIMAGE possono essere generati durante il trattamento effettivo per verificare il posizionamento del paziente e garantire che le radiazioni vengano somministrate come pianificato. Questo passaggio di verifica è cruciale per mantenere l'accuratezza del trattamento su più sessioni.
La mappatura delle radiazioni si riferisce alla visualizzazione di come la dose di radiazioni è distribuita all'interno del corpo del paziente. Questo è fondamentale per garantire che la dose prescritta raggiunga il tumore limitando l'esposizione ai tessuti circostanti.
I sistemi di pianificazione del trattamento possono simulare come si comporteranno le radiazioni mentre attraversano diversi tessuti utilizzando i dati delle scansioni TC e RM. Queste simulazioni tengono conto delle proprietà fisiche del fascio di radiazioni e dell'anatomia del paziente.
Il risultato è una distribuzione della dose in 3D, spesso visualizzata attraverso linee di isodose codificate a colori. Queste linee rappresentano aree che ricevono percentuali specifiche della dose prescritta. Ad esempio, la linea di isodose al 100% dovrebbe idealmente comprendere il volume del tumore, mentre percentuali inferiori potrebbero diffondersi nelle aree adiacenti.
I file DICOM RTDOSE contengono queste informazioni di mappatura. Quando visualizzati in un visualizzatore DICOM come PostDICOM, i medici possono esaminare ogni sezione, ruotare il modello e valutare la copertura della dose da più angolazioni. Ciò garantisce che il piano di trattamento soddisfi gli obiettivi clinici prima di essere eseguito.
Le immagini di radioterapia si concentrano spesso su macchinari o stanze di trattamento, ma la mappatura delle radiazioni offre un quadro più profondo: uno che mostra le linee invisibili che guidano un trattamento salvavita.
 - Created by PostDICOM.jpg)
L'uso di DICOM in radioterapia porta numerosi vantaggi che incidono direttamente sulla sicurezza del paziente, sull'efficacia del trattamento e sull'efficienza operativa.
Innanzitutto, DICOM garantisce l'interoperabilità. Indipendentemente da quale scanner venga utilizzato o quale software di pianificazione sia implementato, finché tutti i sistemi supportano DICOM, i dati possono fluire senza problemi. Ciò consente alle istituzioni di combinare diverse apparecchiature senza compromettere l'integrità del flusso di lavoro.
In secondo luogo, DICOM consente una documentazione e un'archiviazione standardizzate. Piani di trattamento, immagini e mappe della dose possono essere archiviati per riferimenti futuri, consentendo ai medici di rivedere e confrontare terapie passate in caso di recidiva del cancro. Questi dati storici sono inestimabili nella gestione del cancro a lungo termine.
Inoltre, i sistemi basati su DICOM consentono la collaborazione remota. Un radiologo in una città può contornare strutture, mentre un fisico in un'altra può pianificare la dose, il tutto utilizzando file DICOM condivisi. Ciò è particolarmente vantaggioso nei comitati multidisciplinari sui tumori e nei contesti sanitari con competenze in loco limitate.
Piattaforme come PostDICOM portano questi vantaggi oltre offrendo strumenti di visualizzazione e collaborazione DICOM basati su cloud. Con PostDICOM, i team sanitari possono caricare, visualizzare, annotare e condividere file di radioterapia in tempo reale. Ciò significa tempi di consegna più rapidi, errori ridotti e un processo di cura del paziente più snello.
La radioterapia è una potente modalità di trattamento, ma il suo successo dipende dall'accuratezza e da un'attenta pianificazione. Dalla scansione TC o RM iniziale ai complessi algoritmi che definiscono la somministrazione della dose, ogni passaggio si basa su dati di imaging precisi. DICOM rende possibile questa precisione. Collega macchine, professionisti e flussi di lavoro in un sistema coeso che dà priorità alla sicurezza del paziente e all'efficacia del trattamento.
Comprendere come funziona la pianificazione delle radiazioni con le immagini DICOM è essenziale per chiunque sia coinvolto in oncologia o radiologia. Demistifica il lavoro dietro le quinte che trasforma scansioni astratte in piani di trattamento attuabili.
Che Lei sia un professionista che esplora strumenti avanzati o un'istituzione alla ricerca di un modo migliore per gestire l'imaging medico, PostDICOM offre una soluzione solida. Provi una prova gratuita di PostDICOM oggi e sperimenti il futuro dell'imaging e della pianificazione radioterapica basata su cloud.


|
Cloud PACS e Visualizzatore DICOM OnlineCarichi immagini DICOM e documenti clinici sui server PostDICOM. Archivi, visualizzi, collabori e condivida i Suoi file di imaging medico. |