Los últimos veinte años han sido testigos de un cambio radical en la prestación de servicios sanitarios, provocado por una transformación digital. Hospitales, clínicas, centros de diagnóstico por imagen y consultas especializadas existen ahora en ecosistemas de información aún más complicados en los que se requiere documentar, almacenar y compartir grandes volúmenes de información de pacientes entre más de un sistema clínico. Basándose en resultados de laboratorio e historiales de medicación, informes de radiología y planes de tratamiento, las organizaciones sanitarias contemporáneas dependen de un acceso de calidad a la información para tomar decisiones clínicas correctas.
En el pasado, los datos de los pacientes solían estar distribuidos en archivos de papel, en registros de departamentos y en sistemas de datos aislados. Dicha fragmentación frecuentemente resultaba en desconexiones de comunicación entre proveedores, un proceso de diagnóstico lento y errores médicos. Las desventajas de los sistemas de registro anteriores se hicieron más pronunciadas a medida que los sistemas sanitarios crecían y el número de pacientes aumentaba.
Los sistemas de Historia Clínica Electrónica (HCE) surgieron como una solución a estos problemas, ya que ofrecen un sistema digital centralizado que reúne los datos de los pacientes de todo el entorno sanitario. Las plataformas de HCE integradas, al consolidar los datos clínicos en un único sistema, permiten a médicos, enfermeras, especialistas y administradores acceder a los datos correctos del paciente en tiempo real. Tal accesibilidad mejora enormemente la coordinación entre departamentos y facilita una toma de decisiones clínicas más rápida y mejor informada.
Además de la mera digitalización de registros, los sistemas de HCE contemporáneos son la columna vertebral de los sistemas sanitarios conectados. Son el punto central sobre el que interactúan varias tecnologías clínicas, como los sistemas de laboratorio, las plataformas de gestión de farmacias, los sistemas de facturación médica y los sistemas de diagnóstico por imagen como los PACS. Los sistemas de HCE pueden convertir tecnologías sanitarias aisladas para que intercambien datos entre sí a través de marcos de interoperabilidad estándar como HL7 y las API de FHIR.
Con el mayor cambio hacia modelos de atención integrados y basados en datos en la sanidad, el papel de los sistemas de HCE ha crecido considerablemente. Estas plataformas ahora admiten herramientas de apoyo a la decisión clínica, análisis de salud poblacional, programas de atención preventiva y planificación de tratamientos interinstitucionales. La Historia Clínica Electrónica se ha convertido, en cierto modo, en el corazón digital de la gestión moderna de la atención al paciente.
Para responder a la pregunta sobre el impacto de los sistemas de HCE en la calidad de la atención sanitaria, es necesario centrarse en cómo estos sistemas cambian el flujo de trabajo clínico de los centros sanitarios, mejoran la colaboración de los proveedores y ayudan a tomar decisiones de tratamiento más seguras. Los párrafos siguientes exploran cinco áreas significativas en las que la tecnología de HCE está cambiando la calidad de la atención al paciente, la colaboración clínica y la gestión de datos sanitarios en los sistemas de salud digital actuales.
Los sistemas de HCE han evolucionado hasta convertirse en los fundamentos de la nueva infraestructura sanitaria. Su impacto va mucho más allá de la mera digitalización de registros y permite a las organizaciones sanitarias mejorar la calidad de la atención gestionándola mejor y siendo más cooperativas.
Algunas de las lecciones más importantes de este artículo son los siguientes cambios significativos provocados por la adopción de la HCE en los entornos sanitarios actuales:
• Los sistemas de HCE regulan todos los datos del paciente y permiten a los clínicos obtener el historial médico completo utilizando un solo sistema.
• La disponibilidad de datos en tiempo real mejora la toma de decisiones clínicas, especialmente en situaciones de emergencia o tratamientos sensibles al tiempo.
• Los errores médicos prevenibles se reducen mediante el uso de medidas de seguridad automatizadas, incluyendo alertas de alergias y advertencias de interacción de medicamentos.
• Los flujos de trabajo estándar agilizan los procesos administrativos y clínicos, mejorando la eficiencia de las operaciones en las organizaciones sanitarias.
• Los sistemas de HCE cuentan con análisis de salud poblacional que apoyan los programas de gestión de enfermedades a largo plazo y las estrategias de atención preventiva.
Estas capacidades pueden permitir a los proveedores de atención médica ofrecer una atención más basada en datos, centrada en el paciente y coordinada.
Un sistema de Historia Clínica Electrónica (HCE) es un sistema en línea que permite gestionar, almacenar y compartir la información de salud de los pacientes dentro de una o varias instituciones sanitarias. Los sistemas de HCE presentan una imagen amplia y constantemente actualizada de los registros médicos de un paciente, a diferencia de las tradicionales historias clínicas en papel o las bases de datos departamentales.
Los sistemas de HCE se utilizan para almacenar una variedad de datos clínicos, como datos demográficos, órdenes médicas, historial de medicación, datos de laboratorio, informes de órdenes de imágenes, cursos de tratamiento y datos de facturación. Dichos datos se almacenan en una base de datos bien estructurada que permite al personal médico autorizado acceder a los registros de los pacientes en tiempo real desde cualquier estación de trabajo clínica conectada a esa base de datos.
Uno de los activos de las HCE es su capacidad para unificar la información de diversas fuentes del sistema sanitario. Las interacciones entre un paciente y un especialista pueden ser anotadas y coordinadas automáticamente a medida que un paciente se somete a pruebas diagnósticas, toma medicamentos o se comunica con especialistas, y el paciente tiene un registro digital en el que se pueden sincronizar las interacciones. Esta recopilación de datos en tiempo real forma una perspectiva longitudinal e integrada del historial de salud del paciente.
Los términos Registros Médicos Electrónicos (EMR) e Historias Clínicas Electrónicas (HCE) se usan indistintamente, aunque los dos conceptos son realmente diferentes. Los sistemas EMR suelen contener los registros de los pacientes en una única institución sanitaria, y se utilizan principalmente como sustitutos electrónicos de las historias en papel. Los sistemas de HCE, a su vez, están desarrollados para proporcionar interoperabilidad e intercambiar datos entre los diversos proveedores e instituciones sanitarias.
Esta característica de interoperabilidad es especialmente esencial en las condiciones sanitarias contemporáneas, donde los pacientes frecuentemente tienen que ser tratados por varios expertos e instituciones. Los sistemas de HCE pueden compartir datos de pacientes con sistemas externos a través de estándares de comunicación estandarizados como la mensajería HL7 y las API basadas en FHIR, permitiendo a las redes sanitarias coordinar la atención.
Además del almacenamiento de documentos clínicos, la mayoría de los sistemas de HCE actuales también tienen características altamente competentes como sistemas de apoyo a la decisión clínica, sistemas de advertencia de seguridad automáticos, paneles de análisis y características que permiten a los pacientes participar. Tales capacidades permiten a las organizaciones sanitarias registrar la atención y mejorar proactivamente los resultados clínicos con la ayuda de conocimientos basados en datos.
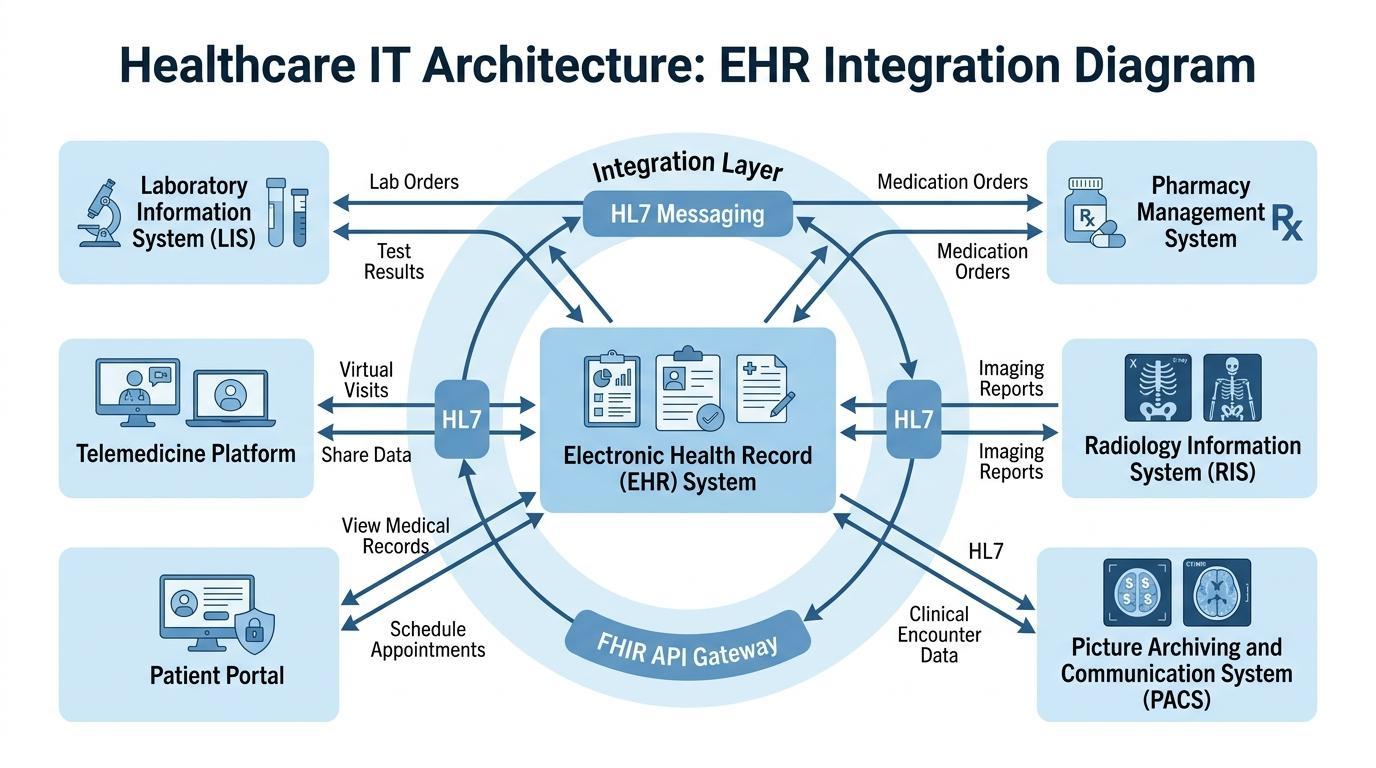
La necesidad de una infraestructura digital integrada nunca ha sido tan alta como ahora, ya que los sistemas sanitarios están creciendo y trabajan con casos más especializados que antes. Las organizaciones sanitarias contemporáneas se basan en numerosas tecnologías clínicas que deben interactuar entre sí de manera eficaz para promover el proceso de diagnóstico, tratamiento y gestión de pacientes eficaces.
El ecosistema sanitario digitalizado tiene su sistema de coordinación central en los sistemas de HCE. Integran diversas tecnologías operativas y clínicas, y los profesionales de la salud pueden acceder a la información necesaria sin tener que operar en diferentes sistemas. Dicha integración mejora la velocidad y la precisión de la toma de decisiones clínicas.
Un entorno sanitario estándar tiene plataformas de HCE que se comunican con una serie de sistemas de información clave. Estos sistemas son los Sistemas de Información de Laboratorio (LIS) que gestionan los resultados de las pruebas diagnósticas, los sistemas de farmacia que gestionan la prescripción de medicamentos y los sistemas de facturación que se encargan de la administración y las finanzas. Los sistemas de información radiológica y los Sistemas de Comunicación y Archivo de Imágenes (PACS), como tecnologías de diagnóstico por imagen, pueden producir cantidades significativas de datos de imágenes que también deben estar disponibles en los registros de los pacientes.
Al conectar estos sistemas, las plataformas de HCE forman un entorno único en el que la información del paciente se mueve entre departamentos en tiempo real. Un médico que lee la historia clínica de un paciente podrá obtener resultados de laboratorio, informes de imágenes, historial de medicación y notas clínicas sin necesidad de cambiar entre varios programas de software. Tal nivel de integración ayuda a evitar retrasos considerables en el diagnóstico y mejora la coordinación de los equipos de atención.
La creciente importancia de los estándares de interoperabilidad también ha potenciado el propósito de los sistemas de HCE en la infraestructura sanitaria. Las organizaciones sanitarias pueden compartir información de pacientes de forma segura entre instituciones con la ayuda de marcos como los protocolos de mensajería HL7 y las API de FHIR para permitir una colaboración más amplia entre hospitales, clínicas y proveedores especializados.
En segundo lugar, las tecnologías de computación en la nube y las plataformas seguras basadas en la web han permitido a los clínicos acceder a los registros de los pacientes de forma remota. Esta característica justifica los proyectos de telemedicina, los equipos de profesionales sanitarios dispersos y las consultas interinstitucionales, que son cada vez más populares en la prestación de servicios sanitarios contemporáneos.
Los sistemas de HCE ya no se perciben como herramientas de documentación a medida que la sanidad continúa adoptando la transformación digital. Más bien sirven como la plataforma central de intercambio de datos que facilita una atención integrada, coordinada y centrada en el paciente en todo el ecosistema sanitario.
Los sistemas de Historia Clínica Electrónica afectan a casi todos los campos de la actividad clínica contemporánea. Estas plataformas están revolucionando el proceso en el que los proveedores médicos identifican problemas, organizan la atención y proporcionan seguimiento a través de la centralización de los datos del paciente y el acceso en tiempo real a los datos médicos.
Las HCE no son repositorios digitales de registros médicos, sino que facilitan los esfuerzos de seguridad del paciente y los flujos de trabajo clínicos, así como la planificación sanitaria a largo plazo. Las cinco transformaciones que se discuten a continuación demuestran cómo la tecnología de HCE ha redefinido el proceso de prestación de atención a los pacientes en las organizaciones sanitarias.
Entre los beneficios de los sistemas de Historia Clínica Electrónica, la capacidad de acceder rápidamente a toda la información del paciente debe mencionarse como una de las más importantes. Antes se utilizaban condiciones basadas en papel, donde solo un paciente necesitaba encontrar el historial médico, y podía llevar mucho tiempo encontrar los archivos en diferentes departamentos. Tales retrasos pueden demorar el proceso de diagnóstico y la toma de decisiones de tratamiento, especialmente en casos de atención de urgencia.
Los sistemas de HCE eliminan estas barreras, ya que los datos de los pacientes se almacenan en bases de datos digitales centralizadas a las que los trabajadores sanitarios autorizados pueden acceder en tiempo real. Los historiales de los pacientes, los resultados de laboratorio, los informes de imágenes, los registros de medicación y las notas clínicas pueden ser accedidos a través de una única interfaz por médicos, enfermeras y especialistas. Esta percepción holística ayuda a los clínicos a ver la totalidad del estado de salud de un paciente y luego tomar decisiones sobre su tratamiento.
El acceso en vivo a los datos será particularmente importante en una situación de emergencia cuando se deben tomar acciones rápidas. Los médicos de urgencias tienen que trabajar con pacientes que tienen historiales de salud complicados y deben tomar decisiones en un tiempo limitado. Los clínicos pueden acceder a diagnósticos anteriores, alergias, medicamentos y tratamientos previos; con el acceso a la HCE, pueden verificar estos elementos de inmediato y, por lo tanto, responder a la información clínica de manera más rápida y segura.
La otra ventaja notable de los datos centralizados del paciente es la minimización de pruebas redundantes. Cuando los resultados diagnósticos están fácilmente disponibles en la HCE, los clínicos pueden revisar los informes de laboratorio y los estudios de imágenes para evitar solicitar pruebas adicionales. Esto mejora la eficiencia, además de minimizar los gastos sanitarios innecesarios y la exposición de los pacientes a procedimientos repetidos.
Los sistemas de HCE permiten a los clínicos tomar decisiones clínicas mejor informadas y mejorar directamente los resultados de los pacientes al garantizar la disponibilidad de información médica precisa y actualizada.
El proceso de prestación de servicios sanitarios es cada vez más multidisciplinario, ya que involucra a médicos, especialistas, enfermeras, farmacéuticos y profesionales de la salud afines. La coordinación de la atención entre dichos profesionales es difícil sin una comunicación eficaz y acceso a información compartida del paciente.
Los sistemas de HCE apoyan dicha colaboración al ofrecer una plataforma que proporciona acceso central para revisar los registros de los pacientes, actualizar los planes de atención y compartir observaciones clínicas. Los proveedores pueden comunicarse dentro del registro digital del paciente en tiempo real, en lugar de a través de llamadas telefónicas, transmisiones de fax o documentación transferida manualmente.
Este acceso colectivo a la información del paciente mejora la continuidad interdepartamental e interinstitucional. Por ejemplo, un médico de atención primaria puede hacer una derivación y, al mismo tiempo, proporcionar acceso al historial médico del paciente, resultados de pruebas de laboratorio y medicamentos, entre otros. Esto puede ser visto por el especialista antes de la consulta, lo que le permite realizar evaluaciones clínicas de manera más eficaz y eficiente.
Las funciones de mensajería interna y gestión de tareas de los sistemas de HCE también pueden ayudar a los proveedores de atención médica a organizar mejor la atención al paciente. Los médicos pueden enviar mensajes seguros a sus colegas, se pueden solicitar consultas o se pueden registrar instrucciones de atención en el registro del paciente. Dichas herramientas de comunicación minimizan la pérdida de tiempo y aseguran que los datos clínicos cruciales se intercambien entre los proveedores de atención involucrados.
La colaboración puede mejorarse, especialmente para los pacientes que tienen afecciones complejas o crónicas y que, por lo tanto, necesitan atención continua por parte de varios profesionales. Los planes de tratamiento se coordinan más fácilmente cuando cada proveedor puede acceder a un registro de paciente compartido, y esto es eficaz para evitar terapias conflictivas y lograr mejores resultados de salud a largo plazo.
La seguridad del paciente es una de las preocupaciones más primordiales en la prestación de servicios sanitarios, y los sistemas de HCE contribuyen mucho a minimizar el número de errores sanitarios evitables. En el sistema pre-mecanizado basado en papel, la documentación sería manuscrita, el historial del paciente incompleto y el intercambio de información mínimo solían conducir a errores de medicación, diagnósticos erróneos y complicaciones en los tratamientos.
Los sistemas de HCE superan estas vulnerabilidades mediante la implementación de documentación estructurada, controles de seguridad incorporados y sistemas de apoyo a la decisión clínica integrados. Estas características ayudan a los profesionales de la salud a descubrir problemas sospechosos antes de que puedan afectar la salud de los pacientes.
La gestión automatizada de la medicación es una de las disposiciones de seguridad más comunes en los sistemas de HCE. La automaticidad del sistema permite a los médicos que prescriben medicamentos a través de la interfaz de la HCE verificar el potencial de interacción de medicamentos, alergias o contraindicaciones basadas en el historial médico del paciente. En caso de conflicto, el sistema enviará una alerta y hará que el médico revise la prescripción antes de realizar un pedido.
De la misma manera, los sistemas de HCE también podrán ofrecer recordatorios clínicos y advertencias sobre el estado del paciente, los resultados de laboratorio o las directivas de tratamiento. Por ejemplo, un sistema podría notificar a los clínicos sobre resultados de pruebas anormales que necesitan seguimiento o sobre exámenes preventivos que están atrasados. Estas verificaciones informáticas se utilizan para asegurar que la información clínica valiosa no se pierda en las ajetreadas rutinas clínicas.
La seguridad del paciente también se mejora mediante la estandarización de los documentos que se encuentran en los sistemas de HCE, lo que reduce la ambigüedad en los registros clínicos. El uso de plantillas estructuradas y la entrada de datos electrónicos reduce los riesgos de una escritura ilegible o de entradas de gráficos faltantes. En consecuencia, los proveedores de atención médica podrían confiar en la fiabilidad de la documentación al revisar los registros de los pacientes.
Utilizando funciones de seguridad automatizadas y una amplia gama de datos de pacientes, los sistemas de HCE permiten ser mucho menos propensos a errores médicos prevenibles y ayudan a tomar decisiones clínicas de manera más segura.4. Flujos de trabajo clínicos optimizados y eficiencia operativa
Los sistemas de Historia Clínica Electrónica no solo mejoran el rendimiento operativo de las organizaciones sanitarias, sino que también mejoran la toma de decisiones clínicas dentro de ellas. Los procesos administrativos que antes requerían ser documentados manualmente en grandes cantidades ahora pueden manejarse digitalmente, lo que reduce la carga de trabajo del personal sanitario y mejora el rendimiento general en el trabajo.
Los sistemas de HCE combinan varios procedimientos administrativos y clínicos en un sistema. Todo esto se puede hacer dentro del mismo espacio digital, que incluye la programación de citas, la documentación clínica, la gestión de recetas y la facturación. La integración tiene el beneficio de eliminar la necesidad de un sistema de software separado, y también muchas de las funciones manuales de la gestión tradicional de registros sanitarios.
Los sistemas de HCE tienen herramientas de documentación digital que permiten a los clínicos documentar los encuentros con los pacientes de manera más eficaz. Las características incluyen plantillas estructuradas, reconocimiento de voz y entrada de datos automatizada, lo que permite a los médicos registrar notas clínicas con un tiempo mínimo dedicado a los procesos administrativos. Esto permitirá a los proveedores de atención médica pasar más tiempo atendiendo a los pacientes.
Los beneficios de la eficiencia operativa también se aplican a la gestión en hospitales y administración. Los sistemas de HCE producen datos que las organizaciones sanitarias analizan para rastrear cuellos de botella en el flujo de trabajo, el rendimiento de los pacientes y la utilización de recursos. Tales conocimientos pueden ayudar a los administradores a maximizar el nivel de personal, minimizar el tiempo de espera y mejorar la prestación de servicios.
Además, la facturación y codificación integradas pueden ayudar a las organizaciones de atención médica a simplificar las operaciones del ciclo de ingresos. Los sistemas de HCE disminuyen los errores de codificación médica y mejoran la calidad de las reclamaciones de seguros realizadas al conectar la documentación clínica con los procedimientos de facturación.
A través de estas mejoras operativas, los sistemas de HCE permiten a las organizaciones sanitarias ser cada vez más eficientes en la prestación de atención mientras mantienen altos estándares de calidad clínica.
Aunque los sistemas sanitarios tradicionales se preocupaban antes por tratar la enfermedad solo después de que aparecieran los síntomas, las nuevas tendencias sanitarias enfatizan cada vez más la prevención y el mantenimiento de la salud. Los sistemas de Historia Clínica Electrónica también son muy importantes para facilitar esta transición al ofrecer a las organizaciones sanitarias acceso a grandes cantidades de información relacionada con los pacientes que podría estructurarse y analizarse para revelar riesgos para la salud y tendencias demográficas.
Los proveedores de atención médica pueden usar las plataformas de HCE para monitorear los indicadores de salud de los pacientes a lo largo del tiempo, incluyendo signos vitales, resultados de laboratorio, marcadores de enfermedades crónicas y resultados de tratamiento. Utilizando estos datos, los clínicos pueden detectar las señales de advertencia de la progresión de la enfermedad en una etapa temprana y actuar antes de que la condición se deteriore.
Estas capacidades son muy útiles en los programas de atención preventiva. Los sistemas de HCE permiten la generación automática de alertas cuando se trata de exámenes regulares, inoculaciones y seguimientos basados en la demografía y el historial médico del paciente. Dichos recordatorios automáticos se utilizan para asegurar que los pacientes reciban los servicios de atención preventiva necesarios dentro de los plazos correctos.
Los sistemas de HCE también desempeñan un papel fundamental en las iniciativas de gestión de la salud poblacional, ya que se pueden utilizar los datos recopilados por los sistemas de HCE. Las organizaciones de salud pueden utilizar datos agregados de pacientes para determinar tendencias en términos de la prevalencia de enfermedades crónicas, la eficacia del tratamiento y el uso de los servicios de salud. Estas lecciones pueden ayudar a los profesionales de la salud a desarrollar intervenciones de salud pública específicas y programas de gestión de enfermedades.
El seguimiento constante y la atención coordinada son requisitos para los pacientes con enfermedades crónicas como diabetes, dolencias cardíacas y problemas respiratorios. Los sistemas de HCE facilitan estos programas al proporcionar información completa a los clínicos sobre el progreso y la adherencia al tratamiento y los resultados clínicos de los pacientes.
Con los sistemas de HCE facilitando la creación de estrategias sanitarias basadas en datos, es posible transformar las organizaciones sanitarias actuales al no responder a las enfermedades, sino al proporcionar modelos de atención preventivos y proactivos. Este cambio finalmente resulta en mejores resultados para los pacientes y sistemas sanitarios más sostenibles.
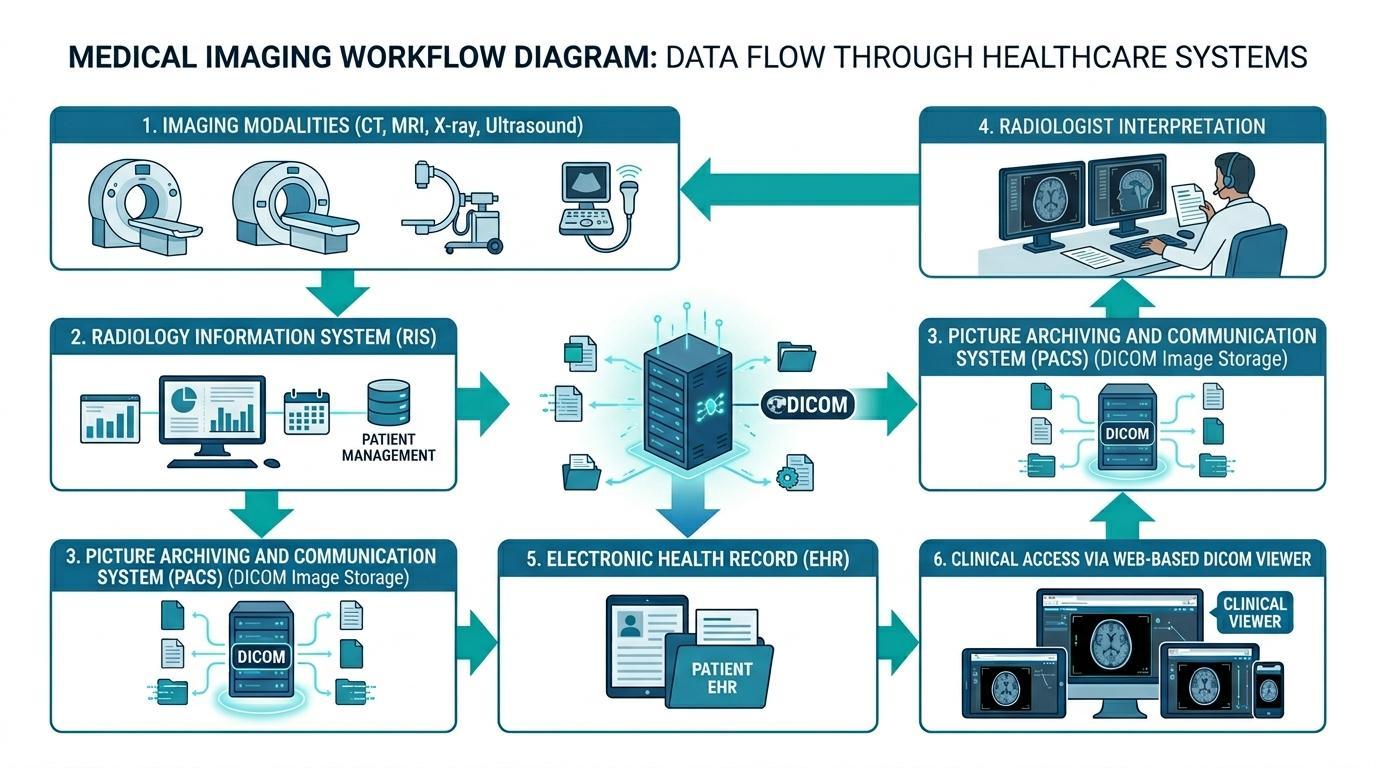
La Historia Clínica Electrónica y luego a un visor DICOM basado en la web, ayudando a los clínicos a acceder al estudio. Arriba hay un diagrama de cómo se integran los PACS con los sistemas RIS y HCE.
El diagnóstico por imagen es muy importante en la toma de decisiones sanitarias hoy en día. Las radiografías, tomografías computarizadas, resonancias magnéticas y ecografías son tecnologías de imagen que proporcionan a los clínicos la información necesaria para diagnosticar adecuadamente y desarrollar planes de tratamiento. No obstante, la utilidad de estos estudios de imagen está fuertemente influenciada por la facilidad con que pueden ser accedidos e interpretados por los clínicos dentro del flujo de trabajo clínico general.
Las Historias Clínicas Electrónicas son sistemas conectados a la infraestructura de imágenes médicas para garantizar que los datos de diagnóstico por imagen sean accesibles junto con otros datos de salud del paciente. Esta integración se logra generalmente conectando las plataformas de HCE con la tecnología de imagen, como los Sistemas de Información Radiológica (RIS) y los Sistemas de Comunicación y Archivo de Imágenes (PACS).
Los sistemas PACS son responsables de almacenar, gestionar y distribuir datos de imágenes médicas en formatos estandarizados como DICOM. Estos sistemas permiten a los radiólogos ver estudios de imágenes, hacer hallazgos diagnósticos y escribir informes de radiología. Después de realizar el análisis de las imágenes, los informes apropiados y las referencias de las imágenes pueden integrarse en el registro de la HCE del paciente.
Si los sistemas de HCE están conectados a las plataformas PACS, los clínicos podrían ver los hallazgos de las imágenes en la historia clínica electrónica del paciente. Por ejemplo, un médico que accede a los registros de un paciente en el sistema de HCE puede ver imágenes de diagnóstico a través de un visor DICOM basado en la web integrado sin salir de la interfaz clínica. Este es un flujo de trabajo fluido sin la necesidad de iniciar sesión en diferentes sistemas de imagen, y la eficiencia de la toma de decisiones clínicas se mejora enormemente.
La integración de los sistemas de HCE y las plataformas de imagen también mejora la interacción entre los radiólogos y los médicos remitentes. Una vez que los resultados de las imágenes se conectan con el registro digital del paciente, los clínicos de varios departamentos pueden acceder a los mismos datos de diagnóstico y hacerlo simultáneamente. La capacidad facilita la discusión de casos entre diferentes disciplinas, las sesiones de planificación de tratamientos y las teleconferencias con especialistas ubicados en otras instituciones médicas.
A medida que las entidades sanitarias amplían su uso de tecnologías de imagen digital, la migración de los sistemas de HCE para integrarse con el sistema de imagen cloud PACS será de mayor importancia. Tales asociaciones permiten a los cuidadores integrar los registros clínicos y los datos de diagnóstico por imagen para formar una imagen más detallada y completa de la salud de un paciente. Así es cómo el PACS basado en la nube está revolucionando la telemedicina.
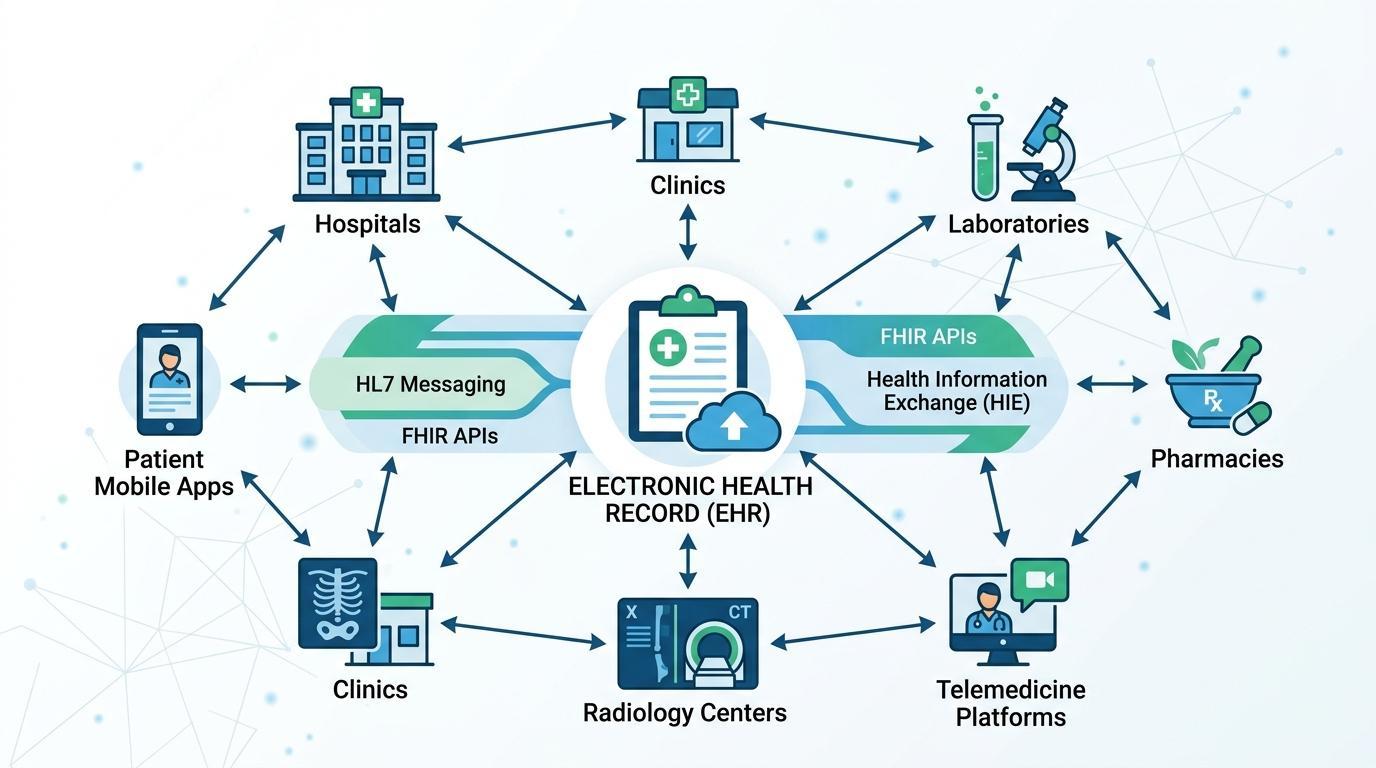
Una de las características más significativas de los sistemas modernos de Historia Clínica Electrónica se llama interoperabilidad. La capacidad de compartir información de pacientes entre diferentes sistemas, organizaciones e incluso regiones se está convirtiendo en una fuerte demanda por parte de las organizaciones sanitarias. En ausencia de interoperabilidad, los datos esenciales de los pacientes pueden dividirse entre plataformas independientes y una atención organizada de forma superficial.
Para superar este dilema, se han desarrollado estándares de tecnología sanitaria para facilitar una comunicación ordenada entre los diversos sistemas sanitarios. Health Level Seven (HL7) es uno de los marcos de mensajería más populares que permite a las aplicaciones sanitarias comunicar datos clínicos, incluyendo admisiones de pacientes, resultados de laboratorio y órdenes de medicación.
Además, el estándar Fast Healthcare Interoperability Resources (FHIR) se ha convertido en un modelo actual de intercambio de datos sanitarios. FHIR se basa en una API web para permitir que las aplicaciones sanitarias compartan información estructurada de pacientes en tiempo real de manera segura. Esta práctica permite que los sistemas de HCE se integren más eficazmente con aplicaciones de terceros, portales de pacientes, sistemas de salud móviles y bases de datos de investigación.
Los sistemas de HCE se pueden utilizar para comunicarse con una gran variedad de tecnologías sanitarias a través de marcos de interoperabilidad como HL7 y FHIR. Estos incluyen sistemas de laboratorio, farmacia, imagen, seguros y telemedicina. El resultado es un ecosistema de TI de salud más conectado y con flujos de datos que fluyen sin problemas entre los sistemas que ayudan en el diagnóstico, el tratamiento y la gestión de la atención.
La interoperabilidad también es fundamental para la colaboración interinstitucional. Generalmente hay muchos proveedores de atención médica que tratan a los pacientes, como hospitales, clínicas especializadas y centros de atención médica comunitaria. Las HCE con interoperabilidad entre estos proveedores permiten compartir los registros de los pacientes, eliminan la duplicación de pruebas y apoyan la continuidad de la atención.
Con el desarrollo continuo de la infraestructura sanitaria digital, la interoperabilidad será un foco del desarrollo de la tecnología sanitaria. Las nuevas aplicaciones sanitarias conectadas ahora pueden comunicarse de manera eficaz, segura y rápida con sus contrapartes debido a estándares como FHIR.
Los sistemas de HCE se están expandiendo continuamente con nuevas tecnologías que las organizaciones sanitarias implementan para mejorar los resultados de los pacientes y la eficiencia operativa. Están surgiendo nuevos desarrollos que amplían el alcance de las plataformas de HCE más allá de la gestión de registros para incluir sistemas inteligentes que facilitan activamente la toma de decisiones clínicas.
La integración de tecnologías de inteligencia artificial y aprendizaje automático en los sistemas de HCE puede considerarse uno de los enfoques más prometedores en esta dirección. Las herramientas de apoyo a la decisión clínica basadas en IA pueden procesar grandes cantidades de datos de pacientes, identificar tendencias, señalar posibles riesgos para la salud y sugerir planes de tratamiento basados en la evidencia. Las capacidades permiten a los clínicos tomar mejores decisiones y minimizar la carga cognitiva de los casos de pacientes complicados.
Otro dominio que está mostrando un enorme valor en las plataformas de HCE es el análisis predictivo. Con la ayuda del análisis de datos históricos de pacientes, las organizaciones sanitarias pueden determinar tendencias con respecto al desarrollo de enfermedades, el riesgo de readmisión y la eficacia del tratamiento. Tales conocimientos pueden guiar a los proveedores de salud a actuar antes y planificar estrategias de atención preventiva que producirían mejores resultados para los pacientes a largo plazo.
Las plataformas de HCE también se están integrando más con las tecnologías de participación del paciente. Los portales de pacientes protectores, la salud móvil y los sistemas de monitorización remota permiten a los pacientes gestionar sus registros de salud, contactar a los profesionales de la salud y monitorizar las estadísticas de salud individuales. Tal alto grado de transparencia estimula a los pacientes a ser más activos en la gestión de su salud.
Los sistemas de HCE también están cambiando los métodos de implementación y administración con el uso de tecnologías de computación en la nube. La infraestructura sanitaria en la nube permite a las organizaciones sanitarias escalar sus sistemas de manera más eficaz, permite a los clínicos acceder a ellos de forma remota y les ayuda a adoptar nuevas tecnologías sanitarias más rápidamente. La flexibilidad es especialmente útil en un mundo donde la telemedicina y los modelos distribuidos de prestación de servicios sanitarios están ganando impulso.
Las plataformas de HCE implementarán ecosistemas sanitarios digitales a medida que los sistemas sanitarios continúen adoptando un enfoque modernizado. El hecho de que puedan fusionar datos, ayudar en la toma de decisiones clínicas y facilitar la colaboración en las redes sanitarias será clave para determinar el futuro de la atención al paciente.
Los sistemas de Historias Clínicas Electrónicas han cambiado radicalmente la forma en que las organizaciones de atención médica manejan los datos de los pacientes y brindan atención clínica. Los sistemas de HCE ayudan a los profesionales de la salud a recuperar la información completa del paciente de manera segura y rápida al reemplazar los documentos en papel inconexos con plataformas digitales centralizadas.
Los efectos de estos sistemas son evidentes en muchas áreas de la prestación de servicios sanitarios. La toma de decisiones clínicas mejora, la colaboración entre los equipos de atención se apoya en mejores herramientas de comunicación y los errores médicos disminuyen con medidas de seguridad automatizadas. Al mismo tiempo, los flujos de trabajo unificados y los análisis pueden ayudar a las organizaciones sanitarias a trabajar de manera más eficaz y planificar una gestión proactiva de la salud.
La interoperabilidad también es esencial para integrar los sistemas de HCE con otras tecnologías sanitarias. La información del paciente puede intercambiarse entre instituciones y conectarse a plataformas de imágenes, sistemas de laboratorio y servicios de telemedicina a través de una estructura estandarizada, que incluye HL7 y FHIR. Tales relaciones establecen un ecosistema sanitario integrado en el que los clínicos pueden trabajar en coordinación y los pacientes reciben una atención coordinada.
Con el desarrollo continuo de las tecnologías de salud digital, los sistemas de HCE seguirán siendo un foco de innovación sanitaria. Al permitir el intercambio seguro de datos, apoyar análisis sofisticados e introducir nuevas tecnologías, incluida la inteligencia artificial, las plataformas de HCE continuarán mejorando la calidad, la eficiencia y la accesibilidad de la atención al paciente.
El sistema de Historia Clínica Electrónica es un sistema en línea donde los registros de salud de los pacientes se gestionan y se guardan en una base de datos central. Los sistemas de HCE permiten a los proveedores de atención médica recuperar los registros de los pacientes, las notas clínicas, los resultados de laboratorio, los informes de imágenes, los medicamentos y los historiales de tratamiento en tiempo real, lo que mejora la coordinación y la eficacia de la prestación de servicios sanitarios.
La seguridad del paciente se mejora con el sistema de HCE, ya que cuenta con funciones automatizadas integradas, como sistemas de alerta de interacción de medicamentos, alertas de alergias y recordatorios clínicos. Estas características pueden ayudar a los trabajadores médicos a determinar los posibles riesgos antes de la provisión del tratamiento, minimizando la posibilidad de errores sanitarios evitables.
Los sistemas de HCE incluyen sistemas de imágenes médicas como PACS y RIS. La integración permitirá a los clínicos ver imágenes de diagnóstico e informes de radiología directamente en el registro electrónico del paciente. Los visores DICOM integrados en la mayoría de los casos permiten a un médico acceder a los estudios de imágenes sin ser sacado de la interfaz de la HCE.
La interoperabilidad se refiere a la capacidad de diferentes sistemas sanitarios para intercambiar e interpretar datos de pacientes. Estándares como los protocolos de mensajería HL7 y las API FHIR permiten que los sistemas de HCE se comuniquen con sistemas de laboratorio, plataformas de imágenes, bases de datos de farmacias y otras tecnologías sanitarias.
Los sistemas de HCE apoyan la atención sanitaria preventiva al permitir a los clínicos rastrear los indicadores de salud de los pacientes a lo largo del tiempo e identificar posibles factores de riesgo. Los recordatorios automatizados para vacunas, exámenes de detección y visitas de seguimiento ayudan a los proveedores de atención médica a implementar estrategias de atención preventiva que mejoran los resultados de los pacientes a largo plazo.


|
Cloud PACS y Visor DICOM en líneaCargue imágenes DICOM y documentos clínicos a los servidores de PostDICOM. Almacene, visualice, colabore y comparta sus archivos de imágenes médicas. |