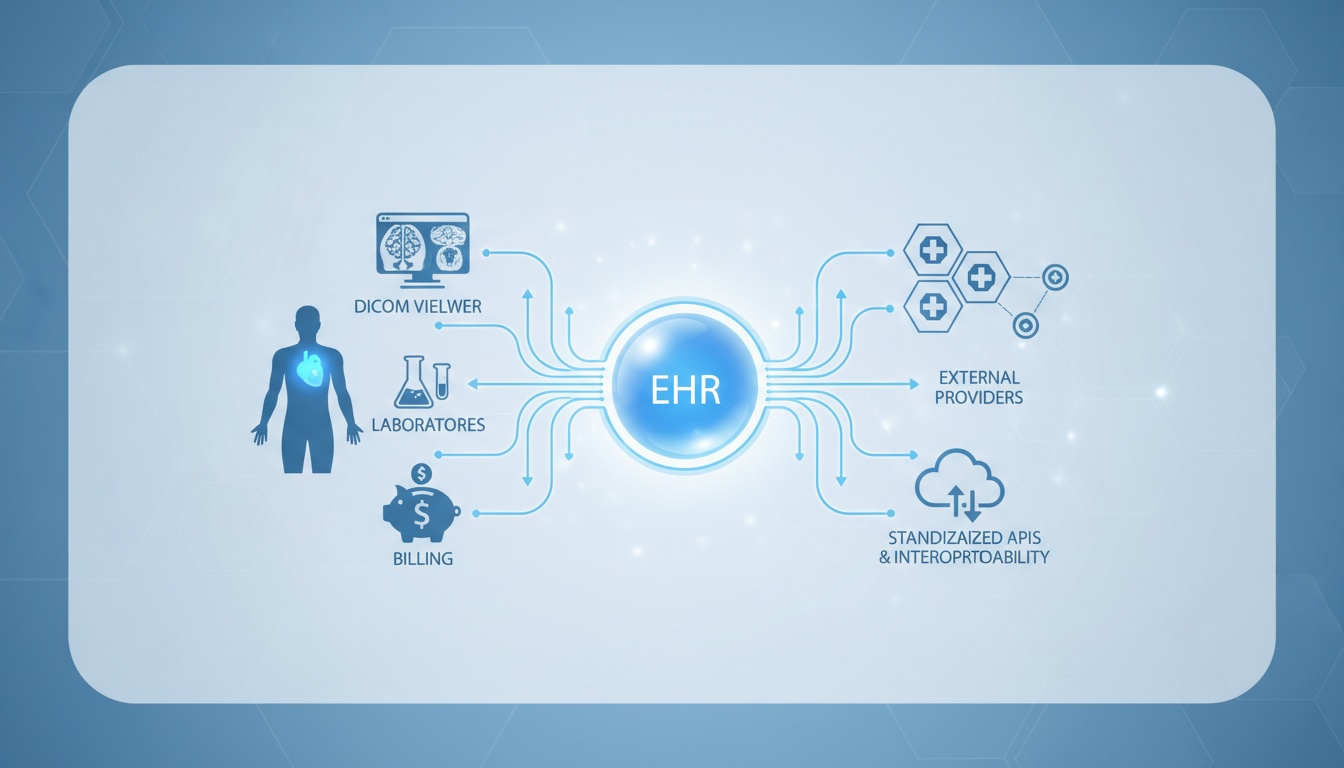
El uso de sistemas de Historias Clínicas Electrónicas (HCE, o EHR por sus siglas en inglés) ya no es un lujo en la provisión de atención médica contemporánea. Forman la columna vertebral del éxito operativo de la documentación clínica, la coordinación de pacientes, la facturación, el cumplimiento normativo y, cada vez más, la interoperabilidad. La mayoría de los debates sobre los HCE se centran en sus pros y contras, pero existe un análisis más estratégico sobre cómo un HCE puede integrarse con otras tecnologías clínicas mediante APIs estandarizadas y estructuras de interoperabilidad.
El sistema HCE no es solo una herramienta de eficiencia en la documentación, sino que tiene un enorme potencial para ser compartido, interpretado y sincronizado con otros sistemas de imágenes, laboratorios, sitios de facturación y proveedores externos; este es uno de los valores más reales de una estrategia digital dentro del entorno sanitario cuando se considera a largo plazo.
Este artículo se centra en las ventajas y desventajas operativas de los sistemas HCE, y discute la importancia de estándares de interoperabilidad, como HL7, FHIR y DICOM, para permitir una arquitectura de TI en salud sostenible.
• Los Sistemas HCE Mejoran La Eficiencia De La Documentación, La Disponibilidad De Datos Del Paciente Y La Coordinación Clínica, Pero Los Costos De Implementación Y La Desorientación Del Flujo De Trabajo Son Problemas Significativos.
• La Capacidad De Interoperabilidad Es Más Importante Para El Valor A Largo Plazo De Un HCE Que Las Funciones De Documentación Por Sí Solas.
• Las Fallas De Integración Generalmente Son Causadas Por La Dependencia Del Proveedor (Vendor Lock-in) Y El Acceso Restringido A La API.
• Hl7, Fhir Y Dicom Se Encuentran Entre Los Estándares Que Determinan Si Un HCE Se Puede Utilizar Eficazmente Para Intercambiar Datos Clínicos Y De Imágenes Estructurados.
• La Infraestructura Sanitaria Actual Se Está Moviendo Hacia La Integración De API En Lugar De Los Motores De Interfaz Tradicionales.
• Las Prácticas De HCE Que Se Llevan A Cabo Para Evaluar Las Plataformas HCE Deben Determinar La Preparación E Integración, La Usabilidad, Así Como Los Costos.
Un sistema HCE es una plataforma electrónica desarrollada para almacenar y gestionar información de salud del paciente dentro del entorno de atención. A diferencia de los EMR tradicionales (Registros Médicos Electrónicos), que generalmente se limitan a los registros de un solo proveedor, los sistemas HCE están diseñados para ayudar a compartir datos entre organizaciones.
Los módulos funcionales generalmente consisten en:
• Documentación Clínica
• Entrada de Pedidos (CPOE)
• Gestión De Resultados De Laboratorio E Imágenes.
• Receta Electrónica (Eprescribing)
• Integración De Facturación Y Ciclo De Ingresos.
• Portales Para Pacientes
• Informes Y Análisis
Técnicamente, los dispositivos HCE avanzados son almacenes de datos centralizados accesibles a través de API y estándares de mensajería. Si el HCE almacena datos de manera efectiva o no, no es la cuestión de la arquitectura; es si esos datos se pueden transferir a través de los sistemas de manera fluida, estructurada y estandarizada.
Los registros electrónicos minimizan el uso de sistemas en papel y permiten a los proveedores obtener el historial del paciente, resultados de diagnóstico y encuentros pasados al instante. Esto ayuda a eliminar la superposición de pruebas y facilita el juicio clínico.
Los gráficos integrados, las recetas electrónicas y la facturación minimizarán la carga de trabajo y los gastos administrativos. El código documentado también es mejor para mejorar la precisión.
Los HCE contemporáneos organizan los datos de los pacientes en formatos legibles por computadora. Esto permite:
• Informes De Calidad
• Análisis Clínico
• Intercambio De Datos De Salud Pública
• Diagnóstico Asistido Por IA
Los datos estructurados serían exponencialmente valiosos para la interoperabilidad con otros sistemas.
Los controles de acceso, el cifrado y los registros de auditoría permiten el cumplimiento normativo y reducen el riesgo legal. Los sistemas HCE bien configurados aumentan la responsabilidad y la trazabilidad.
La adopción de HCE se asocia con desafíos medibles, aunque sus ventajas son evidentes.
El costo de implementación consistirá en:
• Tarifas De Licencia
• Actualizaciones De Hardware
• Programas De Capacitación
• Rediseño Del Flujo De Trabajo
• Mantenimiento De TI Continuo
Los costos de integración, especialmente cuando se relacionan con sistemas de imágenes o software de terceros, pueden ser más altos de lo estimado inicialmente.
En las etapas de implementación, la productividad tiende a reducirse. Los empleados también deben recibir capacitación, y la resistencia al cambio puede afectar la moral y la productividad.
Otros proveedores de HCE son proveedores de ecosistema cerrado que no permiten la flexibilidad de la integración externa. La escalabilidad a largo plazo puede verse limitada por una API propietaria o la falta de un marco de interoperabilidad.
El proceso de cambio de sistemas heredados puede incluir:
• Desafíos De Mapeo De Datos
• Se Pierde La Consistencia Estructurada.
• Riesgo De Tiempo De Inactividad
• Requisitos De Validación
Estas dificultades describen la importancia de considerar la capacidad de interoperabilidad al seleccionar un proveedor.
La interoperabilidad define cómo se puede utilizar un HCE como una entidad basada en red.
1. Interoperabilidad Fundamental: Transferencia De Datos Básica No Interpretada.
2. Interoperabilidad Estructural: Datos En Un Formato Estandarizado, Para Mantener La Estructura (p. ej., Mensajería Hl7).
3. Interoperabilidad Semántica: Los Sistemas Dan Sentido A Los Datos Intercambiados (p. ej., Terminología Estandarizada).
La eficiencia real en la atención médica implica los tres niveles.
Protocolo de mensajería ampliamente utilizado para la transmisión de datos clínicos, como mensajes de admisión, alta y pedidos, entre sistemas.
Un estándar de API de código abierto basado en REST dirigido a la integración sanitaria amigable con la web. Con la ayuda de los recursos estandarizados de FHIR (como):
• Paciente (Patient)
• Observación (Observation)
• Informe de Diagnóstico (Diagnosticreport)
• Estudio de Imágenes (Imagingstudy)
FHIR admite una integración compleja sobre la mensajería HL7 heredada por un amplio margen.
DICOM controla el intercambio de información de imágenes médicas. DICOMweb permite el acceso web y la integración de capacidades de imágenes en los HCE al extender DICOM hacia APIs RESTful.
La integración de imágenes es una de las situaciones de interoperabilidad más complicadas en TI de salud.
 - Created by PostDICOM.png)
1. Dentro Del Hce, Un Médico Realiza Un Pedido De Imágenes.
2. Pedido Enviado Al Sistema De Imágenes A Través De Hl7.
3. Estudio De Imágenes Pacs Realizado Y Mantenido.
4. El Informe De Radiología Fue Enviado De Regreso A Través Del Recurso Diagnosticreport De Fhir.
5. El Recurso Imagingstudy Se Conectará Con El Visor Dicomweb Dentro Del Hce.
La documentación clínica y la interpretación de imágenes se integran en este flujo de trabajo.
| Característica | Interfaz HL7 Heredada | Integración API FHIR |
| Acceso en tiempo real | Limitado | Sí |
| Arquitectura nativa web | No | Sí |
| Escalabilidad | Moderada | Alta |
| Compatibilidad con la nube | Limitada | Alta |
| Incrustación de apps de terceros | Rara | Soportada |
Los sistemas sanitarios modernos priorizan cada vez más las arquitecturas impulsadas por API para la escalabilidad y flexibilidad.
La interoperabilidad no reduce la seguridad; permite una administración más potente.
Los nuevos modelos de integración incluyen:
• Autenticación Oauth2
• Estratos De Autorización Smart-on-fhir.
• Cifrado Tls
• Control De Acceso Basado En Roles
• Registros De Auditoría Integrales
El concepto de seguridad debe diseñarse junto con la interoperabilidad, en lugar de tratarse como un concepto secundario.
Las organizaciones de atención médica deben preguntar a los proveedores:
• ¿Tiene El Sistema Una Api Fhir Completa?
• ¿Admite La Integración De Imágenes Con Dicomweb?
• ¿Incrustación De Aplicaciones De Terceros Seguras?
• ¿Cuáles Son Los Límites De Tasa De La Api?
• ¿Cuál Es La Conciliación De La Identidad Del Paciente?
• ¿Tiene Documentación Disponible Públicamente?
Dichas consultas diferencian una estructura escalable de una estructura cerrada.
Se espera que la arquitectura de PostDICOM opere en entornos interoperables. Facilita:
• Acceso Ininterrumpido A Estudios De Imágenes En Sistemas Hce.
• Integración De Informes En La Estructura.
• Interoperabilidad En La Continuidad Del Flujo De Trabajo.
• Flexibilidad En La Implementación Neutral Por Parte De Los Proveedores.
En lugar de sustituir los sistemas HCE, la infraestructura de imágenes interoperable mejora el valor clínico de los sistemas HCE.
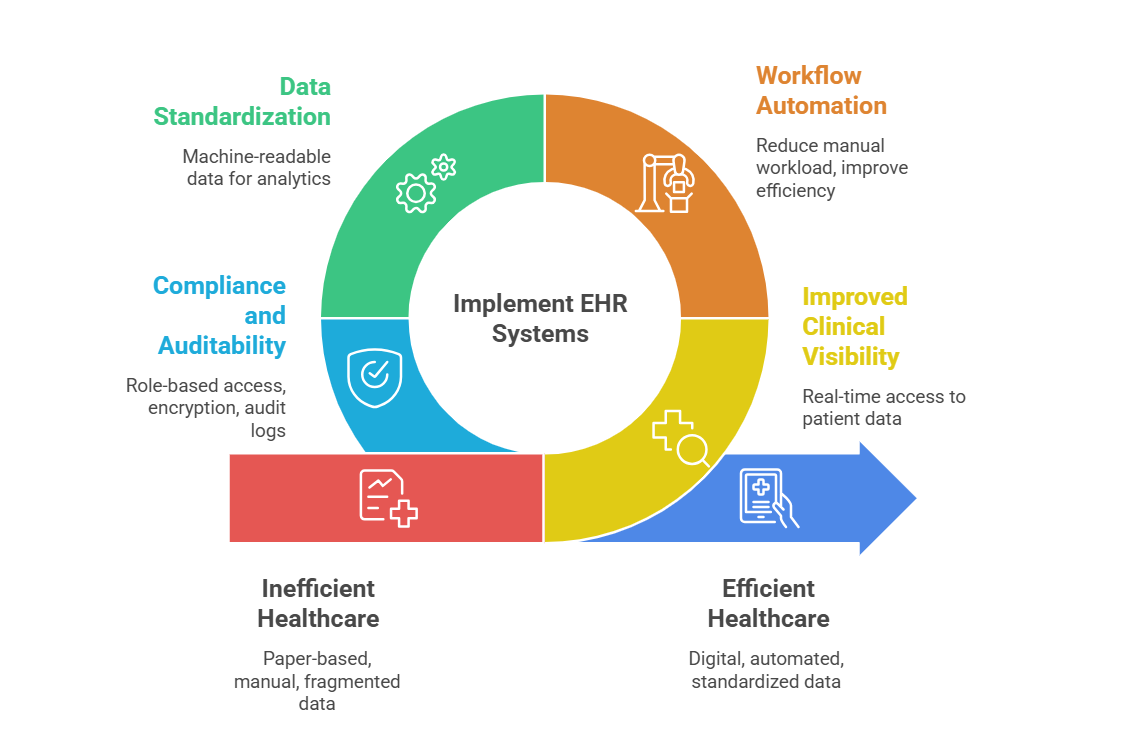
Los sistemas HCE presentan ventajas clínicas y operativas significativas. Pero su valor a largo plazo no se basa en las características de documentación, sino en la capacidad de integración.
Las organizaciones sanitarias que consideran sistemas HCE deben centrarse en la interoperabilidad, las oportunidades de API y la adherencia a los estándares para lograr una expansión sostenible, una mejor coordinación de la atención y una infraestructura capaz de respaldar el crecimiento administrativo.
Un silo digital es un HCE que no se puede integrar estrechamente. Un HCE interoperable es un recurso estratégico.
1) ¿Cuál es la mayor desventaja de los sistemas HCE?
El costo total de propiedad, no necesariamente la licencia, sino la implementación, la capacitación, la interrupción del flujo de trabajo, las actualizaciones y el mantenimiento de la instalación de TI, es a menudo la mayor desventaja. Los consultorios tienden a subestimar el costo de la integración y la migración de datos, particularmente al vincular el HCE con los sistemas de imágenes, laboratorio y facturación.
2) ¿Por qué es importante la interoperabilidad en los sistemas HCE?
Es gracias a la interoperabilidad que un HCE no se convierte en un silo de datos. Al tener sistemas que pueden compartir datos con confiabilidad, los médicos tendrán una mayor disponibilidad para completar el historial del paciente a través de los proveedores, departamentos y herramientas (incluidas las imágenes). Esto mejora la coordinación, minimiza las pruebas redundantes y ayuda en la continuidad de la atención.
3) ¿Qué causa los problemas de interoperabilidad entre los sistemas HCE?
Las razones típicas son el modelo de datos específico del proveedor, la falta de cobertura de API, la cobertura incompleta de los estándares, la codificación inconsistente de la terminología y la mala coincidencia de identidad de sistema a sistema. Aunque es posible compartir datos, es posible que no se entiendan de manera confiable a menos que sean semánticamente interoperables.
4) ¿Cómo se integran los sistemas HCE con PACS y plataformas de imágenes médicas?
La integración de la combinación de flujos de trabajo de pedidos y resultados con el acceso a las imágenes generalmente se conoce como integración. Los pedidos se pueden transmitir a través de mensajes (p. ej., HL7), y la información clínica formal se puede compartir a través de APIs (p. ej., FHIR). El acceso a las imágenes se puede proporcionar como un visor integrado y un protocolo de interfaz de imágenes (p. ej., DICOM/DICOMweb), dependiendo de la plataforma.
5) ¿Es necesario FHIR para la integración de HCE?
FHIR ya no es universalmente obligatorio, pero se ha convertido en un estándar muy popular para la integración sanitaria debido a su naturaleza nativa de la web y basada en API. Los buenos sistemas de soporte de integración FHIR tienden a ser más fáciles de construir, mantener y escalar que los sistemas antiguos con muchas interfaces.
6) ¿Qué debe verificar un consultorio antes de elegir un HCE para evitar problemas de integración?
Las comprobaciones importantes aquí son si el proveedor se adhiere o no a los estándares de interoperabilidad relevantes, si ofrecen documentación de API utilizable, si ofrecen versiones estables y límites de tasa, si proporcionan autorización segura (donde corresponda: patrones OAuth2/SMART) y la capacidad de integrarse con flujos de trabajo de imágenes de tal manera que los médicos no necesiten cambiar de sistema para acceder a estudios e informes.


|
Cloud PACS y Visor DICOM en LíneaSuba imágenes DICOM y documentos clínicos a los servidores de PostDICOM. Almacene, vea, colabore y comparta sus archivos de imágenes médicas. |