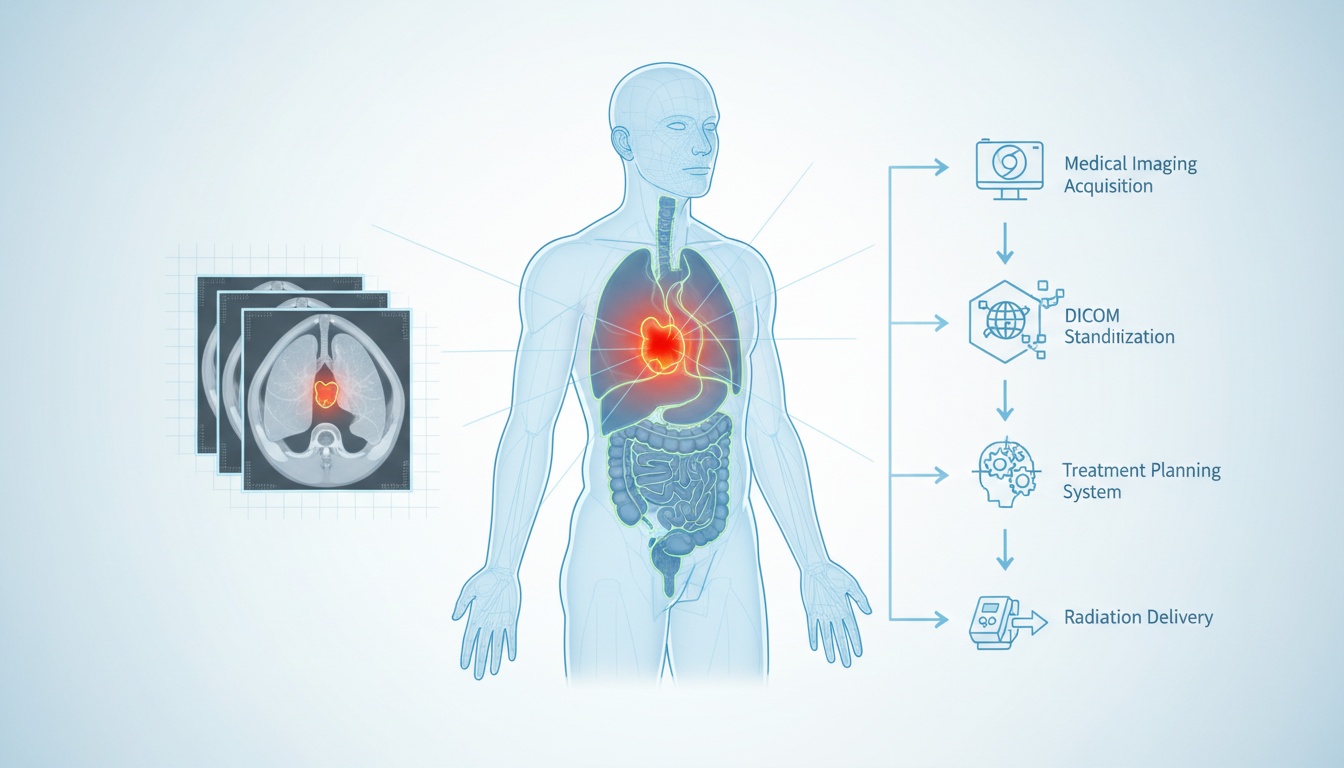
La radioterapia es una de las herramientas más eficaces en la lucha contra el cáncer. Se basa en la administración precisa de radiación de alta energía para reducir o destruir tumores, preservando al mismo tiempo los tejidos sanos circundantes. Pero la palabra clave aquí es precisión. Sin una precisión exacta, la radioterapia corre el riesgo de dañar estructuras vitales o de no atacar eficazmente las células malignas. Ese nivel de precisión no ocurre por accidente: comienza con la obtención de imágenes.
La imagenología médica es la columna vertebral de la planificación de la radioterapia. Permite a los oncólogos radioterapeutas y a los físicos médicos visualizar el tumor, los órganos circundantes y las densidades de los tejidos para adaptar un plan de tratamiento único para cada paciente. Aquí es donde entra en juego DICOM (Imágenes Digitales y Comunicaciones en Medicina). Las imágenes DICOM estandarizan la forma en que se capturan, almacenan, transfieren y visualizan los escaneos, asegurando la coherencia entre dispositivos y sistemas.
En este artículo, explicaremos cómo la imagenología apoya la planificación de la radioterapia, cómo funcionan las imágenes DICOM en este contexto y cómo el mapeo de radiación garantiza un tratamiento seguro y eficaz. Ya sea usted estudiante, profesional médico o alguien que explora plataformas de radiología, obtendrá una comprensión más profunda de cómo las imágenes de radioterapia se traducen en resultados exitosos.
El proceso de obtención de imágenes es fundamental para la radioterapia. Antes de dirigir cualquier haz al cuerpo, los clínicos deben localizar el tumor e identificar los tejidos sanos cercanos que necesitan protección. Esto se hace a través de una sesión de simulación, que generalmente implica una tomografía computarizada (TC), que crea un modelo 3D detallado de la anatomía del paciente.
Las tomografías computarizadas (TC) se consideran el estándar de oro para la planificación de la radioterapia debido a su excelente resolución espacial y capacidad para cuantificar la densidad del tejido. La resonancia magnética (RM) se usa a menudo junto con la TC para una mejor visualización de los tejidos blandos, especialmente en casos de cerebro, médula espinal o pelvis. También pueden incorporarse exploraciones PET para resaltar regiones metabólicamente activas dentro de un tumor, ofreciendo información adicional sobre la biología del tumor.
Estas modalidades de imagen generan cortes transversales del cuerpo que, cuando se compilan, forman un mapa anatómico completo. Estos mapas ayudan a los clínicos a identificar el Volumen Tumoral Bruto (GTV), el Volumen Blanco Clínico (CTV) y el Volumen Blanco de Planificación (PTV), cada uno de los cuales representa un componente crucial para definir dónde y cómo se administrará la radiación.
Cuando los pacientes buscan imágenes de radioterapia, a menudo quieren entender cómo son las máquinas o qué implica el proceso. Sin embargo, las imágenes más críticas son las capturadas internamente: las exploraciones de diagnóstico y planificación que permiten un tratamiento preciso y seguro.
DICOM es un formato universal utilizado para manejar, almacenar, imprimir y transmitir información en imágenes médicas. Abarca tanto un formato de archivo como un protocolo de comunicación. Introducido a principios de la década de 1990, DICOM se ha convertido en el estándar de la industria para imágenes radiológicas y se adopta ampliamente en hospitales y clínicas de todo el mundo.
En el contexto de la radioterapia, DICOM va más allá del simple almacenamiento de imágenes de TC o RM. Incluye extensiones especializadas conocidas como objetos DICOM RT. Estos incluyen:
• Rtstruct: Define los conjuntos de estructuras, como tumores y órganos en riesgo.
• Rtplan: Contiene los detalles técnicos de cómo se administrará la radiación.
• Rtdose: Contiene la distribución de dosis calculada en el área de tratamiento.
• Rtimage: Captura imágenes de verificación tomadas durante el tratamiento.
Las imágenes DICOM permiten que múltiples sistemas (escáneres, software de planificación de tratamiento y máquinas de administración de radiación) se comuniquen sin problemas. Una exploración realizada en una máquina de TC se puede transferir al software de planificación donde se dibujan contornos, se realizan cálculos de dosis y el plan finalizado se exporta a un acelerador lineal para su entrega.
Estas imágenes y metadatos relacionados aseguran que el paciente reciba la dosis correcta, en el área correcta, con una precisión milimétrica. También permiten archivar y revisar los datos del tratamiento, lo cual es crucial para el aseguramiento de la calidad y el seguimiento a largo plazo.
El proceso de planificación de radioterapia es una secuencia altamente coordinada de pasos que involucra a radiólogos, oncólogos radioterapeutas, físicos médicos y dosimetristas. Comienza con la fase de simulación. Durante esta fase, el paciente se coloca exactamente como estará durante el tratamiento real, y se pueden usar dispositivos de inmovilización para asegurar la reproducibilidad. Luego se realiza una tomografía computarizada en esta configuración.
Una vez adquirida la exploración, se guarda en formato DICOM y se importa al software de planificación de tratamiento. Aquí, el equipo médico identifica y delinea el tumor y los órganos adyacentes en riesgo. Este paso se conoce como contorneo y es de importancia crítica. Incluso unos pocos milímetros de desviación pueden significar la diferencia entre atacar el tumor de manera efectiva o dañar el tejido sano.
Con las estructuras definidas, el físico médico o dosimetrista comienza la planificación de la dosis. El objetivo es maximizar la dosis de radiación al tumor mientras se minimiza la exposición a los tejidos normales. Algoritmos avanzados calculan la disposición óptima de los haces de radiación para lograr este equilibrio. Estos parámetros se guardan luego como un DICOM RTPLAN.
La distribución de dosis calculada se almacena como un archivo DICOM RTDOSE, que proporciona un mapa 3D que muestra cómo se depositará la radiación en todo el cuerpo. El oncólogo radioterapeuta revisa y aprueba esta información antes de que se envíe a la máquina de tratamiento.
Se pueden generar archivos DICOM RTIMAGE durante el tratamiento real para verificar el posicionamiento del paciente y asegurar que la radiación se esté administrando según lo planeado. Este paso de verificación es crucial para mantener la precisión del tratamiento en múltiples sesiones.
El mapeo de radiación se refiere a visualizar cómo se distribuye la dosis de radiación dentro del cuerpo del paciente. Esto es crítico para asegurar que la dosis prescrita llegue al tumor mientras se limita la exposición a los tejidos circundantes.
Los sistemas de planificación de tratamiento pueden simular cómo se comportará la radiación a medida que atraviesa diferentes tejidos utilizando datos de exploraciones de TC y RM. Estas simulaciones tienen en cuenta las propiedades físicas del haz de radiación y la anatomía del paciente.
El resultado es una distribución de dosis en 3D, a menudo visualizada a través de líneas de isodosis codificadas por colores. Estas líneas representan áreas que reciben porcentajes específicos de la dosis prescrita. Por ejemplo, la línea de isodosis del 100% debería idealmente abarcar el volumen del tumor, mientras que los porcentajes más bajos podrían extenderse a áreas adyacentes.
Los archivos DICOM RTDOSE contienen esta información de mapeo. Cuando se ven en un visor DICOM como PostDICOM, los clínicos pueden examinar cada corte, rotar el modelo y evaluar la cobertura de la dosis desde múltiples ángulos. Esto asegura que el plan de tratamiento cumpla con los objetivos clínicos antes de ser ejecutado.
Las imágenes de radioterapia a menudo se centran en máquinas o salas de tratamiento, pero el mapeo de radiación ofrece una imagen más profunda: una que muestra las líneas invisibles que guían un tratamiento que salva vidas.
 - Created by PostDICOM.jpg)
El uso de DICOM en radioterapia aporta numerosas ventajas que impactan directamente en la seguridad del paciente, la efectividad del tratamiento y la eficiencia operativa.
En primer lugar, DICOM garantiza la interoperabilidad. Independientemente del escáner que se utilice o del software de planificación que se implemente, siempre que todos los sistemas admitan DICOM, los datos pueden fluir sin problemas. Esto permite a las instituciones mezclar y combinar equipos sin comprometer la integridad del flujo de trabajo.
En segundo lugar, DICOM permite la documentación y el almacenamiento estandarizados. Los planes de tratamiento, las imágenes y los mapas de dosis se pueden archivar para referencia futura, lo que permite a los clínicos revisar y comparar terapias pasadas si el cáncer reaparece. Estos datos históricos son invaluables en el manejo del cáncer a largo plazo.
Además, los sistemas basados en DICOM permiten la colaboración remota. Un radiólogo en una ciudad puede contornear estructuras, mientras que un físico en otra puede planificar la dosis, todo utilizando archivos DICOM compartidos. Esto es particularmente beneficioso en comités de tumores multidisciplinarios y entornos de atención médica con experiencia in situ limitada.
Plataformas como PostDICOM llevan estas ventajas más allá al ofrecer herramientas de visualización y colaboración DICOM basadas en la nube. Con PostDICOM, los equipos de atención médica pueden cargar, ver, anotar y compartir archivos de radioterapia en tiempo real. Esto significa tiempos de respuesta más rápidos, menos errores y un proceso de atención al paciente más simplificado.
La radioterapia es una modalidad de tratamiento poderosa, pero su éxito depende de la precisión y una planificación cuidadosa. Desde la exploración inicial de TC o RM hasta los complejos algoritmos que definen la administración de la dosis, cada paso se basa en datos de imagen precisos. DICOM hace posible esta precisión. Conecta máquinas, profesionales y flujos de trabajo en un sistema cohesivo que prioriza la seguridad del paciente y la eficacia del tratamiento.
Comprender cómo funciona la planificación de radiación con imágenes DICOM es esencial para cualquier persona involucrada en oncología o radiología. Desmitifica el trabajo detrás de escena que convierte exploraciones abstractas en planes de tratamiento procesables.
Ya sea que sea un profesional que explora herramientas avanzadas o una institución que busca una mejor manera de administrar imágenes médicas, PostDICOM ofrece una solución sólida. Pruebe una prueba gratuita de PostDICOM hoy mismo y experimente el futuro de la imagenología y planificación de radioterapia basada en la nube.


|
Cloud PACS y Visor DICOM en líneaSuba imágenes DICOM y documentos clínicos a los servidores de PostDICOM. Almacene, visualice, colabore y comparta sus archivos de imágenes médicas. |