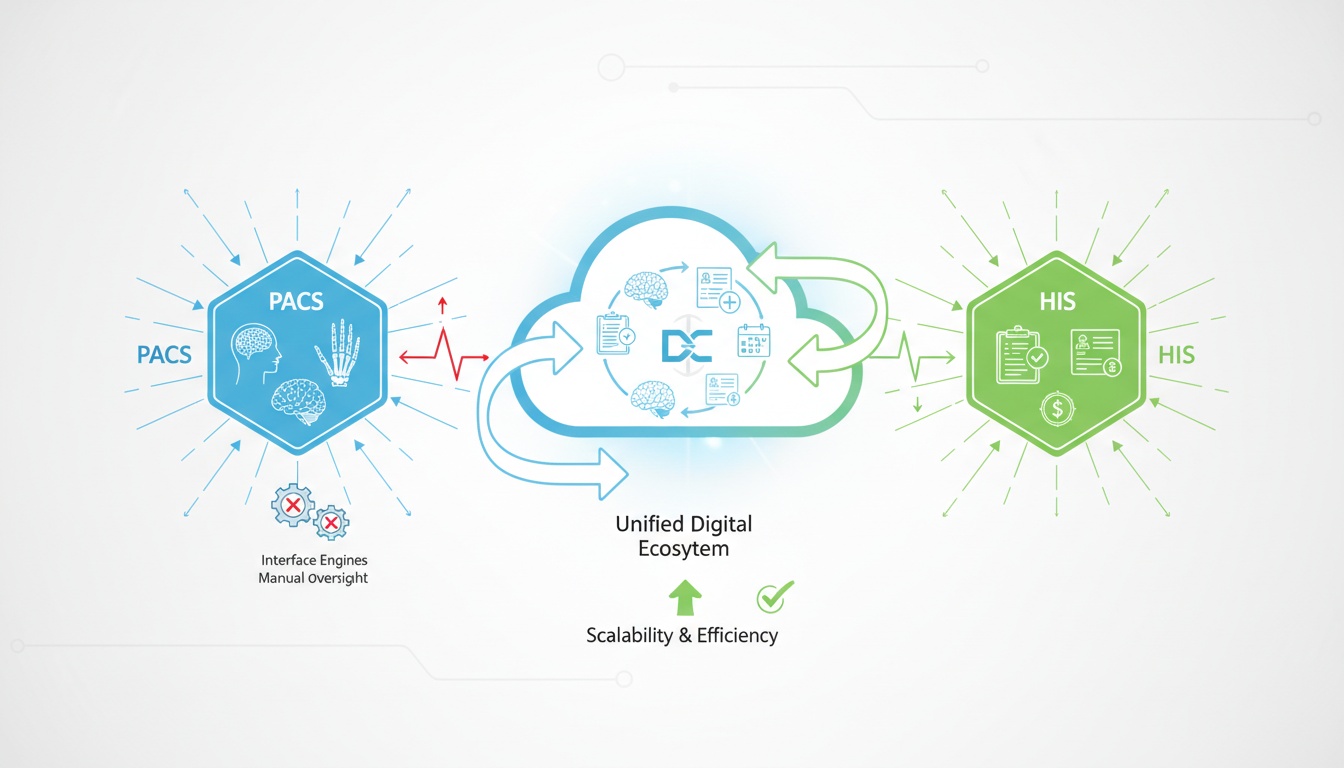
Les systèmes de santé modernes ne reposent plus sur des applications en silos. Les données d'imagerie, les données démographiques des patients, les rapports de diagnostic et les dossiers administratifs doivent fonctionner au sein d'un écosystème numérique unifié. Pourtant, par le passé, les systèmes d'archivage et de transmission d'images (PACS) et les systèmes d'information hospitaliers (SIH) fonctionnaient souvent en parallèle au lieu de collaborer.
Cette séparation a entraîné des inefficacités dans les flux de travail, des problèmes de rapprochement des données et des dépendances techniques qui imposaient une limite à l'évolutivité. Les services de radiologie utilisaient le PACS pour le stockage/la récupération des images, tandis que les systèmes à l'échelle de l'hôpital assuraient le suivi des dossiers des patients, des admissions et des processus de facturation. La liaison entre ces systèmes devait être supervisée par des moteurs d'interface complexes et nécessitait une supervision manuelle.
À mesure que la prestation des soins de santé s'est étendue au-delà des infrastructures sur un seul site, les problèmes liés aux systèmes moins intégrés ont commencé à devenir plus évidents. Les réseaux multisites, les environnements de lecture à distance, l'expansion de la télémédecine et les exigences en matière de gouvernance des données appelaient à une plus grande intégration entre l'imagerie et les systèmes d'entreprise.
Aujourd'hui, le PACS intégré au SIH n'est plus un luxe technique : c'est une nécessité structurelle. Plus important encore, les architectures cloud natives ont fondamentalement redéfini les moyens par lesquels l'interopérabilité est atteinte, maintenue et mise à l'échelle.
Le PACS intégré au SIH est passé d'une connectivité fragile basée sur des interfaces à une interopérabilité robuste orchestrée par le cloud.
• L'intégration précoce dépendait fortement des moteurs d'interface traduisant les normes HL7 et DICOM.
• La véritable interopérabilité nécessite la synchronisation de l'identité des patients, des listes de travail automatisées et des flux de travail de rapports unifiés.
• Le Cloud PACS centralise les couches d'intégration, allégeant ainsi la complexité de l'infrastructure sur les réseaux multisites.
• La sécurité, l'auditabilité et la conformité doivent être intégrées au niveau de l'architecture.
• L'intégration moderne vous prépare à l'IA, à la collaboration à distance et à la croissance évolutive de l'entreprise.
Lorsqu'ils sont conçus de manière stratégique, les systèmes intégrés PACS et SIH transforment l'imagerie médicale d'un utilitaire départemental à un service d'entreprise fondamental.
Avec la modernisation des infrastructures de santé en cours, l'intégration entre l'imagerie et les plates-formes d'information hospitalières devient fondamentale plutôt qu'optionnelle. L'évaluation de la connexion de votre architecture PACS avec les systèmes existants est une étape critique vers des opérations d'imagerie médicale évolutives et résilientes.
Découvrez comment l'infrastructure Cloud PACS de PostDICOM prend en charge l'intégration sécurisée du SIH basée sur des normes dans des environnements de santé distribués.
Les premières implémentations de PACS ont été conçues principalement comme des référentiels d'imagerie. Leur principale fonction était de transformer les images en format numérique et de se débarrasser de l'ancienne méthode utilisant le film. Ils voulaient utiliser des images numériques au lieu de films pour tout leur travail, avec des images radiologiques. Ces systèmes étaient souvent déployés sur site au sein des services de radiologie, optimisés pour le stockage d'images à haut volume et la visualisation diagnostique plutôt que pour l'échange de données à l'échelle de l'entreprise.
Dans le même temps, les systèmes d'information hospitaliers ont évolué séparément pour gérer les données administratives et cliniques telles que les admissions, les dossiers de sortie, la facturation et la documentation médicale. Les systèmes SIH ont été conçus pour fonctionner avec des données textuelles et non avec des images haute résolution.
Les normes techniques des systèmes sont ce qui les fait fonctionner comme ils le font pour leurs objectifs.
Le PACS s'appuyait sur la norme DICOM pour gérer les données d'imagerie, tandis que les plates-formes SIH utilisaient les protocoles de messagerie HL7 pour échanger des informations sur les patients et les flux de travail. Bien que les deux normes soient essentielles à l'informatique de santé, elles n'étaient pas intrinsèquement interopérables. DICOM gérait les objets d'imagerie ; HL7 gérait les événements liés aux patients et les demandes cliniques.
Pour connecter ces systèmes, les hôpitaux ont déployé des moteurs d'interface ou des courtiers intergiciels (middleware). Ces moteurs traduisaient les messages HL7 en mises à jour de listes de travail pour le PACS et s'assuraient que les identifiants des patients étaient synchronisés sur toutes les plates-formes. Bien que fonctionnelles, ces intégrations étaient fragiles. Des modifications de la structure des messages, des incompatibilités de versions ou des interruptions de réseau pouvaient perturber les flux de travail.
À mesure que les réseaux hospitaliers se développaient, ils avaient besoin de plus de personnel pour surveiller les systèmes informatiques. Chaque fois qu'une nouvelle machine, un nouveau service ou un nouveau bâtiment était ajouté, cela rendait les choses plus compliquées pour les réseaux hospitaliers. Les réseaux hospitaliers devaient faire face à cette complexité.
Comprendre le PACS intégré au SIH nécessite la connaissance des normes fondamentales. Ces normes aident les systèmes à communiquer entre eux. Le PACS et le SIH doivent suivre ces règles pour partager les informations de manière fluide.
Health Level Seven ou HL7 est un ensemble de normes pour l'envoi de messages entre les systèmes de santé. Ces normes aident les systèmes de santé à partager des données administratives entre eux. Lorsque nous parlons de HL7 dans le contexte de l'intégration du PACS, certains types de messages sont vraiment importants :
• Les messages ADT (Admission, Sortie, Transfert) mettent à jour les informations démographiques et le statut des patients.
• Les messages ORM (Message de commande) communiquent les demandes d'imagerie du SIH/SIR au PACS.
• Les messages ORU (Résultat d'observation) transmettent les rapports finalisés au système hospitalier.
Ces messages aident le PACS à faire correspondre les flux de travail d'imagerie avec les opérations de l'hôpital. Si l'ADT n'est pas synchronisé, des erreurs d'identité des patients pourraient affecter l'exactitude du diagnostic.
DICOM régit le stockage, la transmission et la récupération des données d'imagerie médicale. Il définit les formats de fichiers, les structures de métadonnées et les protocoles de communication. Ceux-ci sont utilisés par les modalités d'imagerie et les systèmes PACS.
Lorsque vous effectuez une étude d'imagerie, DICOM s'assure que les données de la machine peuvent être sauvegardées, trouvées et récupérées facilement sur les systèmes. Mais DICOM ne prend pas en charge tout le travail qui doit être accompli dans un hôpital. C'est pourquoi HL7 reste très important pour les flux de travail hospitaliers. DICOM est efficace pour les données d'études d'imagerie. HL7 est nécessaire pour gérer tout le reste de ce qui se passe à l'hôpital.
À mesure que l'informatique de santé a gagné en maturité, des couches pour aider les différents systèmes à fonctionner ensemble sont apparues pour rendre les choses plus flexibles.
Le système DICOMweb a introduit un moyen d'accéder aux images sur le Web en utilisant des services RESTful. C'est très utile pour les personnes qui travaillent avec des images. Le FHIR ou Fast Healthcare Interoperability Resources a facilité le partage d'informations de manière structurée grâce à l'utilisation d'API. Les normes DICOMweb et FHIR nous aident à nous éloigner des systèmes rigides et permettent d'intégrer les éléments de manière plus évolutive. C'est un avantage pour DICOMweb et FHIR, car ils rendent les systèmes plus flexibles et plus faciles à utiliser.
Dans les environnements cloud natifs, les architectures orientées API remplacent les connexions point à point rigides par une interopérabilité basée sur les services. La façon dont nous construisons les systèmes aujourd'hui permet à l'intégration PACS-SIH de bien fonctionner dans les grands réseaux de santé étendus. Cela signifie que l'intégration PACS-SIH peut se développer sans devenir trop compliquée.
Lorsque le PACS et le SIH sont deux systèmes isolés, les flux de travail cliniques sont basés sur la synchronisation et non sur l'intégration. Les radiologues peuvent interpréter les études contenues dans le PACS, tandis que les données démographiques des patients et les antécédents cliniques sont contenus dans le système hospitalier. Tout retard ou inadéquation entre les deux environnements crée des inefficacités qui sont proportionnelles à la taille de l'établissement.
La véritable intégration fait une différence dans la façon dont ces flux de travail d'imagerie fonctionnent quotidiennement à travers l'entreprise.
Lorsque les messages ADT du système hospitalier se synchronisent en temps réel avec le PACS, cela augmente immédiatement la cohérence de l'identité des patients. Les études d'imagerie sont automatiquement liées à des informations démographiques exactes afin de minimiser les erreurs de rapprochement et les doublons. Ce n'est pas une simple commodité administrative - cela a un impact direct sur la sécurité des diagnostics et la fiabilité des rapports.
La communication des demandes est également rationalisée. Lorsqu'une demande d'imagerie est placée dans le SIH ou le SIR, un message ORM peut automatiquement créer une entrée de liste de travail au sein du PACS. Les technologues ne dépendent plus de la saisie manuelle de données ou de systèmes de références croisées. La liste de travail de modalité est une liste dynamique - cela garantit que les études d'imagerie sont réalisées dans le contexte patient correct.
Les environnements intégrés aident également à une meilleure gestion du cycle de vie des rapports. Une fois qu'un radiologue a terminé une interprétation diagnostique, les messages ORU peuvent être utilisés pour renvoyer des résultats structurés au système hospitalier. Les cliniciens qui examinent le dossier d'un patient ont accès aux rapports d'imagerie sans avoir à naviguer sur plusieurs plates-formes. Cette visibilité unifiée permet d'accélérer les décisions de traitement et favorise une meilleure collaboration entre les disciplines.
Outre la radiologie, l'intégration d'entreprise permet un accès interdépartemental aux données d'imagerie. Les études d'imagerie peuvent être consultées par des chirurgiens, des oncologues et des médecins urgentistes via des cadres d'authentification centralisés. Cela réduit les retards causés par les silos départementaux et améliore la continuité des soins.
En résumé, le PACS intégré au SIH marque un changement dans la fonction de l'imagerie, passant d'un outil centré sur le département à un atout clinique à l'échelle de l'entreprise.
Alors que les premiers modèles d'intégration utilisaient des moteurs d'interface et des intergiciels localisés, dans l'architecture cloud native, on assiste à un changement structurel dans la manière dont le PACS et le SIH communiquent.
Les déploiements PACS traditionnels sur site nécessitaient des intégrations point à point. Chaque site hospitalier disposait de son propre moteur d'interface, de sa propre pile matérielle et de ses propres frais de maintenance. La mise à l'échelle de l'environnement nécessitait la duplication de l'infrastructure d'un établissement à l'autre, ce qui entraînait une augmentation des coûts ainsi qu'une complexité technique accrue.
Le Cloud PACS change complètement ce modèle.
Dans un environnement cloud natif, les services PACS s'exécutent sur une infrastructure élastique. L'intégration ne dépend pas d'écouteurs HL7 statiques ou de courtiers d'interface rigides. Au lieu de cela, les systèmes modernes utilisent des principes de conception orientés API, une architecture de microservices et des couches de communication basées sur les événements.
Ce changement présente un certain nombre d'avantages structurels.
Premièrement, l'interopérabilité devient centralisée plutôt que distribuée. Une seule couche d'intégration pour le cloud peut gérer le traitement des messages, la gestion de l'identité des patients et l'authentification pour plusieurs établissements. Au lieu d'avoir des intégrations disparates pour chaque site, les réseaux de santé peuvent maintenir des communications uniformes sur l'ensemble de leurs sites.
Deuxièmement, l'évolutivité est améliorée sans augmentation proportionnelle correspondante de l'infrastructure. À mesure que le volume d'imagerie augmente, les systèmes basés sur le cloud attribuent dynamiquement des ressources de calcul et de stockage. Les points de terminaison d'intégration ne changent pas, même lorsque le débit augmente.
Troisièmement, les cadres d'authentification modernes offrent une sécurité et une traçabilité supplémentaires. Les systèmes de jetons basés sur OAuth2, les contrôles d'accès basés sur les rôles et l'échange de données chiffrées remplacent les anciens réseaux internes basés sur la confiance. C'est particulièrement important dans les situations d'accès multisites ou à distance où la dépendance au VPN créait auparavant des goulots d'étranglement.
L'intégration cloud native permet également un accès Web à l'imagerie via DICOMweb et l'utilisation d'une API RESTful. Les cliniciens sont libres d'accéder en toute sécurité aux études d'imagerie via des visionneuses basées sur un navigateur sans avoir à installer un logiciel client lourd. Cela améliore l'accessibilité pour les radiologues à distance, les services de télésanté et les réseaux de soins distribués.
Il est important de noter que c'est l'architecture cloud qui réduit les points de défaillance uniques. La redondance multirégionale est l'assurance que si un centre de données est perturbé, les services d'intégration ne le seront pas ailleurs. Dans les environnements de santé critiques, ce n'est pas optionnel -- c'est fondamental.
En modifiant l'approche d'intégration entre le PACS et le SIH d'un exercice d'interface local à une stratégie de conception au niveau de l'infrastructure, les environnements cloud aident à redéfinir le rôle de l'imagerie en tant que service évolutif prêt pour l'entreprise, et non comme un simple outil départemental.
 - Created by PostDICOM.jpg)
L'intégration accroît les capacités -- mais elle accroît également les responsabilités.
Lorsque le PACS et le SIH fonctionnent indépendamment, l'exposition aux risques est compartimentée. Une fois que les systèmes deviennent interopérables, les données démographiques des patients, les données d'imagerie, les rapports diagnostiques et les flux de travail administratifs voyagent à travers des environnements interconnectés. Sans une gouvernance structurée, cette connectivité accrue peut accroître la vulnérabilité.
Les environnements intégrés PACS-SIH modernes doivent donc inclure la sécurité au niveau de l'architecture plutôt que de l'implémenter après coup.
Dans les systèmes intégrés, l'identification des utilisateurs est critique, et l'identité des utilisateurs doit être cohérente. Les radiologues, les technologues, les médecins référents et le personnel administratif peuvent utiliser des données à la fois sur les plates-formes PACS et SIH. Les cadres de contrôle d'accès basé sur les rôles (RBAC) garantissent que les utilisateurs ne peuvent accéder qu'aux informations appropriées à leur rôle clinique ou opérationnel.
Les environnements cloud natifs améliorent ce modèle avec des fournisseurs d'identité centralisés et des mécanismes d'authentification basés sur des jetons tels qu'OAuth2. Au lieu de conserver des silos d'informations d'identification pour les systèmes d'imagerie et hospitaliers, les organisations peuvent consolider la gouvernance des accès sur l'ensemble des systèmes d'imagerie et hospitaliers. C'est bénéfique pour l'auditabilité ainsi que pour réduire la prolifération des identifiants.
Les systèmes intégrés envoient et reçoivent en continu des messages HL7 structurés, des métadonnées d'imagerie et du contenu diagnostique. Tous les canaux de communication doivent être chiffrés en transit à l'aide des protocoles TLS. Les archives d'imagerie stockées dans l'infrastructure cloud doivent également mettre en œuvre un chiffrement au repos, afin d'empêcher l'extraction de données non autorisée même en cas de compromission au niveau du stockage.
Le chiffrement est particulièrement important pour les réseaux de santé distribués où l'imagerie peut être consultée à distance au-delà des frontières géographiques.
La gouvernance d'entreprise exige que vous ayez une traçabilité complète de qui a accédé à quels dossiers et à quel moment. Les environnements intégrés PACS-SIH doivent enregistrer :
• Les événements d'authentification des utilisateurs
• L'activité d'accès aux études
• Les modifications de rapports
• Les exportations ou téléchargements de données
Les journaux d'audit centralisés aident à renforcer la surveillance de la conformité et facilitent les rapports réglementaires. Dans les réseaux d'hôpitaux multisites, l'infrastructure d'audit centralisée permet également une surveillance inter-établissements.
Les organisations de santé existent dans un environnement hautement réglementé, tel que la loi HIPAA aux États-Unis et le RGPD dans l'Union européenne. Les systèmes intégrés sont tenus d'assurer :
• Les principes de minimisation des données
• Le transfert contrôlé de données transfrontalières
• Les politiques d'accès documentées
• Les protocoles de détection et de notification des violations
Les architectures Cloud PACS natives ont tendance à offrir des outils de conformité plus puissants que les anciens systèmes sur site, tels que la surveillance automatisée, la validation des sauvegardes et les politiques de conservation structurées.
L'intégration ne doit pas compromettre la posture de conformité. Au contraire, si elle est correctement conçue, elle devrait renforcer la transparence de la gouvernance entre les systèmes d'imagerie et administratifs.
Au-delà de l'interopérabilité technique et de l'alignement réglementaire, l'intégration devra avoir un sens en termes opérationnels et financiers.
Les décisions informatiques en matière de santé exigent des résultats de plus en plus mesurables. Le PACS intégré au SIH apporte une valeur ajoutée à l'entreprise sous de multiples dimensions.
Le rapprochement manuel entre les systèmes d'imagerie et les dossiers hospitaliers prend du temps et est source d'erreurs. La synchronisation automatisée aide à réduire les études en double, à minimiser les incohérences démographiques et à faciliter la gestion des demandes. Au fil du temps, cela améliore l'efficacité du personnel et réduit les coûts de reprise du travail.
Les environnements existants comportent souvent plusieurs intégrations point à point qui doivent être surveillées et mises à jour en permanence. Les couches d'intégration basées sur le cloud centralisent et standardisent ces interfaces et allègent le fardeau opérationnel des services informatiques.
Au lieu de devoir maintenir des intergiciels séparés pour chaque établissement, les réseaux de santé peuvent contrôler l'intégration depuis une couche architecturale unifiée.
À mesure que les réseaux hospitaliers se développent ou acquièrent de nouvelles installations, la complexité de l'intégration augmente traditionnellement. L'infrastructure Cloud PACS native permet aux nouveaux sites de se connecter via des points de terminaison d'API standardisés au lieu de dupliquer des piles entières de matériel et d'interfaces.
Cela a pour effet secondaire de raccourcir considérablement les temps de déploiement et de réduire les dépenses d'investissement.
Les listes de travail unifiées, les données patients synchronisées et les cycles de retour de rapports rationalisés signifient que les délais d'exécution sont réduits. Des rapports de diagnostic plus rapides améliorent le flux des patients et renforcent l'efficacité globale de la prestation des soins.
Les environnements cloud intégrés avec redondance multirégionale offrent de meilleures garanties de disponibilité. En cas de sinistre, les informations d'imagerie et les services d'intégration restent accessibles. La planification de la continuité des activités est prise en charge par l'infrastructure, par opposition aux méthodes manuelles.
Lorsqu'ils sont évalués de manière globale, les environnements intégrés PACS-SIH passent du statut de centre de coûts informatiques à celui de catalyseur de performances dans les domaines cliniques, opérationnels et financiers.
Comprendre les environnements modernes intégrés PACS-SIH nécessite de visualiser le changement architectural qui s'est produit au cours de la dernière décennie.
Dans les environnements existants, l'intégration ressemblait souvent à ceci :
SIH → Moteur d'interface → PACS
SIR → Moteur d'interface → PACS
Modalité → PACS
Visionneuse → PACS
Toutes les connexions étaient point à point. Chaque site disposait de sa propre infrastructure. Chaque mise à jour risquait de perturber l'interface.
L'intégration cloud native offre une architecture plus centralisée et orientée services.
Un modèle d'intégration moderne comprend normalement :
• Le SIH/SIR envoyant des messages HL7 (ADT, ORM, ORU)
• Une couche d'intégration basée sur le cloud traitant et validant les messages
• Des services de gestion des identités pour la synchronisation du contexte patient
• Le stockage Cloud PACS et l'orchestration des images
• Un accès Web pour la visualisation via les API DICOMweb
• Une authentification via un fournisseur d'identité centralisé
Au lieu de pipelines inflexibles et spécifiques à un emplacement, l'intégration devient une couche de services contrôlée qui peut évoluer à l'échelle des établissements.
 - Created by PostDICOM.jpg)
L'intégration ne consiste plus seulement à relier deux systèmes. Il s'agit de créer une base numérique flexible capable de prendre en charge les nouvelles technologies de santé.
Plusieurs tendances structurelles influencent la prochaine étape de l'intégration PACS-SIH.
Les fournisseurs de logiciels de santé s'orientent vers une approche orientée API. Plutôt que de développer des plates-formes monolithiques, les systèmes communiquent entre eux à l'aide d'interfaces de services standardisées. Cette approche atténue la dépendance à l'égard d'un fournisseur et améliore l'interopérabilité multiplateforme.
Les environnements Cloud PACS natifs s'intègrent parfaitement dans ce modèle, permettant aux applications externes -- telles que les plates-formes d'analyse et les portails patients -- d'accéder aux données d'imagerie de manière sécurisée.
Les outils d'intelligence artificielle reposent sur un accès uniforme et structuré aux ensembles de données d'imagerie et aux métadonnées correspondantes. Lorsque le PACS et le SIH existent en silos, la mise en œuvre de l'IA nécessite des pipelines complexes d'extraction de données.
Les architectures intégrées pour le cloud rendent ce processus beaucoup plus facile. Les études de données d'imagerie et les données des patients peuvent être consultées via des API sécurisées, accélérant ainsi la validation et le déploiement de l'IA sans avoir à reconstruire l'infrastructure.
La télémédecine, la notification à distance en radiologie et la collaboration transfrontalière deviennent des éléments acceptés de la prestation des soins. Le Cloud PACS intégré garantit que les études et les rapports d'imagerie sont disponibles, quel que soit l'endroit où se trouve le clinicien.
Cette flexibilité peut être particulièrement importante pour les réseaux de santé multisites et les partenariats de diagnostic internationaux.
Les établissements de santé développent de plus en plus d'approches centralisées de la gouvernance des données. L'infrastructure d'imagerie intégrée contribue aux lacs de données d'entreprise (Data Lakes) et aux environnements d'analyse. Plutôt que d'agir comme des référentiels d'images isolés, le PACS devient une partie intégrante d'une architecture de données stratégique plus vaste.
Le stockage, la récupération et la visualisation diagnostique des images médicales sont gérés par le PACS (Système d'archivage et de transmission d'images). Le SIH (Système d'information hospitalier) gère les informations administratives, cliniques et les dossiers des patients tels que les admissions, la facturation et la documentation médicale. L'intégration garantit que les flux de travail d'imagerie s'intègrent aux dossiers des patients et aux processus opérationnels à l'échelle de l'hôpital.
HL7 propose des normes de messagerie structurées permettant aux systèmes hospitaliers de communiquer les données démographiques des patients, les demandes d'imagerie et les résultats de diagnostic. Les messages ADT sont utilisés pour synchroniser l'identité des patients, tandis que les messages ORM sont utilisés pour transmettre les demandes d'imagerie et les messages ORU pour renvoyer les rapports finalisés. Ces types de messages permettent au PACS d'exister au sein du vaste écosystème des flux de travail hospitaliers.
Oui. Les plates-formes Cloud PACS modernes sont basées sur une architecture orientée API et sur des protocoles d'interopérabilité standardisés (HL7, DICOMweb, FHIR, etc.). Cela offre la possibilité de s'intégrer aux systèmes SIH, SIR et DME existants sans nécessiter le remplacement complet de l'infrastructure.
Les environnements intégrés correctement conçus offrent une sécurité renforcée grâce à la gestion centralisée des identités, au chiffrement de la transmission des données, à la journalisation des audits et aux contrôles d'accès basés sur les rôles. Sur le cloud natif, on retrouve souvent des cadres de gouvernance plus solides que dans les anciennes intégrations sur site.
Les organisations de santé multisites ont besoin d'une gestion standardisée de l'identité des patients avec des flux de travail standardisés et une gouvernance centralisée. Les environnements Cloud PACS intégrés minimisent la duplication de l'infrastructure et rendent les données d'imagerie disponibles sur tous les sites sans affecter la conformité ou les performances.