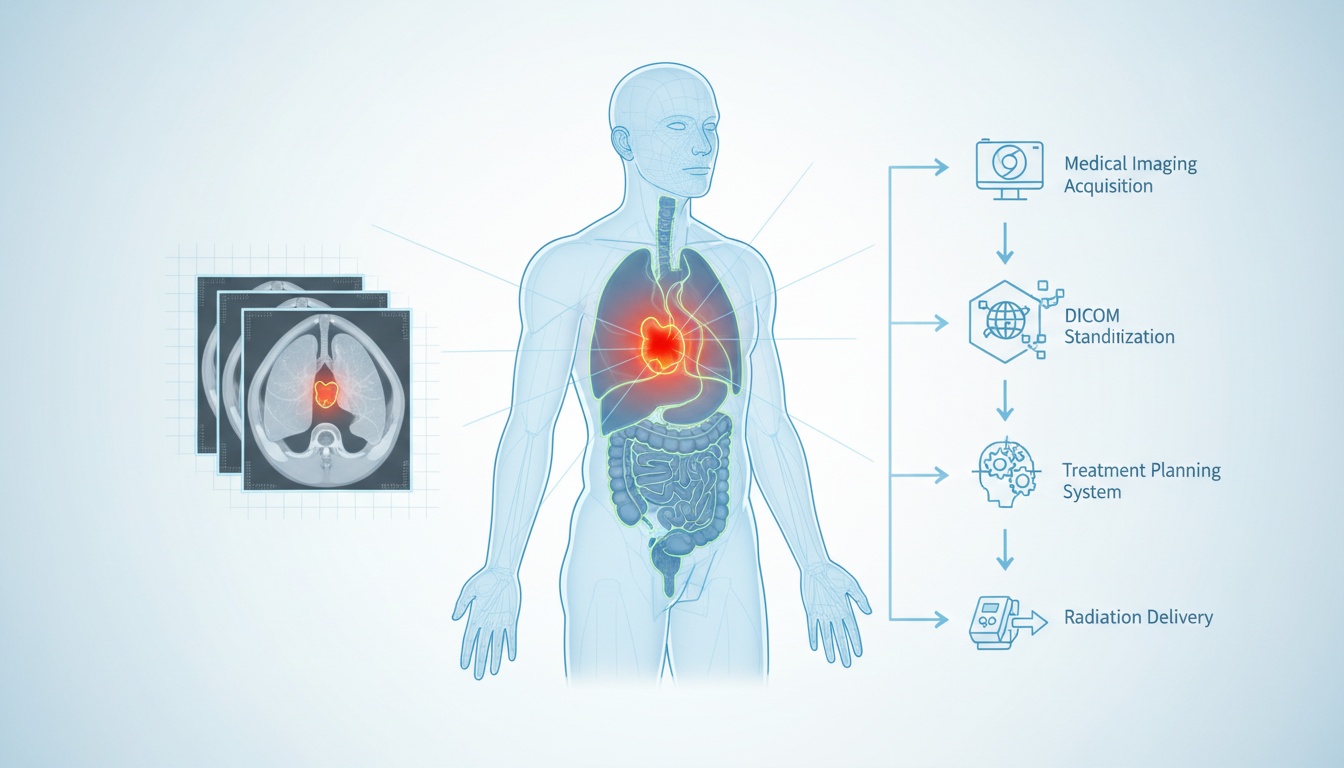
La radiothérapie est l'un des outils les plus efficaces dans la lutte contre le cancer. Elle repose sur l'administration précise de rayonnements à haute énergie pour réduire ou détruire les tumeurs tout en épargnant les tissus sains environnants. Mais le mot clé ici est *précision*. Sans une précision extrême, la radiothérapie risque d'endommager des structures vitales ou de ne pas cibler efficacement les cellules malignes. Ce niveau de précision n'est pas le fruit du hasard : il commence par l'imagerie.
L'imagerie médicale est l'épine dorsale de la planification de la radiothérapie. Elle permet aux radio-oncologues et aux physiciens médicaux de visualiser la tumeur, les organes environnants et la densité des tissus afin d'adapter un plan de traitement unique à chaque patient. C'est là que le DICOM (Digital Imaging and Communications in Medicine) entre en jeu. Les images DICOM standardisent la manière dont les examens sont capturés, stockés, transférés et visualisés, garantissant ainsi la cohérence entre les appareils et les systèmes.
Dans cet article, nous expliquerons comment l'imagerie soutient la planification de la radiothérapie, comment les images DICOM fonctionnent dans ce contexte, et comment la cartographie des rayonnements assure un traitement sûr et efficace. Que vous soyez étudiant, professionnel de santé ou quelqu'un explorant les plateformes de radiologie, vous acquerrez une compréhension plus approfondie de la façon dont les images de radiothérapie se traduisent par des résultats positifs.
Le processus d'imagerie est fondamental pour la radiothérapie. Avant qu'un faisceau ne soit dirigé vers le corps, les cliniciens doivent localiser la tumeur et identifier les tissus sains avoisinants nécessitant une protection. Cela se fait par le biais d'une séance de simulation, impliquant généralement un scanner (CT), qui crée un modèle 3D détaillé de l'anatomie du patient.
Les scanners CT sont considérés comme la référence pour la planification de la radiothérapie en raison de leur excellente résolution spatiale et de leur capacité à quantifier la densité tissulaire. L'IRM est souvent utilisée en complément du scanner pour une meilleure visualisation des tissus mous, en particulier dans les cas concernant le cerveau, la moelle épinière ou le bassin. Les examens TEP peuvent également être intégrés pour mettre en évidence les régions métaboliquement actives au sein d'une tumeur, offrant des informations supplémentaires sur la biologie tumorale.
Ces modalités d'imagerie génèrent des coupes transversales du corps qui, une fois compilées, forment une carte anatomique complète. Ces cartes aident les cliniciens à identifier le Volume Tumoral Macroscopique (GTV), le Volume Cible Anatomo-clinique (CTV) et le Volume Cible Prévisionnel (PTV), chacun représentant une composante cruciale pour définir où et comment les rayonnements seront administrés.
Lorsque les patients cherchent des images de radiothérapie, ils veulent souvent comprendre à quoi ressemblent les machines ou ce que le processus implique. Cependant, les images les plus critiques sont celles capturées en interne : les scans de diagnostic et de planification qui permettent un traitement précis et sûr.
Le DICOM est un format universel utilisé pour manipuler, stocker, imprimer et transmettre des informations en imagerie médicale. Il englobe à la fois un format de fichier et un protocole de communication. Introduit au début des années 1990, le DICOM est devenu la norme industrielle pour l'imagerie radiologique et est largement adopté dans les hôpitaux et les cliniques du monde entier.
Dans le contexte de la radiothérapie, le DICOM va au-delà du simple stockage d'images CT ou IRM. Il inclut des extensions spécialisées connues sous le nom d'objets DICOM RT. Celles-ci comprennent :
• Rtstruct : Définit les ensembles de structures, tels que les tumeurs et les organes à risque.
• Rtplan : Contient les détails techniques sur la manière dont les rayonnements seront administrés.
• Rtdose : Contient la distribution de dose calculée sur la zone de traitement.
• Rtimage : Capture les images de vérification prises pendant le traitement.
Les images DICOM permettent à plusieurs systèmes – scanners, logiciels de planification de traitement et machines d'administration de rayonnements – de communiquer de manière fluide. Un examen réalisé sur un scanner CT peut être transféré vers un logiciel de planification où les contours sont dessinés, les calculs de dose sont effectués, et le plan finalisé est exporté vers un accélérateur linéaire pour l'administration.
Ces images et les métadonnées associées garantissent que le patient reçoit la bonne dose, dans la bonne zone, avec une précision millimétrique. Elles permettent également l'archivage et la révision des données de traitement, ce qui est crucial pour l'assurance qualité et le suivi à long terme.
Le processus de planification de la radiothérapie est une séquence d'étapes hautement coordonnée impliquant des radiologues, des radio-oncologues, des physiciens médicaux et des dosimétristes. Il commence par la phase de simulation. Au cours de cette phase, le patient est positionné exactement comme il le sera lors du traitement réel, et des dispositifs d'immobilisation peuvent être utilisés pour assurer la reproductibilité. Un scanner CT est ensuite réalisé dans cette configuration.
Une fois le scan acquis, il est enregistré au format DICOM et importé dans le logiciel de planification de traitement. Ici, l'équipe médicale identifie et délimite la tumeur et les organes adjacents à risque. Cette étape est connue sous le nom de contourage, et elle est d'une importance critique. Même un décalage de quelques millimètres peut faire la différence entre cibler efficacement la tumeur ou endommager les tissus sains.
Une fois les structures définies, le physicien médical ou le dosimétriste commence la planification de la dose. L'objectif est de maximiser la dose de rayonnement sur la tumeur tout en minimisant l'exposition des tissus normaux. Des algorithmes avancés calculent l'arrangement optimal des faisceaux de rayonnement pour atteindre cet équilibre. Ces paramètres sont ensuite enregistrés en tant que DICOM RTPLAN.
La distribution de dose calculée est stockée sous forme de fichier DICOM RTDOSE, qui fournit une carte en 3D montrant comment les rayonnements seront déposés dans tout le corps. Le radio-oncologue examine et approuve ces informations avant qu'elles ne soient envoyées à la machine de traitement.
Des fichiers DICOM RTIMAGE peuvent être générés pendant le traitement réel pour vérifier le positionnement du patient et s'assurer que les rayonnements sont administrés comme prévu. Cette étape de vérification est cruciale pour maintenir la précision du traitement sur plusieurs séances.
La cartographie des rayonnements fait référence à la visualisation de la distribution de la dose de rayonnement dans le corps du patient. C'est essentiel pour s'assurer que la dose prescrite atteint la tumeur tout en limitant l'exposition aux tissus environnants.
Les systèmes de planification de traitement peuvent simuler le comportement des rayonnements lorsqu'ils traversent différents tissus en utilisant les données des scanners CT et IRM. Ces simulations tiennent compte des propriétés physiques du faisceau de rayonnement et de l'anatomie du patient.
Le résultat est une distribution de dose en 3D, souvent visualisée par des lignes isodoses codées par couleur. Ces lignes représentent les zones recevant des pourcentages spécifiques de la dose prescrite. Par exemple, la ligne isodose à 100 % devrait idéalement englober le volume tumoral, tandis que des pourcentages plus faibles pourraient s'étendre aux zones adjacentes.
Les fichiers DICOM RTDOSE contiennent ces informations de cartographie. Lorsqu'ils sont visualisés dans un visualiseur DICOM comme PostDICOM, les cliniciens peuvent examiner chaque coupe, faire pivoter le modèle et évaluer la couverture de la dose sous plusieurs angles. Cela garantit que le plan de traitement répond aux objectifs cliniques avant d'être exécuté.
Les images de radiothérapie se concentrent souvent sur les machines ou les salles de traitement, mais la cartographie des rayonnements offre une image plus profonde, qui montre les lignes invisibles guidant un traitement vital.
 - Created by PostDICOM.jpg)
L'utilisation du DICOM en radiothérapie apporte de nombreux avantages qui ont un impact direct sur la sécurité des patients, l'efficacité du traitement et l'efficacité opérationnelle.
Tout d'abord, le DICOM garantit l'interopérabilité. Quel que soit le scanner utilisé ou le logiciel de planification mis en œuvre, tant que tous les systèmes prennent en charge le DICOM, les données peuvent circuler de manière fluide. Cela permet aux établissements de combiner différents équipements sans compromettre l'intégrité du flux de travail.
Deuxièmement, le DICOM permet une documentation et un stockage standardisés. Les plans de traitement, les images et les cartes de dose peuvent être archivés pour référence future, permettant aux cliniciens de revoir et de comparer les thérapies passées en cas de récidive du cancer. Ces données historiques sont inestimables pour la gestion du cancer à long terme.
De plus, les systèmes basés sur le DICOM permettent la collaboration à distance. Un radiologue dans une ville peut contourer des structures, tandis qu'un physicien dans une autre peut planifier la dose, le tout en utilisant des fichiers DICOM partagés. C'est particulièrement bénéfique dans les comités de concertation pluridisciplinaire (RCP) et les établissements de soins disposant d'une expertise limitée sur site.
Des plateformes comme PostDICOM poussent ces avantages plus loin en offrant des outils de visualisation DICOM et de collaboration basés sur le cloud. Avec PostDICOM, les équipes de santé peuvent télécharger, visualiser, annoter et partager des fichiers de radiothérapie en temps réel. Cela signifie des délais d'exécution plus rapides, une réduction des erreurs et un processus de soins aux patients plus rationalisé.
La radiothérapie est une modalité de traitement puissante, mais son succès repose sur la précision et une planification minutieuse. Du scanner CT ou IRM initial aux algorithmes complexes définissant l'administration de la dose, chaque étape repose sur des données d'imagerie précises. Le DICOM rend cette précision possible. Il connecte les machines, les professionnels et les flux de travail en un système cohérent qui donne la priorité à la sécurité des patients et à l'efficacité du traitement.
Comprendre comment fonctionne la planification de la radiothérapie avec les images DICOM est essentiel pour toute personne impliquée en oncologie ou en radiologie. Cela démystifie le travail en coulisses qui transforme des scanners abstraits en plans de traitement exploitables.
Que vous soyez un professionnel explorant des outils avancés ou une institution cherchant un meilleur moyen de gérer l'imagerie médicale, PostDICOM offre une solution robuste. Essayez un essai gratuit de PostDICOM aujourd'hui et découvrez l'avenir de l'imagerie et de la planification de la radiothérapie basées sur le cloud.