Fini le temps où les films radiographiques granuleux étaient considérés comme de l'imagerie médicale de pointe.
Des scanners CT détaillés à la technologie des ultrasons en temps réel, les diagnostics révèlent désormais des subtilités anatomiques internes auparavant impossibles à voir.
Pourtant, malgré toute la clarté visuelle qu'offrent les modalités modernes, scruter les anomalies anatomiques et comprendre les processus biochimiques complexes qui sous-tendent des maladies comme le cancer a longtemps reposé sur des approches d'imagerie nucléaire plus rudimentaires.
Mais avec les progrès récents de l'analytique des radiotraceurs et des systèmes de gestion d'images numérisées, la technologie nucléaire vit désormais sa propre révolution.
Nous allons examiner l'essor synergique de la tomographie par émission de positons (TEP) pour l'imagerie de précision par traceur, parallèlement aux systèmes d'archivage et de communication d'images (PACS) centralisant le stockage et l'analyse des examens.
La médecine nucléaire est entrée dans une nouvelle ère où des visualisations vitales accélèrent tout, de l'inclusion dans les essais cliniques à la planification de la radiothérapie tumorale.
Restez avec nous pour connaître les détails !
Bien avant que l'IRM et le scanner CT ne produisent des rendus anatomiques détaillés, la médecine nucléaire a émergé en utilisant des traceurs radioactifs ciblant des processus corporels autrement invisibles.
Pourtant, les premières caméras gamma manquaient de spécificité pour différencier la propagation tumorale de l'inflammation saine. Voici la tomographie par émission de positons (TEP), une technologie révolutionnaire qui fait progresser considérablement les capacités de l'imagerie nucléaire.
Mais qu'est-ce que la TEP exactement, et pourquoi les responsables de la santé devraient-ils s'y intéresser ?
L'imagerie TEP implique l'injection aux patients de molécules biologiquement actives contenant des traceurs radioactifs comme le fluorodésoxyglucose (FDG) qui s'accumulent dans les zones d'activité métabolique accrue.
Les détecteurs de rayons gamma du scanner TEP créent ensuite des images 3D localisant les concentrations de traceurs. Cela permet d'identifier les anomalies au niveau moléculaire plus tôt que les écarts de densité détectables par le scanner CT ou l'IRM seuls.
Perspective du corps entier : Contrairement au scanner CT/IRM, qui se limitent à l'imagerie de zones uniques, les scanners TEP capturent des vues systémiques qui aident à évaluer les cancers qui se propagent couramment. Trouver des lésions pulmonaires actives isolées autrement manquées a d'énormes implications thérapeutiques.
Spécificité améliorée : Certains radiotraceurs se fixent spécifiquement aux processus tumoraux malins, différenciant mieux la malignité de l'inflammation, souvent indiscernables au scanner CT ou à l'IRM. Cette spécificité permet des soins plus ciblés.
Résultats rapides : Les scanners TEP nécessitent moins d'une heure, contrairement à la plupart des examens CT/IRM qui s'étendent de 30 minutes à plus d'une heure pour une couverture équivalente avec un temps d'examen médical plus long. Cela favorise des décisions cliniques rapides.
Évaluation de l'efficacité : Le suivi des cycles de traitement du cancer par la répétition de la TEP offre des conseils quantitatifs sur la réponse thérapeutique. Par exemple, voir les changements d'activité métabolique après une radiothérapie aide les cliniciens à calibrer les interventions idéales par patient.
Oncologie : La caractérisation des masses suspectes, la stadification des cancers et le suivi des thérapies ou du statut de rémission utilisent tous l'imagerie TEP aujourd'hui comme norme de soins pour de nombreuses malignités comme le lymphome. Cette expansion a reposé sur la polyvalence qu'offre le traçage moléculaire ciblé.
Neurologie : La TEP aide à évaluer les convulsions, les troubles de la mémoire comme la maladie d'Alzheimer, et même les conditions psychiatriques en révélant des schémas métaboliques, offrant des indices diagnostiques indisponibles via les tests d'imagerie conventionnels.
Cardiologie : La TEP peut cartographier la viabilité du tissu cardiaque après des crises cardiaques, montrant des zones qui peuvent encore être sauvées par une intervention rapide plus clairement que l'IRM seule. Cette application est encore en développement mais montre d'immenses promesses.
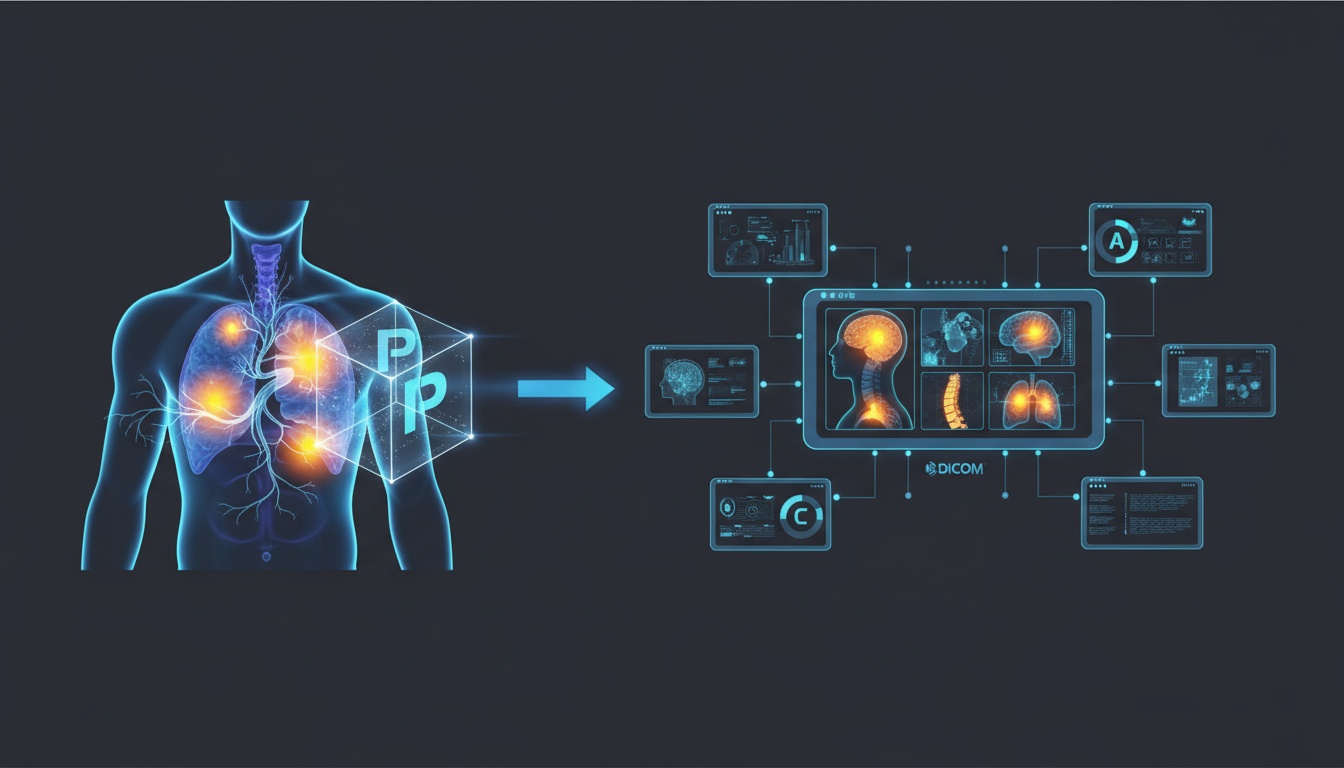
Alors que le volume d'imagerie diagnostique explose avec l'ajout continu de modalités comme la TEP aux côtés des rayons X, scanners CT et IRM traditionnels, la gestion efficace de quantités exponentielles d'examens devient de plus en plus intenable en utilisant des archives de films obsolètes.
Entrez dans le système d'archivage et de communication d'images (PACS) - un cadre révolutionnaire de capture et d'analyse d'images numériques devenant rapidement une infrastructure indispensable en radiologie et au-delà.
Simplement dit, le PACS remplace le film pour numériser le flux de travail d'imagerie. Les examens sont directement transférés des scanners vers des bases de données de stockage centralisées avec des outils de sauvegarde protégeant l'accès perpétuel.
Les visualiseurs DICOM intégrés permettent l'analyse d'images, l'annotation et la création de rapports par plusieurs parties prenantes. Par rapport aux films risquant la décoloration, la dégradation physique ou les limites d'accessibilité, les systèmes PACS facilitent une productivité rationalisée.
Accessibilité instantanée : Les radiologues, technologues, prescripteurs et chirurgiens autorisés peuvent accéder aux études immédiatement de n'importe où, éliminant les délais de transport physique. L'hébergement cloud renforce encore la disponibilité mobile omniprésente.
Interprétation collaborative : Les outils intégrés permettent des consultations d'images multi-spécialistes en temps réel, quelle que soit la proximité du visualiseur, grâce aux commodités du transfert numérique.
Données structurées et métriques : La standardisation des données DICOM permet de surveiller des indicateurs clés comme les délais de rapport, soutenant l'amélioration des résultats.
Historique du patient en contexte : Les archives consolidées contenant tous les examens fournissent un contexte clinique crucial aidant à la précision diagnostique, contrairement aux conditions épisodiques sur film. Les revues de cas longitudinales favorisent l'éducation clinique.
Applications de recherche : Les images désidentifiées alimentent la recherche sur le Big Data, élucidant les tendances à travers l'analytique de la santé de la population, les essais cliniques et au-delà pour accélérer les découvertes médicales grâce à des ensembles de données élargis.
Intégration d'entreprise : Les interfaces reliant le PACS directement aux dossiers médicaux électroniques (DME), aux laboratoires, aux pharmacies et aux systèmes de facturation maximisent l'efficacité avec une documentation automatisée poussée ("push") plutôt que l'extraction manuelle nécessaire pour les dossiers sur film cloisonnés.
Ce concept de centre de commande centralisé et intégré via le PACS propulse l'imagerie au-delà des instantanés isolés vers des gains d'efficacité interconnectés.
À mesure que les synergies d'analytique et d'automatisation continuent de mûrir, la trajectoire technologique converge vers des perspectives d'imagerie élevées plutôt que vers tout déclin fonctionnel redouté.
Des cabinets privés aux grands hôpitaux universitaires, les organisations de santé intégrant la tomographie par émission de positons (TEP) et les systèmes d'archivage et de communication d'images (PACS) bénéficient d'avantages opérationnels et cliniques mesurables, notamment :
La consolidation des actifs d'imagerie d'entreprise dans des structures PACS efficaces rationalise le flux de travail des examens en supprimant le transport de films tout en favorisant la disponibilité instantanée.
La combinaison de données multi-services provenant de la TEP, du scanner CT, des rayons X, de l'IRM et au-delà sous une interface universelle évite les redondances comme la saisie répétée des données démographiques.
Avec des ensembles de données robustes agrégés couvrant des années d'images associées à des métadonnées comme les diagnostics et la progression des cas, un puissant potentiel de data mining s'ouvre pour les administrateurs.
Les hôpitaux peuvent analyser les modèles de performance en ajustant les besoins en personnel ou mieux négocier les contrats avec les assureurs, appuyés par des métriques d'utilisation de l'imagerie quantifiables.
Disposer de résultats TEP intégrés disponibles dans des visualiseurs universels crée une opportunité de planification d'intervention plus précoce basée sur des changements moléculaires subtils identifiables avant l'apparition d'aberrations anatomiques.
Cela permet de coordonner la chirurgie, la radiothérapie ou les soins palliatifs avant les pressions des stades ultérieurs.
Les données quantitatives DICOM standardisées extraites du PACS et les images désidentifiées conservées accélèrent tout, de la publication d'études à l'attraction de sponsors d'essais pharmaceutiques.
Le dépistage rapide des cohortes d'étude utilisant des scanners historiques facilite un recrutement optimal pour les essais aligné sur les prérequis des biomarqueurs.
Les espaces de visualisation partagés permettent aux radiologues, oncologues, cardiologues et autres spécialistes de consulter simultanément les études d'imagerie avec notation en temps réel. Cet échange de perspectives interdisciplinaires compte énormément pour les interprétations pathologiques complexes.
Même en dehors des contextes aigus, la valeur émerge des discussions informelles de revue de cas à travers les lignes de spécialité.
En substance, l'intégration TEP/PACS fait converger de multiples avantages - cliniques, opérationnels et financiers - pour élever l'imagerie médicale au-delà des images isolées vers une intelligence visuelle plus collectivement exploitable bénéficiant aux patients individuels et aux résultats globaux de santé de la population.
Bien que les améliorations de la productivité et du diagnostic captent légitimement l'attention des prestataires adoptant des écosystèmes d'imagerie médicale intégrés, le bénéfice ultime revient au patient.
En explorant les principaux avantages que débloquent les modèles de soins interconnectés PACS et TEP, les implications pour le bien-être individuel révèlent pourquoi ce changement numérique est important.
La consolidation des années d'antécédents d'imagerie des patients ainsi que des examens TEP spécialisés dans des archives universellement accessibles arme les radiologues d'un contexte clinique riche en informations.
Plutôt que de s'appuyer uniquement sur des résultats CT isolés, les perspectives multimodales confirment la pathologie beaucoup plus rapidement, et détecter les cancers plus tôt avant qu'ils ne se propagent sauve des vies.
Puisque toutes les images sont stockées perpétuellement dans des cadres connectés, les examens répétés pour cause de films perdus ou de recherche de comparaisons passées diminuent considérablement. Cela réduit l'exposition aux radiations et les procédures dupliquées coûteuses lorsque l'urgence l'emporte sur la prudence.
Les algorithmes émergents signaleront bientôt automatiquement les antécédents, répondant éventuellement aux questions cliniques sans ajout de scanner.
Entre la planification simplifiée directement connectée aux dossiers DME, les flux de travail d'admission numérisés et les supports de préparation aux examens compatibles mobiles, l'intégration des patients devient plus fluide au sein d'une infrastructure connectée.
Après les tests, la distribution automatisée des rapports dans les portails patients évite l'anxiété liée à l'attente des résultats. La commodité et l'éducation comptent pour des perceptions positives.
Alors que des menaces comme les attaques de ransomware menacent les centres médicaux vulnérables, les solutions PACS de premier plan intègrent une sauvegarde basée sur le cloud avec un cryptage des données de bout en bout, protégeant les actifs d'imagerie critiques et la confidentialité des patients en cas de catastrophe.
Certaines entreprises garantissent une disponibilité à 100 % ou indemnisent les clients pour les dommages liés aux violations, assurant contractuellement la confiance.
Bien sûr, la plus grande assurance vient de la santé rétablie. Cependant, les périphériques de l'expérience patient permettant ce résultat contribuent de manière significative. « Je ne me suis jamais senti perdu dans la masse, même lors des changements d'équipe à l'hôpital », note un patient satisfait de la chirurgie cardiaque. « Les médecins connaissaient quand même mon dossier sur le bout des doigts, grâce aux images dont ils avaient discuté en équipe. Je leur en suis reconnaissant. »
Bien que l'interconnectivité promette beaucoup en fusionnant l'imagerie médicale multimodale sous des plateformes partagées, l'intégration transparente se déroule rarement sans surmonter les complexités attendues, notamment :
Relier des technologies disparates met à l'épreuve la patience des experts informatiques les plus chevronnés. Cependant, les fournisseurs de PACS réputés fournissent des interfaces de programmation d'applications (API) testées connectant facilement les principaux modèles de scanners et fluidifiant les flux de données avant qu'ils ne posent problème.
Les PACS natifs du cloud contournent également les problèmes de compatibilité des serveurs.
À mesure que les flux de travail passent du transport de films analogiques à l'analyse de tableaux de bord numériques, les compétences des équipes exigent également un ajustement par la formation.
Les technologues en radiologie évoluent vers des rôles plus larges de conservation des données tandis que les médecins et les chirurgiens maîtrisent les outils collaboratifs à distance. Une gestion proactive du changement évite les revers.
Les prévisions financières des intégrations combinant les dépenses d'équipement, les abonnements logiciels, les coûts de formation et plus encore compliquent la planification budgétaire.
Mais les fournisseurs de confiance proposent des modèles de tarification transparents soutenus par des études de cas hospitalières réputées confirmant des retours sur investissement (ROI) moyens inférieurs à 3 ans pour des installations de 2 à 10 millions de dollars, même avant de comptabiliser l'expérience patient et les avantages culturels en milieu de travail.
Le remplacement de vastes bibliothèques de films par des serveurs rationalisés libère de l'infrastructure pour une expansion clinique génératrice de revenus.
Les responsables de la santé tournés vers l'avenir considèrent cette flexibilité comme un atout stratégique pour attirer des modalités génératrices de revenus comme la TEP plutôt que de pleurer des étagères abandonnées. La forme suit la fonction.
Alors que la connexion de flux de données disparates soulève des questions éthiques, les administrateurs PACS de premier plan surveillent strictement l'accès des utilisateurs grâce à des autorisations basées sur les rôles, des journaux d'accès et des directives de consentement pour faire respecter les droits des patients lors d'une croissance exponentielle.
La confidentialité préserve la confiance même au cœur de la transformation numérique.
En reconnaissant les obstacles d'intégration prévisibles découlant de l'échelle du système plutôt que des applications isolées seules, les navigateurs de la modernisation de l'imagerie tracent des routes contournant les dangers en faveur d'un progrès sécurisé.
Aucune solution singulière ne résout toutes les inefficacités de l'imagerie, mais la consolidation via des partenaires PACS et TEP propulse vos patients dans une direction positive.
 - Created by PostDICOM.jpg)
Si l'imagerie hybride prouve qu'il est possible de relier la forme anatomique à la fonction biochimique, la projection des futurs diagnostics intégrés révèle des réalités plus audacieuses qui approchent grâce à un élan technologique continu.
De l'analytique augmentée aux isotopes améliorés, explorons les innovations en attente qui pourraient redéfinir davantage les capacités du PACS et de la TEP :
Attendez-vous à ce que les algorithmes automatisent des tâches fastidieuses comme la segmentation d'image pour l'amélioration de la région d'intérêt ou la reconstitution des données, améliorant ainsi la qualité.
Les machines peuvent également examiner les études pour vérifier le respect des protocoles, et à terme, le contrôle qualité par auto-apprentissage correspondra à l'optimisation de la capacité de révision humaine par cinq.
Les chercheurs pharmaceutiques élargissent les bibliothèques de traceurs pour cibler des processus complexes comme le PSMA surveillant les gènes du cancer de la prostate.
Parallèlement, les nouveaux scanners TEP-CT disposent d'une sensibilité de détection étendue et d'une reconstruction 3D, améliorant la détection des anomalies. La combinaison d'isotopes ciblés avec des lectures ultra-définies accroît les connaissances.
Plutôt que de simples lectures qualitatives subjectives, les valeurs de captation standardisées (SUV) fournissent des métriques objectives pour tracer le changement de progression de la maladie au fil du temps et évaluer l'efficacité du traitement par les changements d'activité métabolique. Cela débloque des preuves qui peuvent guider le recrutement pour les essais cliniques.
La capture des volumes de scans, de l'utilisation des produits radiopharmaceutiques et des métriques de sous-spécialisation des radiologues construit des tableaux de bord reliant les images à l'intelligence d'affaires pour maximiser la planification des ressources, y compris le personnel, les investissements en machines et les améliorations de l'expérience patient.
Les superpositions augmentées superposant les moniteurs patients sur les fenêtres de balayage pendant les procédures TEP renforcent l'ergonomie technique et les transferts d'informations. Les solutions TEP portables brisent les barrières de la mobilité au-delà des camions fixes, permettant des diagnostics au chevet du patient et à distance.
Ensemble, cet amalgame de connectivité améliorée, de prouesse de traitement et de personnalisation clinique met en lumière un avenir où les détections nucléaires permettent aux praticiens de scruter clairement les voies moléculaires des patients bien au-delà des scans superficiels seuls.
Une infrastructure ouverte et intégrative propulse l'accès au-delà des installations physiques vers une orientation de précision décentralisée, améliorant les résultats individuels grâce à des mandataires particulaires correctement traités.
Alors que les soins de santé continuent de prioriser la précision préventive et l'exactitude prédictive, l'imagerie moléculaire adoptant des plateformes intégrées comme les scanners TEP synchronisés au PACS déplace le diagnostic vers une collaboration curative entre la forme anatomique et les contributeurs biochimiques sous-jacents à la maladie.
La quantification des modèles à travers les visuels structurels et fonctionnels fournit aux praticiens une vision élargie tandis que la consolidation de l'accès et de l'analytique débloque des gains d'efficacité d'entreprise, des responsables techniques aux administrateurs hospitaliers.
Plus important encore, les patients reçoivent des réponses accélérées et des soins améliorés alors que les écosystèmes d'imagerie d'entreprise relient les spécialistes sous un langage visuel partagé et une disponibilité instantanée.
Alors que les modalités nucléaires héritées reposent sur des scans statiques bruts, la convergence de la nouvelle ère avec une visualisation clarifiée et des flux de travail connectés propulse la médecine vers des gains de santé individuels et de population auparavant impossibles.
En fusionnant la vue moléculaire avec la collaboration spécialisée numérisée, l'intégration PACS-TEP révolutionne finalement l'avenir de la médecine nucléaire aujourd'hui.