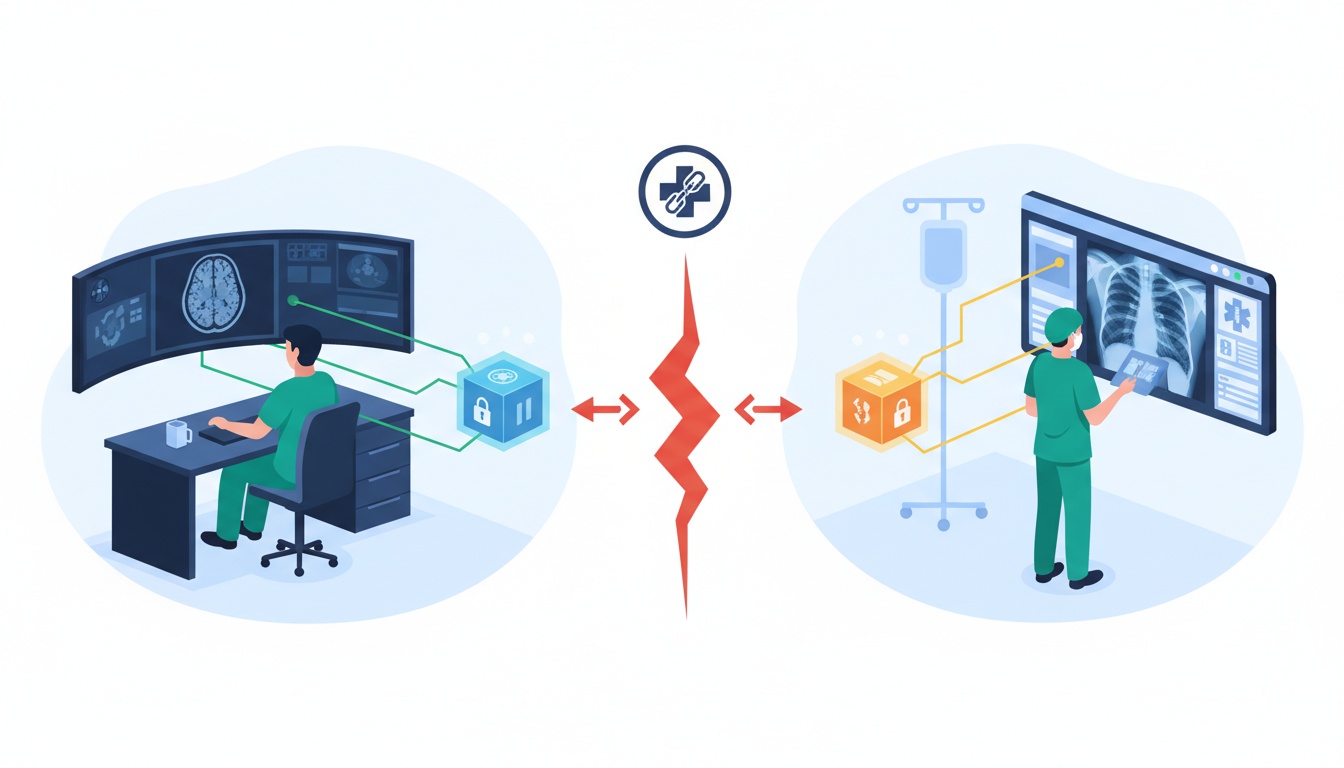
Nos corredores movimentados de um hospital moderno, um radiologista acede à ressonância magnética de um paciente num visualizador DICOM de última geração. Alguns andares acima, um cirurgião acede aos raios-X anteriores do mesmo paciente num sistema diferente.
Armados com tecnologia de ponta, ambos os profissionais médicos estão prontos para oferecer cuidados excecionais. Mas há um problema: os dois sistemas lutam para comunicar perfeitamente, apesar de abrigarem o mesmo tipo de dados.
Este cenário, infelizmente, não é uma anomalia rara, mas um reflexo de um desafio generalizado no mundo da imagiologia médica: interoperabilidade.
Numa era em que a tecnologia promete integração ilimitada, a comunidade médica frequentemente debate-se com a realidade de que nem todos os sistemas e visualizadores DICOM são criados iguais — ou compatíveis.
Junte-se a nós nesta jornada enquanto navegamos pelas complexidades de garantir que diferentes plataformas DICOM falem a mesma língua e se entendam perfeitamente.
A interoperabilidade, na sua essência, refere-se à capacidade de diferentes sistemas de informação, dispositivos ou aplicações se conectarem, comunicarem e trabalharem juntos de forma coesa.
Na imagiologia médica, isso significa que visualizadores DICOM, sistemas de armazenamento e outras plataformas relacionadas devem ser capazes de trocar e interpretar dados partilhados sem problemas.
A ponte garante que os dados de imagem de um paciente sejam acessíveis, consistentes e utilizáveis em várias plataformas e instituições.
A importância da interoperabilidade estende-se muito além da mera integração técnica. Para profissionais médicos, trata-se de ter acesso oportuno a dados abrangentes do paciente, independentemente de onde ou como foram adquiridos.
Este fluxo contínuo de informações é crucial para diagnósticos precisos, tomadas de decisão informadas e tratamentos eficazes. Em essência, a interoperabilidade impacta diretamente a qualidade e a eficiência do cuidado ao paciente, garantindo que os históricos médicos não sejam fragmentados, mas sim narrativas unificadas que orientam as jornadas de saúde.
O padrão DICOM (Comunicação de Imagens Digitais em Medicina) foi introduzido na década de 1980 para responder à crescente necessidade de um formato universal para imagens médicas.
Ao longo dos anos, à medida que as tecnologias de imagiologia médica evoluíram, o padrão DICOM também evoluiu, expandindo o seu âmbito e refinando as suas especificações. No entanto, apesar de um protocolo padronizado, variações na implementação e a introdução de extensões proprietárias por diferentes fornecedores colocaram desafios.
O próprio padrão projetado para unificar tem sido, por vezes, uma fonte de divergência, sublinhando as complexidades de alcançar a verdadeira interoperabilidade.
À primeira vista, aderir ao padrão DICOM garantiria uma comunicação impecável entre sistemas.
No entanto, a realidade é mais intrincada. Na sua busca por oferecer recursos únicos ou otimizar o desempenho, diferentes fornecedores podem introduzir variações nas suas implementações DICOM. Estas diferenças subtis, embora muitas vezes bem-intencionadas, podem levar a problemas de compatibilidade.
Por exemplo, a forma como um sistema codifica ou comprime uma imagem pode não ser descodificada perfeitamente por outro, levando à perda de dados ou má interpretação.
Além do domínio técnico, os desafios organizacionais são significativos nas questões de interoperabilidade. As instituições médicas podem operar em sistemas legados e relutar em atualizar devido a custos ou potenciais interrupções.
Estes sistemas mais antigos, embora funcionais, podem não estar equipados para comunicar com plataformas mais novas e avançadas.
Adicionalmente, na tentativa de criar um nicho de mercado único, alguns fornecedores desenvolvem extensões proprietárias ou recursos que não são universalmente suportados. Isso cria silos, onde os dados dentro de um sistema permanecem presos e inacessíveis a outros.
 - Created by PostDICOM.jpg)
Mesmo quando os sistemas são tecnicamente capazes de comunicar, desafios relacionados com dados podem surgir. Inconsistências nos formatos de dados, variações na marcação de metadados ou até diferenças na forma como as informações do paciente são registadas podem impedir a troca perfeita de dados.
Por exemplo, uma tomografia computadorizada (TC) rotulada com um identificador de paciente específico num sistema pode não corresponder ao identificador usado noutro, levando a potenciais incompatibilidades ou duplicação de dados.
Embora pareçam menores, estas discrepâncias podem ter implicações significativas, especialmente quando dados precisos do paciente são primordiais para diagnósticos e tratamentos.
O potencial atraso no cuidado ao paciente é a consequência mais imediata e preocupante da interoperabilidade limitada. Quando os profissionais médicos não conseguem aceder ou integrar dados de imagem essenciais prontamente, isso pode atrasar o diagnóstico, o planeamento do tratamento ou as intervenções cirúrgicas.
Em situações críticas, onde o tempo é essencial, tais atrasos podem ter consequências terríveis. Além disso, a transferência ou conversão manual de dados pode introduzir erros, complicando ainda mais o processo de cuidado ao paciente.
Além das implicações clínicas, a interoperabilidade limitada acarreta custos financeiros significativos. As instituições podem investir em software ou hardware adicional para colmatar lacunas de compatibilidade.
Embora pareçam diretas, as transferências ou conversões manuais de dados requerem tempo e recursos, levando ao aumento dos custos operacionais.
Além disso, discrepâncias de dados ou erros decorrentes de problemas de interoperabilidade podem levar a imprecisões de faturação, negações de sinistros ou potenciais ramificações legais.
No cerne dos cuidados médicos está o juramento de não causar danos. No entanto, a interoperabilidade limitada pode inadvertidamente introduzir riscos à segurança do paciente. Dados desalinhados ou incompatíveis podem levar a diagnósticos incorretos ou tratamentos inadequados.
Adicionalmente, a integridade dos dados médicos é primordial. Com desafios de interoperabilidade, a corrupção, perda ou acesso não autorizado aos dados é um risco durante transferências ou conversões.
Uma preocupação premente é garantir que os dados do paciente permaneçam precisos, completos e seguros em meio a esses desafios.
Uma das soluções mais fundamentais para enfrentar os desafios de interoperabilidade é a adesão estrita a protocolos padronizados. Muitos problemas técnicos de compatibilidade podem ser mitigados garantindo que as implementações DICOM se alinhem com padrões universalmente aceites.
Auditorias regulares, validações e testes de conformidade podem garantir que os sistemas permaneçam em conformidade e interoperáveis. Instituições e fornecedores devem priorizar e defender estes padrões, reconhecendo-os como a base da comunicação perfeita.
A ascensão dos Arquivos Neutros de Fornecedores (VNAs) e visualizadores universais oferece uma solução promissora para os problemas de interoperabilidade. Os VNAs permitem que as instituições médicas armazenem dados de imagem num formato padronizado, independentemente da fonte ou sistema.
Esta centralização garante que os dados permaneçam acessíveis e consistentes entre plataformas. Visualizadores universais complementam os VNAs, proporcionando uma experiência de visualização consistente, independentemente da fonte de dados subjacente ou formato.
Juntos, VNAs e visualizadores universais quebram barreiras proprietárias, promovendo um ambiente de imagem mais integrado e colaborativo.
A interoperabilidade não é apenas um desafio técnico; é coletivo. Consórcios da indústria, iniciativas de código aberto e esforços de padronização global são fundamentais para enfrentar questões de interoperabilidade.
Ao promover a colaboração entre fornecedores, instituições médicas e profissionais, estes esforços coletivos trabalham para criar padrões, melhores práticas e soluções universalmente aceites.
Partilhar conhecimento, experiências e desafios dentro destas plataformas colaborativas acelera a jornada em direção à verdadeira interoperabilidade.
Em todo o mundo, muitas instituições navegaram com sucesso pelos desafios de interoperabilidade, oferecendo insights e lições valiosas.
Por exemplo, uma rede multi-hospitalar na Escandinávia implementou um VNA unificado, simplificando o acesso a dados entre instalações e melhorando a continuidade do cuidado ao paciente.
Outra história de sucesso vem de uma clínica de radiologia na América do Norte que adotou um visualizador universal, simplificando fluxos de trabalho e reduzindo necessidades de formação. Estas implementações no mundo real sublinham os benefícios tangíveis de priorizar a interoperabilidade e oferecem um roteiro para outros seguirem.
A dança intrincada dos sistemas DICOM, com a sua miríade de visualizadores, plataformas e formatos de dados, pinta um quadro de uma paisagem de imagiologia médica rica em potencial, mas crivada de desafios.
Ao percorrermos as complexidades da interoperabilidade, é evidente que a comunicação perfeita é mais do que uma aspiração técnica; é uma pedra angular do cuidado ideal ao paciente, fluxos de trabalho eficientes e prudência financeira.
Embora o caminho para a verdadeira interoperabilidade esteja pavimentado com obstáculos, as forças combinadas de protocolos padronizados, soluções inovadoras e ação coletiva acendem um farol de esperança.
Enquanto estamos nesta encruzilhada, uma coisa é clara: o futuro do DICOM, impulsionado pela colaboração e inovação, promete uma sinfonia harmoniosa onde cada sistema, visualizador e ponto de dados toca em perfeita sintonia.


|
Cloud PACS e Visualizador DICOM OnlineCarregue imagens DICOM e documentos clínicos para os servidores PostDICOM. Armazene, visualize, colabore e partilhe os seus arquivos de imagens médicas. |